
На людей, которые отчаянно борются за каждый набранный килограмм, многие посматривают с явным удивлением. Неужели можно хотеть располнеть, когда все вокруг только и думают, что о похудении? На самом деле, дефицит массы тела может стать не менее серьезной проблемой, нежели излишняя полнота или ожирение. Он несет в себе скрытую или уже явную угрозу жизни и здоровью.
Диетологи и консультанты по питанию прекрасно знают, как нелегко порой уговорить клиента хоть немного поправиться, и как сложно бывает набрать вес в условиях привычного рациона и отсутствия должной мотивации. Сегодня эксперты школы диетологов Лары Серебрянской расскажут о том, почему возникает дефицит массы тела, и каким должно быть питание, чтобы избавиться от худобы…
Откуда берется дефицит массы тела
У этой проблемы может быть несколько разных причин или их комбинация. Так, недобор веса чаще всего встречается при:
- недостаточном питании, когда его калорийность ниже базовых потребностей организма (маленькие порции, только низкокалорийные продукты, редкие приемы пищи, например, всего 2 раза в день);
- плохом усвоении питательных веществ организмом (чаще всего является следствием определенных метаболических проблем и заболеваний);
- отсутствии здорового аппетита (сниженная реакция центра голода, недостаток гормонов, отвечающих за желание есть, постболезненное или болезненное состояние);
- расстройствах пищевого поведения (РПП), например, при анорексии, орторексии, расстройствах избирательного типа;
- гормональных нарушениях;
- длительных голоданиях и частых разгрузочных днях;
- серьезных заболеваниях.
Прежде, чем назначать клиенту обследования и анализы, просто поговорите с ним о его питании. Выясните, что он обычно ест, в какое время и как часто. Можно попросить его вести дневник питания и физической активности в течение недели, чтобы увидеть всю картину.
Если человек жалуется на плохой аппетит, то постарайтесь понять, чем он вызван: умышленным ограничением питания или возможными проблемами со здоровьем. Особенно это важно при дефиците массы тела у детей или у подростка, которые нередко не признаются в том, что совсем не хотят есть, и могут скрывать реальные объемы своего рациона.
В случаях, когда клиент просто недоедает и при условии отсутствия у него РПП или других психических нарушений, добиться увеличения веса чаще всего получается, просто создав суточный префицит калорий. Это сработает с людьми, у которых нет серьезных отклонений в здоровье, изначально вызвавших худобу.
Однако не исключено, что вы имеете дело с веганами, сыроедами и другими почитателями ограничительного рациона, а также с клиентами, у которых есть первичные симптомы расстройств пищевого поведения. Работа с ними будет длительной и многогранной.
Вегетарианцам придется разработать достаточно калорийный рацион с учетом их пищевых предпочтений и принципов, а вот коррекция РПП будет по большому счету проходить в плоскости психотерапии.
Есть и еще одна интересная категория клиентов – профессиональные спортсмены и танцоры, например, гимнасты, балерины, которым запрещают набирать вес выше определенной нормы. Долгие строгие ограничения в питании и изнурительные тренировки приводят к тому, что масса человека становится заметно ниже адекватных показателей.
К коррекции веса у спортсменов тоже нередко приходится привлекать психологов, так как их пищевое поведение может базироваться на умышленных ограничениях в питании. Если вовремя не вмешаться, такая позиция в перспективе приводит к развитию анорексии или булимии.
Как понять, что у человека дефицит массы тела
Тут можно использовать обычную оценку индекса массы тела (ИМТ). Для его расчета применяется следующая формула:
ИМТ = вес (кг) / (рост в метрах)²
Таким образом, если рост девушки составляет 175 см, а вес 55 кг, то ее ИМТ будет 55 / (1,75×1,75) = 18,3. Отметим, что для женщин недостаток веса констатируется, если ИМТ меньше 19, для мужчин – если ИМТ ниже 20.
Для оценки веса детей индекс массы тела не используют, тут нужно применять специальные центильные таблицы, в которых анализ проводится в зависимости от пола и возраста ребенка. Однако учитывайте, что все дети разные, у каждого своя комплекция и физиология.
Поэтому при проверке весовых норм обратите внимание на рост ребенка. В некоторых случаях условный дефицит массы тела у детей связан лишь с тем, что их рост не дотягивает до возрастных норм. Если ребенок ниже, чем должен быть в свои годы, то, стало быть, и его вес тоже не будет соответствовать возрастным нормам.
В данном случае нужно соотносить параметры роста и веса. Если соотношение не отклоняется от нормы (даже пусть и находится на нижней границе), то констатировать дефицит массы тела у ребенка нет никаких оснований.
Дефицит массы тела при нормальном питании
Бывает и такое, что рацион клиента достаточно калорийный, у него нет проблем с аппетитом и нарушениями пищевого поведения, но при этом его вес ниже нормы. Тогда следует искать причину в состоянии здоровья.
Вот список заболеваний, которые потенциально могут привести к дефициту массы тела:
- гипертиреоз и прочие проблемы в выработке гормонов щитовидки;
- сахарный диабет второго типа (в некоторых случаях вместо набора веса он приводит к его быстрому снижению);
- сильный стресс и продолжительная депрессия, когда угнетается нервная система;
- туберкулез;
- длительные инфекционные и воспалительные заболевания;
- целиакия (глютеновая энтеропатия или резкая непереносимость глютена);
- онкологические заболевания;
- хронические кишечные инфекции;
- болезни органов ЖКТ, в том числе недостаточная ферментативная активность поджелудочной железы и недопереваривание пищи;
- гельминтоз (проще говоря, глисты).
Однако без соответствующих анализов и обследований, сказать точно, что могло вызвать снижение веса и аппетита, невозможно. Поэтому посоветуйте своим клиентам пройти следующее:
- УЗИ щитовидной железы и консультацию у эндокринолога.
- УЗИ органов брюшной полости и консультацию у гастроэнтеролога.
- Флюорографию или рентген легких и консультацию у семейного врача либо фтизиатра.
- Сдать общий и биохимический анализ крови, а также кровь на гормоны щитовидной железы, на переносимость глютена, на глисты.
- Сделать онкомаркер.
- Капрограмму и анализ на дисбактериоз кишечника.
- Электроэнцефалограмму и консультацию у невролога.
- Консультацию у психолога или психиатра.
При выявлении определенных заболеваний клиенту придется приступить к их лечению. В противном случае, не убрав причину снижения массы тела, набрать дополнительные килограммы может быть весьма сложно. И, тем не менее, людям с дефицитом веса нужно в любом случае корректировать свое питание.
Дефицит массы тела: последствия
Низкий вес также опасен для здоровья, как и ожирение. Вот лишь небольшой список того, что ожидает человека, если он вовремя не нормализует массу тела:
- гиповитаминоз из-за резкого недостатка питательных веществ и нутриентов;
- снижение общего иммунитета и связанная с этим склонность к инфекционным заболеваниям с тяжелым течением и осложнениями;
- трудности в лечении болезней из-за слабости организма и недостатка энергетических ресурсов на работу иммунной системы и восстановительные процессы;
- опущение внутренних органов из-за дефицита жировой и мышечной массы тела;
- нарушение менструального цикла у женщин и развитие бесплодия у обоих полов;
- серьезные нарушения гормонального фона со всеми вытекающими последствиями;
- затяжная депрессия, вплоть до появления суицидальных мыслей;
- головокружения, слабость, потеря сознания, гипотония (сниженное артериальное давление);
- отсутствие сил на передвижение, что заставит вести полностью лежачий образ жизни;
- неврологические и психические нарушения, в том числе, паралич конечностей, судороги, кома;
- крайняя форма дистрофии с возможным летальным исходом.
После такого списка становится понятно, почему нужно быстро избавляться от дефицита массы тела. Делать это лучше с помощью правильного сбалансированного рациона.
Питание при дефиците массы тела
Первое, что должен сделать диетолог, — это рассчитать суточную потребность в калориях (СПК), исходя из идеального веса для конкретного клиента. Можно высчитывать СПК и на реальный вес, учитывая базовый метаболизм, физическую активность, пол и возраст человека, но тогда к полученному значению нужно прибавить еще 15-20% или 300-500 ккал.
Небольшая гиперкалорийность рациона позволит клиенту набирать вес плавно и безопасно для здоровья. При сильном дефиците массы можно на время увеличить суточный калораж на 700-1000 ккал. После нормализации веса тела следует переходить на питание, которое соответствует значению СПК.
Для правильного набора массы акцент в питании придется сделать на белках. В сутки клиенту нужно употреблять 1,5-2 г белка на каждый килограмм идеального веса. Благодаря достаточному употреблению протеинов в сочетании с адекватными физическими нагрузками его масса будет увеличиваться не только за счет жира, но и за счет мышц.
Получить качественный белок можно из нежирного мяса, птицы, рыбы, морепродуктов, яиц, молочных и кисломолочных продуктов, сыров, бобовых, орехов. В качестве дополнительного источника протеинов резрешено использовать сывороточный изолят.
Из углеводной пищи надо отдавать предпочтение сложным углеводам: цельнозерновым кашам, макаронам и хлебу, овощам и фруктам. Они дадут более качественный набор веса и не приведут к резким скачкам уровня глюкозы в крови, как это происходит при употреблении простых углеводов.
Мнение о том, что худым людям нужно есть побольше жирной пищи, — ошибочно. Важно соблюсти правильный баланс между насыщенными и полезными жирами, чтобы у клиента не повысился уровень плохого холестерина в крови.
Кроме того, будет полезным добавить в рацион качественные витаминно-минеральные комплексы, полиненасыщенные жирные кислоты омега-3, лецитин.
И, конечно же, не стоит пытаться увеличивать вес за счет пивных дрожжей – это пережитки прошлого, которые не оправдали себя по безопасности и рациональности применения.
Основная ставка должна делаться на правильный сбалансированный рацион, а не только на калории. В противном случае вес увеличится только из-за жировых накоплений, а это не придаст красоты фигуре и, наверняка, вызовет проблемы с самочувствием и здоровьем.
Что касается пищевых привычек, то тут нужно придерживаться следующих принципов:
- Практиковать дробное питание 5-6 раз в сутки (3 основных приема пищи и 2 перекуса) – это позволит соблюдать нужную калорийность рациона без перегрузок для поджелудочной железы.
- Есть из больших глубоких тарелок, в которых даже весомые порции будут казаться незначительными.
- Пить много очищенной негазированной воды (30-40 мл на каждый кг массы тела), но только не перед и не вовремя еды.
- Постепенно увеличивать калорийность питания и размер порций, чтобы не вызвать проблем с органами ЖКТ.
- Для стимуляции аппетита и лучшего роста мышечной массы применять пищевые добавки с левокарнитином.
Кроме того, не стоит забывать о физических нагрузках. Они помогают росту мускулатуры и правильному набору веса. Посоветуйте клиенту сделать акцент не на кардио тренировках, а на силовом тренинге. Тем более, что спорт улучшает аппетит, особенно, это касается плавания, после которого почти всегда хочется кушать.
Впрочем, будьте готовы и к тому, что у клиента не возникнет мотивации увеличивать свой вес. Такая проблема обычно характерная для людей с РПП, профессиональных спортсменов, веганов и сыроедов, в случаях с затяжной депрессией или при сильном стрессе.
В следующих материалах мы обязательно расскажем, как быть с такими клиентами, и что необходимо сделать диетологу, чтобы человек захотел поправиться.
Если же вы не хотите ждать, то можете уже сегодня выбрать понравившийся вам онлайн-курс в школе диетологии Академии Wellness Consulting и закрыть все имеющиеся пробелы в своих знаниях.
Обратите внимание на курс «Расстройства пищевого поведения» – в нем детально рассмотрен механизм снижения веса при РПП и даны ценные рекомендации по психотерапии таких клиентов.
Удачи вам и достижения желаемых результатов!
Нам очень важно знать ваше мнение на счет только что прочитанной темы. Обязательно поделитесь с нами в х, были ли у вас клиенты с дефицитом массы тела, и как вы их вели?
Также не забудьте поставить лайк за наши старания в написании материала. Нам ценно каждое ваше сердечко. Чем больше их у нас, тем радостней мы пишем новые статьи.
Первая частная женская консультация: менопауза
НАЧАЛО ПЕРЕМЕН
Нередко менопаузу называют переменой жизни. Менопауза — новый этап жизни женщины, появление новых возможностей, шанс обобщить жизненный опыт и, возможно, добиться новых успехов. Как же сохранить хорошее здоровье и самочувствие на долгие годы? Чтобы быть готовой к возможным проблемам и уметь преодолеть их, необходимо знать о них и сделать правильный выбор уже сейчас, в «переходном периоде».
ЧТО ТАКОЕ ГОРМОНЫ?
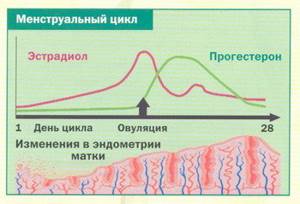
- Гормоны яичников (эстрогены и прогестерон), попадая в кровь, оказывают влияние на весь организм, обеспечивая правильное развитие половых органов, формирование молочных желез, женское телосложение, тембр голоса, а также защищают сердечно-сосудистую систему женщины от атеросклероза и многое другое.
- ЧТО ПРОИСХОДИТ С ВОЗРАСТОМ?
Когда приближается возраст менопаузы, репродуктивная функция угасает, снижается продукция половых гормонов (эстрогенов и прогестерона), прекращаются менструации.
Последняя менструация в жизни женщины называется менопауза. Менопауза, как правило, наступает в 50-52 года. Однако этот этап может наступить и в 45, и даже в 35 лет.
Для большинства женщин менопауза не приходит внезапно, есть симптомы, которые указывают на ее приближение:
- Изменение характера менструаций (они становятся скудными или, напротив, обильными)
- Нерегулярные менструации (возможны перерывы до нескольких месяцев)
- Появление «симптомов климактерия»
Переходный период в жизни женщины является периодом наиболее выраженной гормональной перестройки и охватывает несколько лет до менопаузы и первые 1,5-2 года после ее наступления. Не все женщины одинаковы, каждая женщина переживает этот период жизни по-своему.
КАКИЕ МОГУТ БЫТЬ СИМПТОМЫ?
Менопаузальные симптомы многообразны.
Приливы жара, ночная потливость, головокружение, нарушения сна, как правило, преходящие, но могут сохраняться в течение нескольких лет, пока организм не адаптируется к низкому уровню гормонов.
Эмоциональные расстройства, такие как раздражительность, неуверенность в себе и/или плохое настроение, также могут быть прямым или опосредованным результатом гормональных сдвигов, характерных для менопаузы.
Чуть позже присоединяются сухость во влагалище, болезненность при половом акте, нарушения мочеиспускания. Эти симптомы самостоятельно не исчезают, а только усиливаются со временем. Наиболее серьезным отдаленным последствием низкого уровня эстрогенов является потеря костной массы (остеопороз) и возникающие вследствие этого переломы костей.
ЧТО ТАКОЕ ОСТЕОПОРОЗ И МОЖНО ЛИ ПРЕДУПРЕДИТЬ ПОТЕРЮ КОСТНОЙ ТКАНИ?
Остеопороз означает «пористая кость». В связи с дефицитом эстрогенов структура костей становится менее плотной, снижается прочность костей. Процесс снижения прочности костной ткани в постменопаузе протекает медленно.
Однако если количество «участков разрушения» велико, кость теряет первоначальную прочность и становится хрупкой. В таком состоянии даже незначительные нагрузки могут вызвать перелом.
Областями наиболее высокого риска переломов являются бедро, запястье и позвоночник.
Остеопороз легче предотвратить, чем вылечить!!!
КАК ОПРЕДЕЛИТЬ ВЫСОКИЙ РИСК ОСТЕОПОРОЗА?
Существуют факторы, которые увеличивают риск остеопороза:
- Низкая физическая активность
- Недостаток кальция в пище
- Употребление алкоголя
- Курение
- Хрупкое телосложение
- Переломы у членов семьи
- Ранняя менопауза
- Операция по удалению яичников
- Прием некоторых лекарств (например, кортизона)
ЕСТЬ ЛИ СВЯЗЬ МЕЖДУ СЕРДЕЧНО-СОСУДИСТЫМИ ЗАБОЛЕВАНИЯМИ И МЕНОПАУЗОЙ?
У молодых женщин эстрогены защищают организм от развития атеросклероза и ишемической болезни сердца. С наступлением менопаузы, когда уровень гормонов падает, действие этого защитного механизма ослабевает, что способствует развитию артериальной гипертензии, атеросклероза, а также увеличивается риск инфарктов и инсульта.
МЕНЯЕТСЯ ЛИ ВНЕШНОСТЬ?
У многих женщин после 45 лет волосы седеют, начинают терять упругость, блеск. Может начаться рост волос на других частях тела (бедрах, лице). Кожа становится менее эластичной, начинают появляться морщины.
Основная причина всех этих изменений — низкий уровень женских гормонов — эстрогенов и прогестерона. Часто изменяется и фигура.
Многие женщины, приближаясь к возрасту менопаузы, отмечают необъяснимую прибавку веса и увеличение объема жировой ткани, особенно в области живота, несмотря на все попытки похудеть. В основе этих перемен — дефицит женских половых гормонов.
МОЖНО ЛИ ЧТО-ТО ИЗМЕНИТЬ?
Качество жизни женщины в период менопаузы во многом зависит от нее самой. Сегодня у каждой женщины есть возможность выбора.
Безусловно, можно стойко переносить все проявления климактерия, не принимая никаких мер и говоря себе: старение — это естественный процесс. Однако если вспомнить опыт предшествующих поколений, это не прибавляет ни сил, ни здоровья.
В настоящее время есть реальная возможность помочь каждой женщине в этом вопросе, и эта возможность в руках врача.
ГОРМОНАЛЬНАЯ ТЕРАПИЯ или КАК СОХРАНИТЬ КАЧЕСТВО ЖИЗНИ ПОСЛЕ 45?
В настоящее время установлено, что наиболее эффективный способ решения проблем, связанных с менопаузой, и профилактики ее поздних осложнений является заместительная гормональная терапия (ЗГТ).
Решение о терапии половыми гормонами очень индивидуальное и зависит от выраженности климактерических симптомов и наличия факторов риска остеопороза.
Как и все лекарственные препараты, препараты для заместительной гормональной терапии имеют как показания, так и противопоказания.
В КАКОМ СЛУЧАЕ НЕОБХОДИМА ЗАМЕСТИТЕЛЬНАЯ ГОРМОНАЛЬНАЯ ТЕРАПИЯ?
- Проявления климактерического синдрома (приливы жара, ночная потливость, нарушения сна, изменение настроения и т. д.)
- Высокий риск развития остеопороза
- Появление нарушений мочеиспускания (учащенное мочеиспускание, недержание мочи при физической нагрузке)
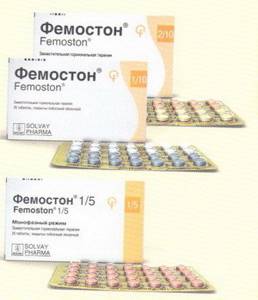
ФЕМОСТОН — это современный препарат для лечения климактерических расстройств и профилактики постменопаузального остеопороза. Фемостон® содержит натуральный эстроген — эстрадиол и дидрогестерон (Дюфастон®) — аналог природного прогестерона, которые имеют растительное происхождение.
Фемостон — это 3 препарата для сохранения здоровья женщины на любом этапе климактерия. Фемостон быстро и эффективно устраняет приливы, восстанавливает душевное спокойствие и позволяет увидеть жизнь во всех ее красках!
ЧАСТО ЗАДАВАЕМЫЕ ВОПРОСЫ
Можно ли при наличии симптоматики начать лечение самостоятельно?
Лечение должен назначить врач. Дополнительное обследование перед началом терапии поможет еще раз обратить внимание на свое здоровье. Кроме того, врач-гинеколог поможет правильно подобрать дозировку гормонов в препарате и режим приема.
Как долго можно принимать заместительную гормональную терапию?
Продолжительность терапии определяется индивидуально совместно с лечащим врачом. Для устранения вегетативных симптомов может быть достаточно короткого курса лечения (до 6 месяцев). Для профилактики остеопороза необходима длительная терапия (не менее 3-5 лет).
Нужны ли повторные визиты к врачу?
Каждой женщине старше 45 лет необходимы регулярные визиты к врачу-гинекологу. При приеме препаратов заместительной гормональной терапии необходимо посещать врача-гинеколога каждые 3 месяца в первый год приема, затем не менее одного раза в год.
Что такое низкодозированный режим ЗГТ?
Современные препараты для заместительной гормональной терапии должны содержать низкие дозы эстрогенов -1 мг эстрадиола. Увеличение дозы гормонов до 2 мг необходимо только для терапии тяжелого климактерического синдрома.
Как принимать препарат Фемостон?
Фемостон принимается по одной таблетке в день без перерыва согласно календарной упаковке. После окончания приема таблеток из одной упаковки необходимо начать новую упаковку.
Как начать терапию препаратом Фемостон?
Если менструальный цикл нерегулярный… Необходимо начать — прием Фемостона 1/10 или Фемостона 2/10 в первый день менструации.
Если менструаций не было в течение 12 месяцев…
Можно начать прием Фемостона 1/5 в любой удобный день.
Что еще может сделать женщина для своего здоровья?
- Больше двигаться, гулять, заниматься физкультурой
- Ограничить курение и прием алкоголя
- Следить за своим питанием
И самое главное: позволить себе быть счастливой!!!
По всем вопросам обращайтесь к специалистам нашего центра с 8-00 до 21-00 по будним и с 9-00 до 18-00 по выходным дням по телефону:
+7 (812) 320 — 76 — 00 (многоканальный)
вернуться к разделу ПЕРВАЯ ЧАСТНАЯ ЖЕНСКАЯ КОНСУЛЬТАЦИЯ
наверх
Витамины группы В в высоких дозах: заметки практикующего врача
Четверть века прошло с тех пор, как подростком я листал старый вузовский учебник А.А. Маркосяна по физиологии и жадно всматривался в черно-белые фотографии.
Они до сих пор легко всплывают в памяти, те «выцветшие» пациенты с пеллагрой, болезнью бери-бери, хейлитом и куриной слепотой. Фантазия рисовала реальные встречи с этими страдальцами, когда «вырасту и стану доктором».
Я знал маркосяновский текст почти наизусть и был уверен, что даже в толпе смогу узнать столь характерного больного…
С какими только маргинальными случаями не сталкивала профессиональная жизнь. А вот авитаминоз видел единственный (правда, много раз): пернициозную анемию Аддисона—Бирмера. А больше ни одного и никогда…
Но если изучение авитаминозов очень скоро станет прерогативой кафедр истории медицины, то с той или иной степенью гиповитаминозов врачи общей практики сталкиваются совсем нередко.
Для нас очевидны как внешние их причины (от сомнительного качества многих продуктов нашего питания до прямого антагонизма между некоторыми, скажем, лекарствами, принимаемыми человеком, и витаминами пищи), так и эндогенные (атрофические процессы в слизистых оболочках ЖКТ, ферментативная недостаточность, последствия перенесенных кишечных инфекций и пр.). Кстати, для жирорастворимых витаминов появилась новая напасть: всеобщее помешательство на продуктах и рационах с пониженным содержанием жира. На фоне соответствующей диеты совсем нередко появляются мышечная слабость (дефицит витамина Е), ухудшение качества кожи (дефицит витамина А), а в особо запущенных случаях — тенденция к остеопении (дефицит витамина D).
Но следует отметить, что использование витаминов не ограничивается только ситуациями, связанными с их дефицитом. Активно участвуя в ферментативно-метаболических процессах, они способны оказывать выраженное регулирующее влияние на функциональное состояние различных органов и систем человека.
Их действие проявляется в повышении резистентных свойств организма, в активации иммунологических и обменных процессов.
Указанные эффекты витаминов позволяют использовать их в качестве комплексной патогенетической терапии и, в том числе, для стимуляции иммунитета (аскорбиновую кислоту), для улучшения кровообращения (никотиновую кислоту) и т.д.
Однако чаще других для парентерального введения используют препараты витаминов группы В. Хотя основными «пользователями» оказываются неврологи, между тем и врачи общей практики давным-давно в комплексной терапии пациентов с радикулитами, энцефалопатией и нейропатией различного генеза используют тиамин и пиридоксин.
Уже с середины ХХ века во многих странах, в том числе и в СССР, их стали рассматривать как эффективные анальгетики. Хорошо известно, что витамины группы В являются нейротропными субстанциями и существенным образом влияют на передачу возбуждения по нервным волокнам, обмен веществ, метаболизм медиаторов в нервной системе.
Клинический опыт показывает, что парентеральное использование комбинации витаминов В1, В6 и В12 хорошо купирует боль, стимулируя естественную антиноцицептивную систему на уровне спинного мозга, нормализует рефлекторные реакции, устраняет нарушения чувствительности.
Помимо этого проводимые в последние годы исследования показали, что витамины группы В оказывают влияние на течение различных патологических состояний, в том числе и онкологических, в организме человека и способны предотвращать их развитие.
При этом в отличие от ситуаций с гипо- и авитаминозами, при которых требуется введение именно того витамина, чей дефицит спровоцировал соответствующий симптомокомплекс, у наших пациентов с дисциркуляторной энцефалопатией, у больных с радикулярным синдромом при дископатии, у лиц, страдающих токсическими нарушениями чувствительности и моторики на фоне алкоголизма, при разнообразных нейропатических жалобах у диабетиков нам требуются практически все витамины группы В, фармакотерапевтические эффекты которых способны покрыть широкую гамму клинических проявлений. Это связано с тем, что, являясь синергистами, витамины активнее проявляют свои свойства при комплексном введении. Но с институтской скамьи мы помним, что их нельзя смешивать в одном шприце. Поэтому-то нам приходилось назначать их либо чередующимися через день, либо испытывать стойкость пациента, делая несколько инъекций за раз.
Единственным средством, технология изготовления которого позволила объединить все три субстанции вместе, сохранив при этом их стабильность и биологическую активность, оказалась Мильгамма®. И нам, клиницистам, остается лишь радоваться: за то время, пока мы используем этот препарат, можно было убедиться в его мощном терапевтическом эффекте и высокой безопасности.
Тиамин, контролируя важнейшие энергетические процессы, касающиеся в первую очередь утилизации глюкозы, также участвует в проведении нервного импульса и аксональном транспорте, улучшает регенерацию нервной ткани и нервно-мышечную передачу.
При создании высоких концентраций витамина В1 в крови можно получить яркие клинические проявления его нейротропного действия, в частности, уменьшение болевых ощущений, связанных с патологическими процессами в нервах.
Этому эффекту способствует и его антиоксидантная активность, которая имеет отношение к влиянию тиамина на обмен глютатиона.
Пиридоксин служит кофактором более чем 100 ферментам. Он влияет на структуру и функцию нервной ткани, в первую очередь регулируя метаболизм аминокислот, что обеспечивает нормализацию белкового обмена, и препятствует накоплению избыточных количеств нейротропного яда — аммиака.
Витамин В6 участвует в синтезе различных медиаторов: катехоламинов, гистамина и тормозного медиатора ГАМК — ?-аминомасляной кислоты.
Кроме того, он увеличивает внутриклеточные запасы магния, играющего важную роль в обменных, в частности энергетических, процессах и в деятельности нервной системы.
Наконец, цианокобаламин, стимулирующий нуклеиновый обмен через активацию фолиевой кислоты и участвующий таким образом в поддержании гемопоэза и практически всех видах пластического обмена, показан вовсе не только при наличии болезни Аддисона—Бирмера.
Например, для коррекции нарушений обмена, возникающих при сахарном диабете, важную роль играет анаболическая функция витамина B12, а при лечении нейропатии наиболее значимы его способность восстанавливать структуру миелиновой оболочки и уменьшать периферическую нейрогенную ноцицепцию.
Мильгамма® и Мильгамма® композитум — истинные лекарственные препараты с хорошей доказательной базой. В ходе рандомизированных двойных слепых исследований (BAP I, BEDIP, BENDIP) были получены весьма примечательные результаты.
Так, регулярное применение препарата у пациентов с симметричной дистальной сенсорной полинейропатией на фоне сахарного диабета приводит не только к замедлению прогрессирования заболевания, но и к восстановлению функции периферических нервных волокон.
Об этом свидетельствует улучшение вибрационной чувствительности и увеличение скорости проведения нервного импульса по периферическим нервам.
Думаю, врачам общей практики следует смелее назначать Мильгамму® в работе с пациентами, имеющими сопутствующую неврологическую симптоматику.
Я с успехом использую этот препарат у пожилых пациентов при лечении в дневном стационаре, особенно при наличии у них сахарного диабета.
Курс лечения состоит из 10 внутримышечных инъекций Мильгаммы® (100 мг тиамина, 100 мг пиридоксина, 1000 мкг цианокобаламина), которые практически безболезненны за счет наличия в составе 20 мг лидокаина и малого объема раствора в ампуле (2 мл).
Затем пациент переходит на пероральный прием драже Мильгамма® композитум по 1 драже 3 раза в день в течение 6 недель, что позволяет усилить и пролонгировать эффект курса инъекций. Профилактические курсы терапии препаратом Мильгамма® композитум рекомендуется проводить каждые 6 месяцев.
Как ухаживать за кожей в 20, 30, 45+ лет, чтобы сохранить молодость надолго: советы экспертов
Женщины в на протяжении всей жизни сталкиваются с определенными проблемами с кожей.
Конечно, каждый случай по-своему уникален и требует индивидуального подхода и подбора уходовых средств и процедур, но существуют и общие закономерности возрастных изменений внешности.
Так как же стареет наша кожа и какова самая эффективная стратегия замедления этого процесса? Редакция Passion.ru решила разобраться в том, как правильно ухаживать за кожей в 20, 30 и 40+ лет.
Общие рекомендации по уходу для тех, кто хочет замедлить старение
Евгения Иконникова Врач-дерматокосметолог Института пластической хирургии и косметологии на Ольховской улице, кандидат медицинских наук
Достаточное количества сна. Это обязательное условие для тех, кто хочет максимально долго выглядеть молодо. Недосып, особенно хронический, нарушает гормональный баланс, а это напрямую отражается на состоянии кожи.
Ограничение потребляемой перед сном жидкости Большинство славянских женщин склонно стареть по деформационно-отечному типу, поэтому привычка пить воду на ночь приводит к утренней одутловатости лица, а также формированию кругов и отеков под глазами.
Регулярный уход за кожей. Важно приучать себя к нему с юных лет: поэтапные процедуры ее очищения, тонизации, увлажнения и питания должны стать ежедневным ритуалом. В молодости поддержание кожи в увлажненном состоянии позволит предотвратить преждевременное и интенсивное возникновение морщин, а в более зрелом возрасте — значительно замедлит появление новых.
Посещать косметолога. В арсенале косметологии существует множество методов, направленных на профилактику и коррекцию возрастных изменений. Среди них — биоревитализация, инъекции ботокса, филлеры.
Дарья Якушевич Заведующая отделением эстетики лица и тела X-Clinic
Защита от повреждающего действия ультрафиолетовых лучей. Она необходима обладательницам любого типа кожи и актуальна в любом возрасте. Кроме того, нужно использовать средства, которые предотвращают увядание, и увлажняющие средства, направленные на профилактику возрастных изменений, такие как гиалуроновая кислота и алоэ вера.
Забота об организме в целом. Нельзя забывать, что сколько бы человек ни ухаживал за своим лицом и телом снаружи, если не поддерживать здоровье организма в целом, все эти усилия не увенчаются успехом.
Применение антиоксидантов. Они способствуют защите наших клеток от пагубного воздействия агрессивных агентов, уже начиная с 25-30 лет. Нужно помнить также, что вожделенным коллагену и эластину нужно из чего-то строиться, поэтому аминокислотная поддержка в рационе имеет немаловажное значение.
Правила ухода за кожей в зависимости от возраста
Ирина Арбатская Врач-дерматовенеролог, косметолог, управляющий партнер компании «АСТРАМЕД»
Девушкам возраста 20ти лет нужно учитывать индивидуальные особенности типа кожи.
Если кожа жирная с блеском, высыпаниями или комедонами, то необходимо использовать гигиенические средства, оказывающие антикомедогенное, противовоспалительное и себорегулирующее действие.
Например, AHA-кислоты и экстракт стенки дрожжей, которые содержат противовоспалительные ингредиенты, а также такие микроэлементы, как цинк и сера.
Если кожа стянутая и на ней есть шелушения, тогда используйте молочко, тоник, крем-эмульсию и крем, направленные на восстановление барьерной и влагосберегающей функций кожи. Обратите внимание на состав — в средствах должны быть витамины группы В и микроэлементы (кремний, магний). Также рекомендуется использовать увлажняющие вещества с аминокислотами, белками и фосфолипидами.
Если кожа нормальная, выглядит гладкой и матовой, то уход должен быть направлен на поддержание естественных процессов увлажнения и регенерации, а также профилактику возрастных изменений.
В 30 лет происходит изменение метаболических процессов в кож, поэтому нужно использовать те же препараты, что и в 20 лет, однако стоит помнить, что в 30 лет дерма нуждается в защите от окислительного стресса и в профилактике фотостарения.
В препаратах должны содержаться антиоксиданты, например, астаксантин, и ангиопротекторы, такие как центелла азиатская, черника, конский каштан и листья красного винограда.
Все эти ингредиенты способствуют улучшению крово- и лимфообращения, выводят продукты распада из межклеточного пространства, позволяют коже обновляться физиологично, участвуют в процессах регенерации и улучшают обмен веществ между клетками. Такие компоненты сохраняют красоту и молодость.
В качестве ухода в косметологическом кабинете врач обычно назначает эпигенетическую, инъекционную, аппаратную и световую терапии — весь комплекс услуг, направленный на поддержание процессов регенерации.
После 40 лет у женщины меняются гормональный баланс и образ жизни. И в домашних условиях, и в кабинете у косметолога программы ухода должны быть направлены не на поддержание, а уже на регуляцию и восстановление клеточных ресурсов. Это поможет снизить симптомы биологического возраста: морщины, складки и потерю упругости.
Используйте эпигенетическую терапию, направленную на правильную реализацию генетической информации. Например, субстанция генистеин препятствует образованию мутаций в клетках и накоплению дефектов. Эпигенетическая субстанция тепренон улучшает качество жизни клеток и способствует образованию здорового коллагена и эластина.
Задача косметолога — определить маркеры биологического старения и индивидуально выстроить план коррекции возрастных изменений. Это могут быть и инъекционная терапия, например, ботулинотерапия, и инъекционные методики, направленные на биоревитализацию кожи, и аппаратные технологии. В отдельных случаях может потребоваться хирургическая коррекция.
В любом возрасте нужно подходить к уходу за кожей индивидуально, не злоупотреблять агрессивными методиками. Химические пилинги, нарушающие барьерную функцию кожи, травмирующие кожу инъекции, световые процедуры, вызывающие ожог, — все эти манипуляции приводят к воспалительным процессам, поэтому кожу после них необходимо восстанавливать.
Назад к списку
Гормональные проблемы подросткового периода
Подростковый период – серьезное испытание на прочность как для ребенка, так и для родителей. После 10-12 лет мальчики и девочки, которые еще вчера играли в куклы и машинки, начинают стремительно меняться как внешне, так и внутренне. Начинается этап активного роста, изменений фигуры, голоса и характера.
Девочки приобретают женственные формы, мальчики – широкие плечи и грубый голос. Подобные изменения являются настоящим ударом для гормонального фона подростка. Нередко проявляются негативные последствия – прыщи, сальные волосы, жирная кожа лица, повышенная потливость, ожирение.
Подросток становится агрессивным, бурные всплески энергии чередуются внезапной сменой настроения, сонливостью и усталостью.
Показать прейскурант Скрыть прейскурант
Заметив, что ребенок стал жаловаться на здоровье или внешний вид, родители должны немедленно принять меры. В первую очередь нужно записаться на прием к эндокринологу – специалисту по лечению заболеваний щитовидной железы и гормонального фона. В клинике здоровья «Исток» ведет прием опытный врач высшей категории.
Причины изменения гормонального фона подростков
Этап взросления – естественный процесс. Происходящие в организме гормональные изменения в норме должны протекать спокойно, без явных отклонений. В силу некоторых внешних факторов подростковый период протекает с явными нарушениями в работе эндокринной системы. К таким факторам можно отнести:
- проживание в экологически неблагоприятном регионе;
- увлечение фаст-фудом;
- перенесенные стрессы в семье и школе;
- вредные привычки – подростки часто курят и употребляют алкоголь с целью выглядеть в глазах окружающих более взрослыми.
На гормональный фон могут влиять перенесенные заболевания и инфекции, передающиеся половым путем, плохая наследственность и генетические отклонения.
Какие анализы назначают для выявления дисбаланса в гормональном фоне?
В первую очередь, после консультации врач эндокринолог назначает пациенту обследование на гормоны. В обязательном порядке следует проверить следующие показатели:
- ЛГ;
- ФСГ;
- Пролактин;
- Прогестерон;
- Тестостерон;
- ГСПГ;
- ДГЭСА.
У девочек нехватка прогестерона напрямую влияет на менструальный цикл, который становится нерегулярным или вовсе отсутствует. Если к 15 годам месячные не пришли, необходимо показаться гинекологу-эндокринологу.
Для мальчиков чрезвычайно важен гормон тестостерон, под воздействием которого подросток превращается в мужчину.
При его недостатке мальчик не может вырасти, не происходит ломки голоса и формирования мужских черт в фигуре, что приводит к юношеским комплексам.
У девочек, напротив, тестостерон вызывает повышенное оволосение в нетипичных местах, молочные железы не развиваются, фигура обретает мужские черты. После обследования гормонального фона врач сможет поставить диагноз и назначить адекватное лечение.
Помимо половых гормонов, обязательно следует сдать кровь на гормоны щитовидной железы – ТТГ, Т4 свободный и антитела к ТПО.
Диагностика поможет выявить такие заболевания, как гипотиреоз, тиреотоксикоз или аутоиммунный тиреоидит. При наличии данных патологий щитовидная железа не может функционировать должным образом.
В результате у подростка появляются проблемы с лишним весом, кожей и самочувствием.
Заболеваниями щитовидной железы часто страдают люди в неблагоприятных экологических районах, где пища бедна йодом. Дисфункция лечится гормонозаместительными препаратами, дозировку которых должен назначить врач. В некоторых случаях доктор может назначить дополнительное обследование на гормоны.
Узи щитовидной железы – еще один метод диагностики, позволяющий выявить патологию органа, наличие узлов и кист.
Если железа увеличена в размерах, имеются один или несколько узлов диаметром более 1 см, врач может провести пункционную биопсию, чтобы определить наличие или отсутствие раковых включений.
Рак щитовидной железы в последние годы значительно помолодел, им страдают как пожилые люди, так и подростки.
Как подготовиться к обследованию?
Для определения гормонального фона берется кровь из вены. Исследование лучше проводить натощак после 8-14 часов ночного голодания. Половые гормоны крайне чувствительны к физическим и психоэмоциональным нагрузкам, поэтому накануне лучше избегать активных занятий спортом и стрессов. Гормоны щитовидной железы допустимо сдавать после легкого приема пищи, но не ранее, чем через 4 часа.
Процедура забора крови абсолютно безболезненна и занимает не более 1-2 минут. Результаты бывают готовы через 1-2 дня.
Для УЗИ щитовидной железы специальной подготовки не требуется.
Насколько опасна гормональная перестройка организма для подростка?
В большинстве случаев активный всплеск гормонов стабилизируется через несколько лет, и все негативные внешние проявления проходят сами собой.
Однако, слишком выраженные дефекты – акне, избыточный вес, чрезмерная потливость, выпадение волос – необходимо своевременно лечить. В качестве терапии используются мази, таблетки, уколы и физиопроцедуры.
Если консервативное лечение не дает ощутимых результатов, врач может предложить пациенту хирургическое вмешательство.
Как уговорить подростка обратиться к врачу?
Несмотря на вешние признаки взросления, в душе подростки все еще остаются ранимыми и чувствительными детьми. Поход в больницу для них хуже, чем экзамены в школе. Важно убедить ребенка, что консультация эндокринолога необходима, а лечение – в случае необходимости – будет безболезненным.
Не стоит ждать окончания гормонального всплеска и надеяться, что все пройдет само собой.
В ряде случаев лечение нужно начинать незамедлительно – прыщи могут оставить на лице девочки глубокие рубцы, которые можно удалить только у косметолога, выпавшие волосы невозможно отрастить в кратчайшие сроки, а избыточный вес с годами превратиться в тяжелое ожирение.
Помимо медикаментозного лечения, подростку придется поменять образ жизни — отказаться от бургеров, чипсов и газировки, вести здоровый образ жизни, спать по ночам и принимать витамины. Только комплексное лечение поможет добиться хороших результатов.
Оставить комментарий