
Программа лечения Врачи Цены Отзывы
В последнее время тактика лечения ревматоидного артрита значительно изменилась.
Новое в лечении ревматоидного артрита – это отказ от выжидательной позиции и раннее назначение агрессивного курса терапии.
Это привело к тому, что специалистами была признана обратимость патологического процесса на ранних стадиях заболевания при назначении активной терапии сразу после установления диагноза.
Врачи клиники «Парамита» используют самые современные методы и лекарственные препараты для помощи больным ревматоидным артритом, сочетая их назначение с методами восточной терапии.
Ревматоидный артрит в цифрах
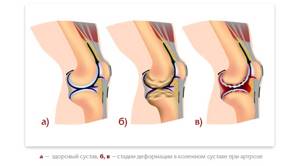
По современным представлениям ревматоидный артрит (РА) – это сложное многофакторное, хроническое, неуклонно прогрессирующее, системное аутоиммунное заболевание, в основе которого лежит длительный воспалительный процесс в организме с язвенно-деструктивным поражением и разрушением суставов.
Причины ревматоидного поражения связывают в основном с генетической предрасположенностью, вирусными инфекциями и многочисленными внешними пусковыми факторами. Код серопозитивного РА по МКБ — 10 M05.0, серонегативного — 10 M06.0.
Поражение РА населения составляет около 1% всего населения земного шара. Болеют лица любого возраста, от младенцев до пожилых людей, чаще женщины.
По статистике ревматоидный артрит был установлен на 1-м году заболевания у 57,9% пациентов, остальные лечились по поводу недифференцированного (неустановленного вида) артрита (НДА), а это значит, не получали необходимой терапии.
Еще через год у 33% больных этой группы был выявлен РА, то есть, их лечение замедлилось еще почти на год.
Новейшие принципы лечения РА
В последние десятилетия сформировались основные принципы терапии ревматоидных поражений, их придерживаются специалисты всего мира.
Принцип первый – ранее выявление
Лечить ревматоидные процессы непросто, результат во многом зависит от результатов обследования, установленного диагноза и предполагаемого прогноза болезни.
Выявить ревматоидную патологию на ранней стадии сложно, так как похожие симптомы наблюдаются и при других заболеваниях.
Поэтому очень большое значение придается выявлению РА и установлению развернутого диагноза, позволяющего сделать прогноз течения болезни у данного больного и назначить ему адекватные лечебные мероприятия.
Диагностика ревматроидного артрита
Диагноз ревматоидного артрита ставится на основании:
- Характерных симптомов болезни.
- Данных лабораторных исследований, подтверждающих наличие РА:
- низкий гемоглобин или снижение числа эритроцитов — анемия;
- ускоренная СОЭ, высокие показатели СРБ – признак воспаления;
- наличие/отсутствие ревматоидного фактора (РФ положительный или отрицательный);
- наличие/отсутствие антител к цитруллину (АЦЦП);
- наличие в крови цитокинов, поддерживающих воспаление (ФНО альфа, ИЛ-1 и др.).
- Данных инструментальных исследований, подтверждающих диагноз:
- рентгенография — выявляется рентгенологическая стадия суставных поражений;
- МРТ – самый точный метод, позволяющий выявить нарушения, еще незаметные на рентгене;
- УЗИ – выявляются изменения суставных и околосуставных тканей.
В диагнозе обязательно отражается активность патологического процесса, она очень важна для прогноза заболевания. Индекс активности ревматоидного артрита – DAS-28 рассчитывается позволяет оценить состояние пораженных суставов и общее состояние здоровья.
ФК (функциональный класс) ревматоидного процесса позволяет оценить сохранность трудовых навыков. По степени их нарушения выделяют 4 ФК.
Диагноз должен включать в себя клиническую и рентгенологическую стадии заболевания, активность патологического процесса, наличие/отсутствие РФ и системных поражений. Это позволит подобрать больному наиболее подходящую схему лечения.
Принцип второй – раннее назначение медикаментозной терапии
Схемы лечения ревматоидного артрита нового поколения учитывают клинически подтвержденный факт, что при раннем назначении активных лечебных мероприятий патологический процесс можно остановить и даже повернуть вспять. Поэтому главной целью является раннее выявление заболевания с назначением адекватного лечения, а непосредственными задачами:
- устранение болевого синдрома;
- подавление прогрессирования заболевания болезни;
- достижение состояния стойкой ремиссии;
- предупреждение двигательных нарушений;
- повышение качества жизни больного.
Современная тактика ведения ревматоидных поражений – это агрессивная тактика, когда больному назначается комплексное лечение с максимальными дозировками основных (базисных) противовоспалительных препаратов (БПВП).
При этом противовоспалительные средства подбираются по результатам обследования. Раз в квартал проводится текущее обследование с целью проверки результативности проводимой базисной терапии.
В состав медикаментозной терапии обязательно вводятся биологические препараты.
Раннее назначение агрессивной медикаментозной терапии
Принцип третий – сокращение симптоматической терапии
Новое в лечении ревматоидного артрита – это еще и подход к симптоматической терапии. Сейчас отказались от стандартных схем применения обезболивающих и общих противовоспалительных средств. Их назначают строго индивидуально при наличии воспалительной боли и обязательно сочетают с приемом базисных медицинских препаратов.
Допускается даже нерегулярный прием лекарств из группы нестероидных противовоспалительных препаратов (НПВП) – их принимают по мере необходимости максимально короткими курами или одноразово, используя только один препарат этой группы.
Это связано с побочными эффектами НПВП – они вызывают эрозивно-язвенные поражения желудочно-кишечного тракта (ЖКТ). Еще одна опасность применения этой группы препаратов в том, что на ранних стадиях заболевания они быстро снимают все симптомы заболевания и создают иллюзию полного выздоровления.
Это часто приводит к отказу больного от дальнейших лечебных мероприятий и прогрессированию ревматоидного процесса.
Еще одна группа препаратов для лечения ревматоидных поражений – глюкокортикостероиды (ГКС).
Они оказывают, как симптоматическое, так (частично) и патогенетическое действие, подавляя процесс разрастания соединительной ткани в суставах, деструкцию хрящевой и костной ткани.
На первых начальных стадиях ревматоидного процесса их назначают только при наличии выраженного болевого синдрома воспалительного характера – ГКС отлично снимают воспаление и боль, после чего их отменяют.
Но есть категории больных, в основном это лица преклонного возраста, которым не подходят препараты базисной терапии. В таких случаях эту роль берут на себя ГКС, назначаемые продолжительными курсами в низких дозировках. Иногда их вводят в суставы. Назначение их требует регулярного обследования больного из-за возможных побочек: остеопороза, язвенных процессов в ЖКТ и т.д.
В последние годы препараты этой группы все чаще назначают короткими курсами в высоких дозировках (пульс-терапия). Показаниями для таких процедур лечения являются тяжелые системные поражения (сердца, печени, почек).
Принцип четвертый – двигательная активность
Она необходима для профилактики контрактур и анкилозов (снижение объема движений в суставе или его полная неподвижность), а также мышечных атрофий необходима даже в период обострений – назначается щадящий комплекс лечебной физкультур – ЛФК. По мере улучшения состояния больного нагрузки увеличиваются.
Одновременно назначаются курсы лечебного массажа и физиотерапевтических процедур, усиливающих эффект ЛФК. Для сохранения нормального положения конечности назначают ношение ортезов, но только по нескольку часов в день – постоянное ношение ортезов считается неприемлемым. Двигательная активность значительно улучшает качество жизни больных с ревматоидными поражениями.
Препараты для медикаментозного лечения
Все препараты от ревматоидного артрита делятся на симптоматические и базисные. Симптоматические – это НПВП и ГКС, а базисные – синтетические и биологические.
НПВП
Лекарственные средства этой группы угнетают образование фермента циклооксигеназы (ЦОГ). ЦОГ делится на два вида: ЦОГ-2, участвующую в синтезе простагландинов, поддерживающих воспаление и боль, и ЦОГ-1, поддерживающую синтез простагландинов, стимулирующих секрецию слизи в органах пищеварения и защищающих стенки органов от различных воздействий.
Первые препараты группы НПВП — Диклофенак, Кетанов, Ибупрофен и др. эффективно подавляли оба вида ЦОГ, поэтому давали много побочных эффектов со стороны ЖКТ. Но Диклофенак и сегодня считается очень эффективным лекарством, его назначают короткими курсами для снятия боли и воспалительного процесса. Для мазей с НПВП ограничений в применении нет.
Симптоматические препараты для медикаментозного лечения
НПВП, подавляющие только ЦОГ-2 (Нимесулид, Мелоксикам), – это лекарства нового поколения. Они обладают селективным (избирательным) действием и почти не имеют побочного действия на ЖКТ при правильном применении. Они также применяются в современной практике.
Глюкокортикоидные гормоны
Глюкокортикоиды (Преднизолон, Дексаметазон, Метипред) назначаются при тяжелом течении ревматоидных процессов, сильных болях и поражении внутренних органов.
В зависимости от состояния пациента эти препараты назначают или достаточно длительно малыми дозами (например, пожилым больным с противопоказаниями для базисной терапии), или короткими курсами очень большими дозами (пульс-терапия).
Введение гормональных препаратов в полость сустава может приостановить его воспаление и формирование контрактуры.
Синтетические базисные противовоспалительные препараты
Синтетические базисные препараты применяются достаточно давно, но не потеряли своей актуальности. Курс начинается с назначения одного препарата этой группы.
При высокой активности РА лечение начинают с Метатрексата, при средней и небольшой – с Сульфасалазина или Плаквенила.
За эффективностью терапии тщательно наблюдают и если эффект есть, но недостаточный, присоединяют еще один базисный препарат (синтетический или биологический). Если эффекта нет, препарат меняют.
- БПВП первого ряда – назначаются в первую очередь:
- Метотрексат – считается «золотым стандартом» лечения РА базисными средствами; оптимальное сочетание лечебного действия и побочных эффектов; механизм действия связан с подавлением иммунных и воспалительных процессов, а также разрастания клеток соединительной ткани в синовиальной оболочке и разрушения хрящевой ткани; назначается длительными курсами до 4 – 5 лет; хорошо сочетается с Сульфасалазином, а еще лучше с Лефлуномидом;
- Сульфасалазин – таблетки с противовоспалительным и противомикробным действием;
- Лефлуномид — лекарство нового поколения этой группы; препарат тормозит активацию иммунной системы, оказывает противовоспалительное действие, подавляет процесс разрушения суставов.
- БПВП второго ряда – назначаются, если не подходят препараты 1-го ряда или в сочетании с ними. Это препараты:
- Плаквенил;
- Тауредон (соли золота);
- Циклоспорин А;
- Азатиоприн;
- Циклофосфамид.
БПВП первого ряда для лечения ревматроидного артрита
Биологические (генно-инженерные) БПВП – биологические агенты
Это новый метод лечения ревматоидного артрита. Лекарства данной группы — препараты нового поколения, оказывающие прицельное действие на провоспалительные (поддерживающие ревматоидное воспаление) цитокины (ИЛ-1, ФНО- альфа) или на рецепторы иммунных клеток лимфоцитов. Избирательность действия этих препаратов нового поколения позволяет свести к минимуму их побочные эффекты:
- Инфликсимаб (Ремикейд) – препарат содержит антитела к ФНО-альфа, оказывает противовоспалительное действие, тормозит развитие соединительной ткани и разрушение суставов; перспективным считается сочетание Инфликсимаба и Лефлуномида; аналогичным действием обладают препараты Адалимумаб и Этанерцепт;
- Анакинра – антитела к цитокинам ИЛ-1, оказывает противовоспалительное действие, предупреждает разрушение больных суставов;
- Тоцилизумаб – антитела к цитокинам ИЛ – 6 – аналогичное действие;
- Абатацепт – препарат содержит моноклональные антитела к рецепторам Т-лимфоцитов, отвечающих за клеточный иммунитет; отлично купирует аутоиммунные воспалительные процессы;
- Ритуксимаб – моноклональные антитела к рецепторам В-лимфоцитов, отвечающих за гуморальный иммунитет (образование антител).
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Сочетание синтетического базисного препарата Лефлуномида с биологическими препаратами (чаще всего с Инфликсимабом) отлично переносится больными и позволяет значительно улучшить результативность медикаментозной терапии ревматоидных поражений, особенно в случае неэффективности применения одного препарата (например, Метотрексата).
Дополнительные методы
Особенностью современных методов лечения ревматоидных поражений является назначение изотонических (статических) упражнений при высокой активности воспалительного процесса. Упражнения выполняются лежа с постепенным наращиванием нагрузки.
Физиопроцедуры используются на всех этапах лечебных мероприятий. В период ремиссии особенно эффективно санаторно-курортное лечение и особенно лечебные грязи.
Физиопроцедуры используются на всех этапах лечения ревматроидного артрита
Для профилактики деформаций конечностей активно используются ортезы – приспособления, удерживающие конечность в правильном положении. Ношение ортеза сочетают с ЛФК, массажем и плаванием в бассейне.
Назначение индивидуально подобранной медикаментозной терапии в сочетании с дополнительными методами на ранних сроках ревматоидных поражений (в первые 3 месяца от начала заболевания) позволяет подавить прогрессирование патологического процесса и добиться стойкой ремиссии. Применение этих методов на поздних стадиях значительно улучшает качество жизни больного.
Специалисты клиники «Парамита» проходили подготовку в лучших европейских клиниках, а также в клиниках Китая и Тибета.
Это позволяет значительно расширить спектр методов лечения ревматоидного артрита, сочетая передовые западные методики с проверенными столетиями восточными методиками.
Обязательным условием назначения лечебных процедур является предварительное обследование и постановка развернутого диагноза. Наши специалисты используют следующие методы:
- медикаментозная терапия – применяются новейшие схемы назначения современных лекарственных препаратов; подбор схем и препаратов производится так, чтобы они идеально сочетались с другими лечебными мероприятиями;
- фитотерапия, народные способы, гомеопатия – все это входит в общую схему лечения для усиления эффективности и снижения лекарственной нагрузки;
- кинезитерапия, тейпирование, курсы ЛФК – все подбирается индивидуально для каждого пациента;
- физиопроцедуры – назначаются строго в соответствии со стадией заболевания;
- PRP-терапия – современный метод, позволяющий восстанавливать измененные ткани; основан на введении пациенту собственных тромбоцитов, обработанных по особой методике;
- рефлексотерапия (РТ) – древнекитайский метод; используя его, опытный врач может вылечить практически любое заболевание или просто остановить его прогрессирование;
- фармакопунктура – введение современных лекарств в акупунктурные точки – высокоэффективное сочетание восточных и западных методов.
Такой широкий выбор методик позволяет специалистам клиники «Парамита» в Москве быстро и эффективно справляться с болями и воспалением, характерных для ревматоидного артрита, а также предупреждать разрушающее воздействие болезни на суставы. Врачи нашей клиники не проходят мимо новых методов лечения РА и новых препаратов, не забывая старые методы, поэтому смогут помочь больному на любой стадии заболевания!
Литература:
- Яременко О.Б. Глюкокортикоиды в ревматологии: современная номенклатура дозовых режимов и рациональное применение // Укр. ревматол. журн. — 2002. — № 3. — С. 20-26.
- Яременко О.Б. Ранний ревматоидный артрит: диагностика и лечение // Мистецтво лікування. — 2004. — № 3. — С. 38-45.
- Ahmed K., Emery P. A case for early aggressive therapy. In: Bird H.A., Snaith M.L. (Еds.) Challenges in Rheumatoid Arthritis. Blackwell Science, Oxford, England, 1999. — Р. 106-115.
- Albers J.M., Paimela L., Kurki P. et al. Treatment strategy, disease activity, and outcome in four cohorts of patients with early rheumatoid arthritis // Ann Rheum Dis. — 2001. — Vol. 60. — P. 453-458.
Лазерно-магнитная терапия при заболеваниях суставов и позвоночника
При болезнях суставов и позвоночника нередко используют такой метод физиотерапии, как лазеротерапия. Лечебный эффект достигается благодаря воздействию светового луча на пораженные участки.
Пройти сеансы можно в Клинике Семейной Медицины в Королеве на ул.Калининградская д.17 к.1.
Но перед этим стоит отметить, что магнито-лазерная терапия не является самостоятельным методом, а используется в комплексе с другими методами, с целью усилить или улучшить эффект от каждого воздействия.
История лазера
Искусственные световые волны использовались в медицине с конца прошлого столетия. В странах Европы с 2003 года лечение лазером становится официальным.
Принцип действия лазера
Для того чтобы лазер смог проникнуть глубже, необходимо электромагнитное поле. С этой целью наряду с лазерным излучением проводится и магнитотерапия. Благодаря такому тандему можно помочь пациентам с хронической болью, возникающей при заболевании суставов и позвоночника.
Методика проведения процедуры
В Клинике Семейной Медицины лазерная терапия суставов проводится в положении лежа или сидя на открытых участках кожи. Применение магнитного лазера в зоне воспаления не вызывает боли.
Пациент ощущает лишь некоторое потепление обрабатываемого участка. Длительность воздействия — не более 20 минут. Курс лечения состоит из 10-20 сеансов.
Рекомендуется повторять курс каждые полгода, чтобы предотвратить появление неприятных болевых ощущений.
Кому нужна процедура
Решение об использовании лазерной терапии принимает врач после консультации и сбора анамнеза. Особенно полезной она будет пациентам, имеющим заболевания опорно-двигательного аппарата с выраженными отеками внутри тканей. Уже после первого сеанса наблюдается улучшение состояния пораженного сустава.
Показания
Специалисты Клиники Семейной Медицины в Королеве назначают магнитолазерную терапию при следующих болезнях:
- радикулит;
- остеохондроз;
- невралгии различного происхождения;
- суставные патологии.
Противопоказания:
- онкологические болезни;
- нарушение работы сердечно-сосудистой системы;
- эндокринные заболевания;
- склонность к судорогам;
- печеночная и почечная недостаточность;
- гемофилия;
- наличие кардиостимулятора, эндопротеза;
- гипертиреоз;
- период менструальных кровотечений у женщин;
- обострение воспалительных инфекционных заболеваний.
Польза лечения
Лазерная терапия позволяет избавиться от воспаления, поэтому быстрее проходят отеки, спазмы и боль.
Магнитолазерное воздействие — универсальная физиотерапия. С ее помощью:
- клетки получают полноценное кислородное питание;
- нормализуются обменные процессы в тканях;
- микроциркуляция сосудов повышается;
- в крови растет уровень антиоксидантов;
- мышцы расслабляются.
Также процедура производит иммуностимулирующий эффект, а это мощная поддержка здоровья всего организма.
Как лечить суставы? Методы и 3 ошибки, которые нельзя делать
- Главная /
- Блог /
29 сентября 2018
Болезни суставов могут настигнуть вас в любом возрасте, полностью изменив образ жизни далеко не в лучшую сторону. Первое, что важно запомнить, боль в суставах — это не приговор.
В новой статье мы расскажем о причинах боли, о том, как лечить суставы и какие ошибки не допускать. А также о том, как предотвратить эту неприятную боль.
Причины боли в суставах
Боль в суставах объединена под общими диагнозами «артрит» и «артроз», а вот видов этих заболеваний несколько десятков. Разделяют их как раз по причинам возникновения.
Основные причины
- травмы суставов;
- инфекционные заболевания;
- аутоиммунные заболевание (ревматоидный артрит, волчанка);
- нарушение обмена веществ (например, подагра);
- наследственность.
Симптомы
- Боль, покраснения, отек, ограниченная подвижность, хруст, частые вывихи.
- Симптомы могут наблюдаться на одном суставе — моноартрит, или на нескольких – полиартрит.
Что делать?
Обратитесь к терапевту и возьмите направление к ревматологу — диагностировать заболевание может только врач. Артрит или артроз определяют исходя из описанных симптомов, осмотра, рентгена, анализа крови и мочи.
Чем раньше поставлен диагноз и начато лечение, тем больше вероятность предотвратить развитие заболевания и инвалидность в будущем.
Как лечить суставы: 3 главные ошибки
«Народные» методы лечения еще никого до добра не довели, они только усугубляют ситуацию. Временное улучшение маскирует проблему, приводя в результате к серьезному недугу.
- Вот 3 главные ошибки, которые совершают «больные»:
- Чистка организма и «вывод солей»
- Артрит и артроз — это разрушение хрящевой ткани, а не отложение солей.
- «Разработка» суставов через боль
Это приводит к тому, что заболевание в начальной стадии переходит на следующую, более серьезную. Разрушающуюся ткань не восстановишь «разрабатыванием».
Стоит отметить, что лечебная гимнастика крайне полезна, но она не имеет ничего общего с этим иезуитским народным методом.
Обезболивающие препараты, как единственный способ лечения
Самый распространённый в России препарат — ибупрофен (нестероидное противовоспалительное). Многие пьют его пачками, не задумываясь. Чем только запускают болезнь и наносят вред другим органам.
Эффективное лечение боли в суставах основано на применении сразу нескольких методик. Выбор зависит от причины заболевания.
Есть противовоспалительные, болеутоляющие, иммуномодулирующие препараты и хондропротекторы.
Ревматоидный артрит лечат иммуномодулирующими и противовоспалительными препаратами. Если причина разрушения суставов инфекция, то сначала необходимо избавиться от нее с помощью специальных препаратов, а уже потом заняться восстановлением функций суставов.
Наследственные формы хорошо поддаются лечению с помощью препаратов-хондропротекторов.
Физиотерапия
Бывает волновая, ультрозвуковая, электрофорез. Применяется, как основной или вспомогательный метод лечения, при любых видах артрита и артроза.
Лечебная гимнастика
Особенно эффективна на ранних стадиях заболевания. Позволяет увеличить подвижность, уменьшить болевой синдром. Можно применять при всех формах заболевания.
Хирургическое вмешательство
Используется в тяжелых, запущенных случаях, когда консервативные методы не дают улучшения.
Санаторное лечение суставов
О санаторно-курортных процедурах мы уже рассказывали в блоге. Применение комплекса процедур приводит к облегчению боли и предотвращает развитие заболевания. В некоторых случаях прохождение санаторной реабилитации позволяет избежать хирургического вмешательства.
Как лечить суставы в санатории? Аппаратами для физиотерапии – ударно-волновой терапии, электрофорезом, ультразвуком. Применятся также грязелечение, лечебная гимнастика (под руководством специалистов), бальнеотерапия и лечебный массаж. Есть уже готовые программы санаторного лечения суставов.
Профилактика
Многих волнует вопрос не только, как лечить суставы, но и как предотвратить начало болезни. Большинство видов артрита имеют наследственный фактор, поэтому полностью предотвратить развитие невозможно. Из ненаследуемых форм – артриты, связанные с инфекцией и артрозы, как последствие травмы. Здесь совет только один – берегите себя, не рискуйте, следите за общим состоянием здоровья.
Уменьшить симптомы, отсрочить наступление возможно с помощью простых мер:
- Употребляйте много жидкости.
- Следите за уровнем витаминов С и D в организме.
- Не набирайте лишний вес.
- Занимайтесь не травмоопасными видами спорта.
- При травмах сразу обращайтесь к врачу.
- Следите за осанкой и здоровьем позвоночника.
Помните: на какой бы стадии не находилось заболевание, избавиться от боли в суставах возможно. Нет необходимости терпеть, когда современная лечебная и профилактическая медицина готова предложить много решений для здоровой и активной жизни.
Подписывайтесь на наш блог. Даем советы по лечению — распознанию болезней и по профилактике. А также рассказываем про санаторные процедуры и отдых на Кавказских Минеральных Водах
29 сентября 2018 | ошибки в лечении | санаторно-курортные процедуры | суставы
Лечение артроза суставов. Традиционные и современные методы лечения артроза
К главным задачам при лечении артроза относится: снятие болевого синдрома, восстановление функций и тканей повреждённого сустава, улучшение кровообращения и трофики тканей сустава, укрепление прилежащих мышц и, по возможности, снижение патогенных факторов, способствующих развитию дегенеративно-дистрофических процессов. Лучший терапевтический эффект можно достигнуть только при комплексном подходе, включающем медикаментозное лечение, лечебную физкультуру, физиотерапевтические процедуры, диетологию и соблюдение здорового образа жизни.
В целом лечение артроза – это длительный процесс, требующий непосредственного участия пациента и соблюдения всех рекомендаций специалиста. В зависимости от фазы заболевания (острой или ремиссии) меняются цели и методы терапии.
Традиционное лечение артроза в острой стадии
В острой фазе артроза основной целью лечения является устранение боли и снятие воспаления в области пораженного сустава.
Для снижения воспаления и болевого синдром, рекомендуют физический покой.
Назначаются, в зависимости от общего состояния и возраста больного, наличия у него сопутствующих заболеваний и других факторов, различные лекарственные препараты и средства местного применения.
В зависимости от интенсивности болей и других проявлений при лечении артроза могут быть назначены следующие препараты:
- Нестероидные противовоспалительные препараты (НПВП) применяются в острой фазе артроза с целью обезболивания и снятия вторичного воспаления.
- Наружные НПВС (мази, гели). Поскольку нестероидные противовоспалительные средства местного применения (мази и гели) малоэффективны, в острой стадии их назначают редко и только в качестве дополнительного лечения.
- Глюкокортикостероидные гормоны используются только в острой фазе заболевания, коротким курсом и под строгим контролем врача. Дело в том, что данные гормоны с одной стороны эффективно уменьшают воспаление и устраняют боль, но с другой – разрушают хрящевую ткань. Как правило, кордикостероиды используются в виде инъекций в поражённый сустав.
- Хондропротекторы – это основные препараты при лечении артроза. Если вышеперечисленные лекарства оказывают только симптоматическую помощь (хотя и являются важным элементом лечения артроза), то хондропротекторы улучшают циркуляцию крови, стимулируют обменные процессы и образование новых клеток хрящевой ткани. Все это способствует восстановлению поражённого хряща. Препараты этой группы назначают длительными курсами, начиная с острой фазы заболевания, так как все они имеют пролонгированное действие (эффект от лечения наступает примерно спустя 2 недели – 2 месяца).
При необходимости могут применяться новокаиновые блокады, позволяющие быстро снять болевой синдром. Также иногда назначаются средства, содержащие гиалуроновую кислоту, входящую в состав соединительной ткани, образующей хрящевую оболочку сустава.
Новые технологии в лечении острого артроза
Риск возникновения побочных эффектов зачастую ограничивает возможности лечения острого артроза, не позволяя повышать дозу лекарства, принимать его в течение длительного периода времени.
Как известно, анальгетики и НПВС, в том числе содержащие диклофенак, подавляют функцию костного мозга, снижают свёртываемость крови, провоцируют возникновение дефектов слизистой оболочки желудочно-кишечного тракта, обостряют заболеваний ЖКТ, а при длительном применении вызывают серьезные осложнения вплоть до перфорации и кровотечения. Возможны также осложнения со стороны почек, печени и сердечно-сосудистой системы у пациентов группы риска.
Особую сложность представляет подбор схемы лечения для кормящих мам. Сколь-нибудь длительное применение распространенных противовоспалительных препаратов в период лактации невозможно, в то время как потребность в них, если женщина страдает заболеваниями опорно-двигательного аппарата, разумеется, сохраняется.
Также серьезной проблемой является выбор лекарственной терапии для пациентов пожилого возраста. При выборе препарата в этом случае особенно важно учитывать его безопасность, влияние на сердечно-сосудистую систему, ЖКТ, наличие сопутствующих патологий, сочетаемость препаратов с другими применяемым пациентом средствами.
Как показали клинические исследования, решение этих проблем становится возможным благодаря применению в комплексном лечении остеоартрозов лечебного пластыря НАНОПЛАСТ форте.
НАНОПЛАСТ форте применяется в острой стадии заболевания с целью снятия болевого синдрома и воспалительного процесса. Пластырь обеспечивает глубокое прогревание пораженной области, которое дополняется магнитотерапевтическим действием постоянного магнитного поля.
Это создает длительный местный физиотерапевтический эффект, способствующий улучшению циркуляции лимфы и крови, что приводит к усилению воздействия принимаемых лекарственных препаратов и возможности снижения дозы и курса использования НПВП и уменьшения или полного отказа от назначения кортикостероидов.
Поскольку обычные прогревающие физиопроцедуры противопоказаны при остром остеоартрозе, НАНОПЛАСТ форте остаётся единственным допустимым средством.
Лечение артроза в стадии ремиссии
В период ремиссии терапия артроза направлена на профилактику обострения и восстановление двигательной способности сустава. Медикаментозное лечение на данной стадии сводится к минимуму.
Как правило, пациент продолжает курс хондропротекторов и, по необходимости, принимает нестероидные противовоспалительные препараты.
Для лучшей трофики тканей могут быть назначены витамины, особенно В12 и D.
НАНОПЛАСТ форте в стадии ремиссии используется с целью снижения болей и предотвращения развития воспаления.
Поскольку сам по себе пластырь улучшает местное лимфо- и кровообращение, улучшает венозный отток и трофику тканей, снижает отёк и расслабляет мышцы, его использование помогает снизить применение обезболивающих препаратов, а иногда и полностью от них отказаться.
Кроме того, НАНОПЛАСТ форте является прекрасным профилактическим средством, так как способствует усилению естественных восстановительных процессов в суставных тканях, снижает риск развития воспалительного процесса.
Дополнительные методы лечения артроза
К дополнительным методам лечения артроза можно отнести бальнеологию, физиотерапию, все виды мануальной терапии и ЛФК.
Большинство дополнительных методов лечения применяется исключительно на стадии ремиссии, когда острые проявления артроза уже сняты, и лечения направлено уже на предотвращение повторного обострения процесса, улучшения регенерации тканей сустава, восстановление его функций.
Физиотерапевтические и бальнеологические процедуры в лечении артроза
Физиотерапия является важным компонентом в лечении артроза. Наиболее эффективны физиопроцедуры, которые улучшают трофику тканей и способствуют восстановлению повреждённого сустава, а также те, которые снижают боли и уменьшают воспаление. Это такие процедуры, как :
- Криотерапия (воздействие холодом) — применяется в фазе обострения, когда тепловые и многие другие методы физиотерапии противопоказаны;
- Лечение лазером – один из самых популярных методов лечения артроза, особенно суставов позвоночника;
- Ультразвуковая терапия — чаще всего применяется в сочетании с наружными лекарственным препаратом (анальгетики, кортикостероиды, НПВП и другие), повышает их эффективность;
- Электрофорез — еще один метод более глубокого введения в мягкие ткани медикаментозных препаратов, применяется при выраженных болях, действие препарата также усиливается воздействием электрического тока;
- Высокоинтенсивная высокочастотная магнитотерапия – процедура, относящаяся к прогревающим методам воздействия, помогает снять воспалительный процесс и боль;
- УВЧ-терапия – воздействия на патологический очаг электрического тока ультравысокой частоты, что также обеспечивает прогрев тканей и соответственно: улучшение кровотока и лимфотока, стимуляцию клеточного метаболизма, снижение отёчности и воспаления, уменьшению болевого синдрома.
Также при лечении артроза в стадии ремиссии хорошие результаты дает бальнеотерапия – это метод лечения при помощи тепловых ванн с использованием минеральных и других лечебных вод. Чаще всего при артрозе применяют радоновые и сероводородные ванны.
Радиоактивные воды (радоновые ванны, обогащённые радоном 222) оказывают общее воздействие на организм: укрепляют гладкую мускулатуру, в том числе сердце, усиливают костную ткань, улучшают кровообращение и стимулируют иммунную систему.
Сероводородные минеральные воды оказывают позитивный эффект непосредственно на суставы: улучшают кровообращение и трофику тканей, стимулируют секрецию синовиальной жидкости.
Надо сказать, что и традиционная физиотерапия, и бальнеотерапия дают наилучший эффект при курсовом лечении в санаторных условиях. Отдельные нерегулярные процедуры лечебного эффекта практически не имеют.
Методы мануальной терапии в лечении артроза
Методы мануальной терапии — это различные способы воздействия руками врача на тело пациента, в том числе лечебный массаж, акупунктура и акупрессура. Все эти методы являются достаточно эффективными при лечении артроза.
В зависимости от стадии заболевания и преследуемых целей могут применяться различные техники массажа, например поглаживающие, растирающие, разминающие или поколачивающие движения.
Массаж хорош тем, что позволяет избирательно расслабить одну и усилить другую группу мышц, что приводит к снижению болевого эффекта, повышению амплитуды движения сустава, улучшению трофики тканей.
В мануальной терапии артроза может использоваться метод стимуляции биологически активных точек. К наиболее распространённым методам акупунктуры относятся иглорефлексотерапия и моксотерапия (воздействие на точки теплом).
Лечебный пластырь НАНОПЛАСТ форте хорошо сочетается со всеми видами мануальной терапии и позволяет достичь в комплексе значительного лечебного эффекта, заметно улучшая состояние пациента.
ЛФК при артрозе – необходимый компонент лечения
Помимо улучшения питания тканей сустава, в задачи ЛФК также входит восстановление подвижности сустава, увеличение амплитуды движения, укрепление силы и выносливости рядом расположенных мышц. Конкретный режим физических нагрузок, методики лечебной физкультуры при лечении артроза подбираются специалистом индивидуально для каждого пациента в зависимости от стадии заболевания, локализации патологического процесса, количества поражённых суставов, комплекции и других индивидуальных особенностей пациента.
Применение лечебного пластыря НАНОПЛАСТ форте совместимо с занятиями лечебной физкультурой и позволяет усилить ее эффективность. Пластырь поможет снять мышечные спазмы, улучшит кровообращение в пораженной области, активизирует восстановительные процессы в суставе и позволит добиться более стойкой ремиссии.
Внутрисуставная лазеротерапия
Терапевтическое и хирургическое лечение – способы вернуть суставам нормальную подвижность. Наряду с хирургическими методами используется новый способ устранения патологий суставов – лазерная терапия. Преимущества – малая травматичность и высокая эффективность.
Применение лазеротерапии при заболеваниях суставов применяют при контрактуре, изменениях хряща, воспалениях мягких тканей, поддается устранению лазером киста беккера и патологии сосудов в колене.
Применение лазера позволяет добиться скорого обезболивания сустава, ослабления воспалительных и стимуляции регенеративных и обменных процессов.
Происходит активация желез внутренней и внешней секреции, что влияет на степень усвоения питательных элементов, необходимых для восстановления суставных поверхностей.
Лечение прекрасно сочетается с физиотерапевтическими процедурами и медикаментозной терапией.
При воздействии лазерного излучения на костную ткань происходит:
- активизация регенерации костной ткани в виде ускоренной пролиферации остеобластов и остеокластов при одновременном усилении клеточной дифференцировки
- ускорение процесса перестройки костной мозоли
- повышение содержания в кости кальция, фосфора и белка
- увеличение объема кости
- васкуляризация костной ткани
Под влиянием лазерного излучения на суставный хрящ наблюдается:
- противовоспалительное действие
- увеличение уровня фибриногена
- пролиферация фибробластов
Положительный эффект от лазерной терапии при деформирующих артрозах и артритах выражается:
- в ликвидации или уменьшении болевого синдрома
- нормализации или увеличении объема движений в пораженном суставе
- исчезновении скованности и облегчении ходьбы
Поглощаемые тканями инфракрасные лучи превращаются в тепловую энергию вибрации молекул. Тепловое расширение протоплазмы клеток обуславливают гидродинамические эффекты, которые становятся исходным импульсом общего действия инфракрасного лазера.
Даже кратковременное повышение температурных колебаний в критических участках молекулы приведет к ее переводу в новое конформационное состояние с другой реакционной способностью.
Фотоактивация в сложном биологическом объекте, таком как организм человека, происходит в виде многоступенчатого процесса.
Глубина проникновения лазерного луча в биообъект зависит от длины волны, излучения и методики воздействия (контактная, дистантная). Проникающая способность излучения постепенно увеличивается от ультрафиолетовой до оранжевой спектральной области.
Лазерное излучение стимулирует деление изолированных мышечных клеток.
Внутрисуставная лазеротерапия является эффективным способом профилактики послеоперационных осложнений эндоскопических операций на коленном суставе. Однократное внутрисуставное воздействие лазерным светом заменило целый курс наружной лазеротерапии, что позволяет рекомендовать ее к применению при артроскопических операциях.
Длина волны лазерного излучения измеряется в нанометрах [нм]
- 365–405 нм – ультрафиолетовый (УФ) спектр,
- 440–445 нм – синий спектр,
- 520–525 нм – зелёный спектр,
- 635 нм – красный спектр,
- 780–785 нм – инфракрасный (ИК) спектр,
- 890–904 нм – инфракрасный (ИК) спектр.
Режимы работы лазера: непрерывный, модулированный, импульсный.
Новаковский А.Л. , кандидат медицинских наук, врач первой категории, автор множества научных работ, обладатель патентов по использованию лазерной терапии
http://bypatents.com/patents/novakovskijj-andrejj-leonidovich
 Диагностика ревматроидного артрита
Диагностика ревматроидного артрита  Раннее назначение агрессивной медикаментозной терапии
Раннее назначение агрессивной медикаментозной терапии 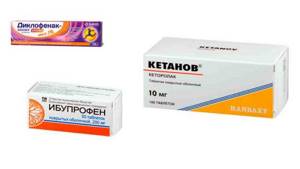 Симптоматические препараты для медикаментозного лечения
Симптоматические препараты для медикаментозного лечения 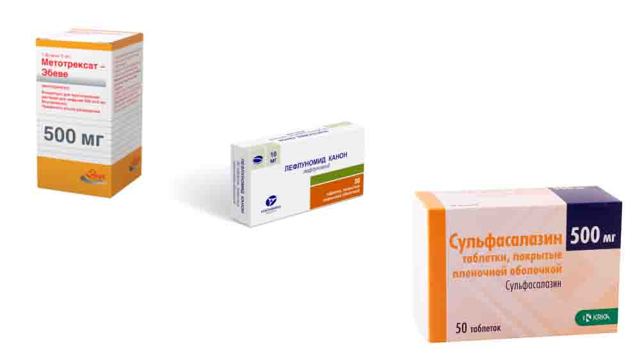 БПВП первого ряда для лечения ревматроидного артрита
БПВП первого ряда для лечения ревматроидного артрита 
Оставить комментарий