Новорожденный ребенок – большая ответственность для молодых родителей. На приеме у педиатра родители обычно задают много вопросов. Особенно, если ребенок первый. В моём личном топе первое место занимают кормление и колики. Второе — сыпи!
На фотографиях в соцсетях у младенцев чистые розовенькие щечки и ангельская улыбка. А в жизни на коже появляются покраснения, прыщи, шелушение и другие неожиданности. Мамы к этому не готовы.
Они пугаются и начинают искать причину. Соседки советуют соблюдать диету, бабушки сетуют на «плохое молоко».
Если не повезёт, то и врач напугает аллергией или назначит анализы, половина из которых окажется ненужной.
Попробуем разобраться, какие кожные проблемы младенцев не требуют лечения и являются нормой в грудничковом возрасте, а какие нет. Сразу договоримся: любая сыпь должна быть осмотрена врачом очно.
По фотографии диагноз не ставится, потому что врач осматривает элементы сыпи, трогает наощупь, иногда нужны специальные диагностические тесты.
В сомнительных случаях педиатр дает направление к дерматологу.
Информация ниже дана для того, чтобы молодые мамы перестали бояться каждого прыщика, разобрались в состояниях, которые не требуют медицинской помощи, и уяснили, когда же отвести ребенка к педиатру.
Если роды проходят благополучно, сразу после рождения новорожденного ребенка кладут матери на живот. Его кожа может быть ярко-розовой, а может быть бледной, кисти и стопы синеватого оттенка. Это пугает молодых мам, если они раньше слышали или читали что-то про гипоксию и цианоз.
Но если врачи в родзале спокойны и не оказывают реанимационных мероприятий, значит это – вариант нормы. Здоровый ребенок может быть таким в первые минуты жизни. Кроме того, тело новорожденного покрыто первородной смазкой – ребенок выглядит, как будто его измазали творожным сыром. И это тоже нормально, хоть и непривлекательно.
Смазка играет важную роль в защите кожи от микробов, поэтому кожу малыша, лишь слегка промакивая, не вытирают полностью.
Через 5-10 минут после родов кожа новорожденного становится ярко-розовой, почти красной. Это нормальное состояние — физиологическая эритема. Давление воздуха меньше, чем давление жидкости, в которой находился ребенок внутриутробно.
Когда кожные покровы перестают испытывать сопротивление, к ним активно приливает кровь. Организм привыкает к новой форме жизни.
Постепенно сосуды сузятся, и кожа станет привычного розового цвета к концу недели у доношенных детей и через 2-3 недели у недоношенных.
В течение первого месяца жизни кожа ребенка иногда выглядит мраморной. Равномерный сетчатый рисунок из белых, фиолетовых, красноватых пятен — это реакция сосудов кожи на холод.
Поэтому данный феномен чаще всего замечают при пеленании. Если мраморность симметричная и исчезает при согревании, то повода для беспокойства нет.
В других случаях стоит обсудить этот симптом с педиатром, чтобы не пропустить раннюю диагностику болезней сердца, легких или самой кожи.
На вторые-третьи сутки после родов кожа новорожденного начинает шелушиться. Шелушение наблюдается у всех, но разной степени выраженности. Наиболее сильно, если ребенок переношен.
Причина – та же перестройка организма к существованию на воздухе. Кожа теряет влагу, и верхний слой постепенно слущивается.
Физиологическое шелушение не требует лечения и самостоятельно проходит в течение нескольких дней.
Если шелушение обильное и приводит к глубоким трещинам, кожу смазывают специальными увлажняющими средствами – эмолентами. При ярко выраженном шелушении требуется исключить врождённые болезни кожи, такие как ихтиоз, гиперкератоз и другие.
Ко второму — третьему дню жизни у 70% доношенных новорожденных на коже появляется мелкая красная сыпь. Изредка это состояние возникает и у недоношенных.
Сначала появляются пятна, в течение часа в центре образовывается желтый бугорок размером 1-2 мм. Элементы сыпи располагаются на лице, туловище, руках и ногах, могут сливаться между собой.
Причина токсической эритемы неизвестна, однако высыпания проходят без лечения через 1-7 дней и не представляют опасности.
При нетипичной клинической картине или наличии других симптомов врач назначает дополнительное обследование, чтобы исключить другие причины сыпи, например, инфекцию.
У доношенных младенцев на носу и щеках можно рассмотреть много белых точек, которые родители тоже принимают за сыпь. На самом деле это сальные железы. В этом возрасте их увеличение является нормой, к 4-6 месяцам они снова уменьшаются.
У половины новорожденных на лице обнаруживаются единичные узелки белого или желтоватого цвета, размером около 1-2 мм. Это мелкие кисты сальных желез, которые называются милии или милиумы. Они разрешаются без лечения в течение первого месяца жизни, иногда чуть дольше. Удалять их не нужно.
У 20% новорожденных с третьей недели жизни появляется сыпь, похожая на подростковые угри. Маленькие гнойнички, окруженные красным венчиком. Они располагаются на лице, голове, груди, плечах, реже на животе.
Состояние получило название «акне», хотя в литературе чаще встречается термин «цефалический пустулез» (от слов «цефало» — голова и «пустула» – гнойник) или «неонатальный пустулез».
Основные две причины – влияние гормонов матери при грудном вскармливании и заселение кожи микроорганизмами. Элементы сыпи разрешаются без лечения через 1-3 месяца.
Это состояние не опасно, не доставляет дискомфорта ребенку и приводит к самостоятельному выздоровлению, поэтому необходимости в назначении препаратов нет. Исключение составляют тяжелые случаи, когда сыпь обильная, приводит к вторичному инфицированию или заживает с формированием рубцов.
Такая же сыпь у детей после трехмесячного возраста называется младенческое акне. Она сохранятся как затяжное акне новорожденных или возникает заново в 2-3 месяца. Отличается от акне новорожденных только возрастом детей и продолжительностью высыпаний. Самостоятельное разрешение наступает в течение 6-12 месяцев. Младенческие угри могут быть фактором риска угревой сыпи в подростковом возрасте.
Развивается у детей со второй недели жизни при перегревании. Сыпь имеет разные проявления: мелкие красные пятнышки, узелки, гнойнички или пузырьки в толще кожи. Потница может возникнуть на любых участках тела: в складках, на лице, волосистой части головы, туловище, руках и ногах. Причина высыпаний – закупорка потовых желез.
- высокая температура в помещении;
- повышение температуры тела у ребенка;
- плотная одежда, недышащая ткань, например, наматрасник из клеёнки;
- длительное лежание в одной позе.
- ежедневное купание без мыла и других химических средств;
- использовании более легкой и свободной одежды;
- поддержание в комнате температуры воздуха 22-24 градуса С;
- проветривания.
При выполнении этих условий потница в течение нескольких часов сходит на нет. Перечисленные рекомендации относятся и к профилактике.
Для прогулок на улице ребенка одевают как взрослого плюс один слой одежды. Перекутывать не нужно. Надевать в теплую погоду чепчик также нет необходимости.
В холодное время года раздевайте ребенка при длительном пребывании в магазине, торговом центре и других помещениях. Во время бодрствования укладывайте малыша на живот, держите на руках вертикально, чтобы разнообразить его движения.
Более серьезная реакция кожи на перегрев — опрелость. Возникает в естественных складках. Выглядит как покраснение, иногда с мокнутием и эрозиями. При длительном процессе может присоединиться бактериальная или грибковая инфекция, тогда поверхность пораженной кожи влажная, ярко-красная, с прозрачным или гнойным отделяемым. Меры профилактики такие же как при потнице.
Кожу в складках обрабатывают присыпками. Если нормализация микроклимата и ухода за новорожденным не приводит к уменьшению опрелостей, необходимо показаться врачу. При наличии осложнений может понадобиться антибактериальная терапия или местные стероидные мази.
Отличительная особенность этой сыпи в том, что она появляется только в области под подгузником, другие участки тела остаются чистыми. Причиной является повышенная влажность и раздражающее действие кала.
Сыпь обнаруживается в области ягодиц, на бедрах, нижней части живота в виде отдельных элементов или сплошных участков измененной кожи. Элементы сыпи разнообразны: красные пятна, бугорки, гнойнички или шелушение.
Для облегчения состояния нужно менять подгузник и подмывать ребенка сразу после дефекации. Во время переодевания устраивать воздушные ванны, то есть оставлять ребенка полежать голышом, можно прикрыть обычной сухой пеленкой. Смазывать кожу специальным кремом под подгузник.
Менять подгузник каждые 3 часа, даже если он заполнен совсем немного. При сильном наполнении чаще. При неэффективности этих мер стоит обратиться к врачу. Возможно, понадобятся местные глюкокортикоидные средства.
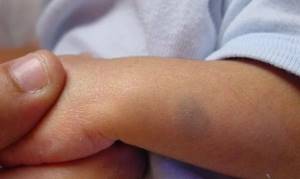
У 10% белокожих новорожденных с рождения на коже обнаруживаются синевато-серые пигментные пятна. На ягодицах и крестце они располагаются чаще, чем на других участках тела. Лечения не требуют, с возрастом незначительно бледнеют.
Пятна с четкими границами цвета загара наблюдаются у 2% новорожденных. Единичные небольшие пятна безвредны, существуют длительное время. Лечение не требуется. Большие или многочисленные пятна цвета кофе с молоком могут быть симптомом врожденных заболеваний, поэтому являются поводом для обследования.
Появляется у грудничков вскоре после рождения и продолжается до года.
Желтые чешуйки и шелушения чаще всего расположены на волосистой части головы и за ушами, но могут быть и в других складках – подмышечных, локтевых, паховых. В быту их называют «молочные корочки».
Из-за сходства с атопическим дерматитом себорею иногда считают проявлением аллергии. Причины этого состояния до конца не изучены, однако взаимосвязь с аллергией не выявлена.
Себорея проходит без лечения, в большинстве случаев в первый год жизни. В отличие от атопического дерматита сыпь не вызывает зуд и не доставляет дискомфорта ребенку. Если ради эстетики хочется избавиться от себорейных корочек, перед купанием голову малыша смазывают маслом, а затем вычесывают мягкой расческой.
В сомнительных случаях, при расположении себореи на теле имеет смысл обратиться к доктору, чтобы уточнить диагноз.
Это хроническое воспалительное заболевание кожи. Встречается у 15% детей, из них две трети сталкиваются с первыми симптомами до одного года, иногда даже в младенчестве.
Сыпь появляется на лице, туловище и разгибательных поверхностях рук и ног. Может отмечаться краснота, шелушение, корочки, при расчесывании возможно присоединение инфекции и наличие гнойничков.
Элементы сыпи чешутся и беспокоят ребенка.
Только у 30% детей атопический дерматит связан с пищевой аллергией. Поэтому кормящей маме не всегда требуется диета.
Причина атопического дерматита в повышенной проницаемости кожи.
Для лечения в первую очередь используют крема, восстанавливающие барьерную функцию. Они называются эмоленты. Торговых марок, выпускающих такие средства, довольно много. Выбор основан на личных предпочтениях.
С медицинской точки зрения нет преимуществ у какого-то конкретного препарата.
При подозрении на атопический дерматит нужен осмотр врача, чтобы уточнить диагноз и получить рекомендации по лечению. Можно обратиться к педиатру или дерматологу. Если диагноз подтвердится, имейте в виду: лечение будет длительным.
Оно включает уход за кожей и постоянное применение эмолентов, в более тяжелых случаях могут понадобиться гормональные мази, при пищевой аллергии – диета.
Важно понимать, что при четком выполнении рекомендаций можно достигнуть стойкой длительной ремиссии.
Редкое заболевание, которое может проявляться в раннем возрасте, иногда даже с рождения. Внешне напоминает аллергическую крапивницу, но пятна и волдыри существуют дольше, при стихании обострения сохраняется пигментация. Характерный диагностический тест – появление волдырей на коже при механическом раздражении участков пигментации.
Лечения при детских формах заболевания не требуется, выздоровление наступает самопроизвольно в течение нескольких месяцев, иногда – нескольких лет. При наличии зуда применяют антигистаминные средства.
Гемангиома — это доброкачественная опухоль из эндотелиальных клеток (эндотелий — внутренняя оболочка сосудов). Может быть врожденной или проявиться на 1-2 неделе жизни. Поверхностные гемангиомы — ярко-красные, выступают над поверхностью кожи.
Глубокие — сине-багровые, иногда теплые на ощупь. Размер элемента от нескольких миллиметров до целой анатомической области (кисть, ягодица и т.д.).
В первые 5-6 месяцев гемангиома может увеличиваться в размере и становиться ярче, затем рост заканчивается и начинается самопроизвольный регресс.
До 90% гемангиом способны разрешиться без лечения.
В связи с этим хирургическое лечение уже не применяется рутинно. Ребенка наблюдают педиатр и хирург, в случае расположения гемангиом на лице и шее, в области гениталий и рядом с крупными сосудами назначают консервативное лечение. Операция показана только при его неэффективности.
- Простой невус – капиллярная аномалия. Выглядит как бледно-розовое пятно или несколько мелких пятен. Бытовое название «укус аиста» или «поцелуй ангела» возникло из-за расположения на задней поверхности шеи и головы, на лбу, переносице и верхних веках. Пятна бледнеют к двум годам, но могут проявляться при плаче, физической нагрузке. Лечения не требуют.
- Винное пятно или пламенеющий невус. Темно-красное пятно, внешне похожее на гемангиому. Может быть одним из проявлений патологических синдромов. Сохраняется длительно. Лечение не обязательно, но может быть проведено, если пятно создает косметический дефект.
- Венозная аномалия – сине-фиолетовые болезненные узелки под кожей. Также могут маскироваться под гемангиому. Встречаются самостоятельно или в сочетании с другими аномалиями. Опасность кроется в возможности тромбоза измененных вен. Лечение сводится к ношению компрессионной одежды и применению аспирина для профилактики образования тромбов. Возможно хирургическое иссечение.
- Более редкие лимфатические, артериовенозные и сочетанные аномалии встречаются в составе различных патологических синдромов.
Самое большое разнообразие высыпаний связано с различными инфекционными агентами: вирусами, бактериями, грибками. Диагностика инфекций является сложной задачей даже для врача. Пациентам же пытаться угадать диагноз по внешнему виду сыпи опасно, поскольку это может повлечь за собой неправильное лечение и затягивание с походом к врачу.
В любой неясной ситуации при наличии сыпи – покажите ребенка педиатру, при первой возможности. Можно обратиться сразу к дерматологу. При наличии высокой температуры – к инфекционисту.
Лихорадка в сочетании с геморрагической сыпью (отличительный признак геморрагической сыпи — она не исчезает, если надавить чем-то прозрачным, например, стаканом) – повод немедленно вызвать «скорую помощь».
Обращайтесь за медицинской помощью в сомнительных случаях, не лечите самопроходящие болезни и не вводите диету при каждом прыщике. Будьте здоровы и благоразумны!
Источники:
Неонатология. Национальное руководство. Краткое издание / Под ред. акад. РАМН Н.Н. Володина. 2013. — 896 с.
Педиатрическая дерматология/ Бернард А. Коэн; перевод с англ.; под общей редакцией проф. Н. М. Шаровой – М.: МЕДпресс-информ, 2015-424с: ил.
Детская дерматология. Справочник/ под редакцией А.Дж. Манчини, Д.П. Кроучука; перевод с англ. под редакцией О. Ю. Олисовой, Н. Г. Кочергина, 2-е русс.изд. — М.: Практическая медицина, 2018 – 664с.
Фотоматериалы: microbiomepost.com, medspecial.ru
Что делать, если у младенца сыпь
Рейтинг: 5 / 5
Аллергия, раздражение кожи, бактериальные и вирусные инфекции – есть масса причин кожных высыпаний у грудного ребенка. Какие виды аллергической сыпи бывают и как с ними бороться?
У новорожденных чувствительная кожа, поэтому сыпь и другие кожные реакции у них возникают гораздо чаще, чем у взрослых. Зачастую это даже не аллергия, а механическое раздражение. Иногда кожные проявления могут сопровождаться дополнительными симптомами, такими как тошнота или рвота. Если понять причины кожных реакций, в дальнейшем с ними будет легче справиться или даже вовсе предотвратить.
Виды аллергических кожных реакций
Дерматит
Дерматит – одна из самых распространенных кожных реакций у младенцев. Чаще всего у грудных и маленьких детей встречается атопический дерматит. В США, например, им страдают 13% детей и подростков до 18 лет. Точные причины болезни пока неизвестны, но врачи считают, что они лежат в области генетики и факторов окружающей среды.
Существуют и другие формы аллергического дерматита, в том числе контактный. Спровоцировать контактный дерматит могут некоторые ткани, мыло, а усилить – перегрев.
Дерматит может проявляться как маленькие красные прыщики или как шелушение и сухость кожи, причем у малышей разного возраста очаги возникают в разных местах.
По данным Национальной ассоциации дерматита США, до шести месяцев это кожа головы, а также лоб, щеки, подбородок (характерно, что в местах, закрытых подгузником, симптомов обычно не бывает, очевидно, благодаря постоянному увлажнению этой зоны); от шести месяцев до года – колени и локти, то есть места, которые при ползании соприкасаются с полом или ковром.
Папулезная или папулезно-везикулезная сыпь
Так проявляется, например, местная аллергическая реакция на укусы насекомых (комаров, клопов) и клещей. Сыпь чаще всего возникает у детей 2–6 лет, но случается и у новорожденных. Выглядит она как небольшие скопления красных прыщиков или волдырей, иногда наполненных жидкостью, и может сохраняться от нескольких дней до нескольких недель.
Крапивница, или уртикария
Когда в наш организм попадает аллерген, возникает реакция, в ходе которой выделяется вещество под названием гистамин.
Он-то и является главным виновником возникновения крапивницы вместе с другими симптомами аллергии. Крапивница – это сильно зудящие, плоско приподнятые бледно-розовые волдыри, похожие на ожог крапивой (лат. urtica).
Волдыри могут появляться в любом месте на теле и обычно представляют собой целые кластеры.
Причиной крапивницы у младенца может стать, в частности, пищевая аллергия, которой, по данным Американской академии аллергии, астмы и иммунологии, в США страдают около 6% детей в возрасте до двух лет.
При пищевой аллергии уртикария порой сопровождается симптомами со стороны дыхательных путей и кишечника, в том числе кашлем, рвотой, диареей, кровью в стуле. Младенец на грудном вскармливании может вообще не есть аллергенные продукты – достаточно того, что такую пищу ест мама.
Не надо забывать и о продуктах-гистаминолибераторах, которые сами по себе не аллергенны, но провоцируют выброс гистамина и, соответственно, сыпь.
Если у ребенка возникает аллергическая реакция после кормления грудным молоком, маме есть смысл вести дневник питания, чтобы разобраться, что из съеденного ею стало причиной симптомов. А выявив аллергенный продукт – отказаться от его потребления на весь период грудного вскармливания.
Прикорм тоже может стать причиной аллергии. Чтобы предотвратить кожные аллергические реакции у детей до года, педиатры советуют вводить продукты постепенно, по одному зараз, и следить за реакцией. Если возникнет сыпь, будет проще понять, какой именно продукт ее вызвал.
Лечение
Не все кожные реакции у младенцев требуют лечения. Иногда сыпь проходит сама уже через несколько часов, не потревожив ребенка. Но если симптомы вызывают явный дискомфорт, надо посоветоваться с врачом.
Помимо назначенного лечения, советы врача, скорее всего, будут сводиться к следующему.
- Избегать факторов, провоцирующих кожные реакции, то есть не использовать для мытья ребенка и ухода за ним гели и шампуни, а также ароматизированные кремы и лосьоны, которые могут раздражать детскую кожу. Стирать одежду младенца следует гипоаллергенными моющими средствами.
- Не реже раза в неделю менять малышу постель, чтобы снизить контакт с клещами домашней пыли, регулярно пылесосить его комнату.
- Мыть ребенка средствами без отдушек, лучше всего мягким гипоаллергенным мылом. После ванны необходимо малыша досуха вытереть, но не тереть его кожу грубым махровым полотенцем, а промокнуть нежной тканью, чтобы не спровоцировать раздражение кожи.
- Применять средства для увлажнения кожи. Гипоаллергенное увлажняющее средство поможет предотвратить сухость кожи и защитить ее от воздействия раздражителей.
- Надевать ребенку перчатки, особенно на время сна, чтобы он не расчесывал зудящую кожу. В ранки и царапины может попасть инфекция и вызвать еще более сильное раздражение.
Когда вызывать врача
Надо срочно консультироваться с врачом, если сыпь распространяется по телу или усиливается или уже появились признаки инфицирования, такие как нагноение, кровотечение, мокнутие.
Кроме того, сыпь бывает не только аллергической – часто она сопровождает опасные болезни: ветрянку, корь, скарлатину, краснуху, менингококковый менингит, вирусный гепатит. Выяснить, в чем причина кожной реакции, может только врач. Поэтому в случае высокой температуры, кашля, потери аппетита или постоянного плача нужно срочно показать малыша специалисту.
Если кожная сыпь сопровождается свистящим дыханием, отеком губ или языка, затрудненным дыханием, срочно вызывайте неотложку: это может быть анафилактическая реакция, чреватая очень серьезными последствиями.
Источники: allergotop.com, medicalnewstoday.com, nationaleczema.org
Что делать, если появились высыпания на коже младенца?
Младенцы в первые месяцы жизни склонны к разного рода раздражениям и высыпаниям на участках своего тела. Явление это вполне нормальное и в большинстве случаев считается нормой. Это связано с тем, что организм малыша еще очень уязвим, и он только начинает приспосабливаться к внешним и внутренним факторам, способным негативно повлиять на состояние ребенка.
К тому же до двух- трех месяцев младенец сталкивается с гормональной перестройкой, что, зачастую, и вызывает подобные реакции. Следовательно, не всегда сыпь является причиной для беспокойства и паники, но лучше всего определить природу возникновения и способы лечения сможет специалист.
Существует ряд причин, которые провоцируют появление прыщиков, пятен или покраснений на коже новорожденного:
- гормональная сыпь;
- потница;
- дерматит;
- крапивница;
- пищевая аллергия;
- инфекции и вирусы.
В 70% случаев, сыпь возникает именно на гормональном фоне, что совершенно нормально и не требует лечения, особенно медикаментозного. Это связано с получением материнских гормонов еще будучи в утробе, и последующей адаптацией к новым условиям. Распространяется на лбу, висках, на затылке под волосами.
Проходит самостоятельно, обычно в течении нескольких дней. В этом случае матери рекомендуется просто ежедневно купать малыша в кипяченой воде с добавлением травяного раствора (череды).В жаркое время года нежная кожа малыша вдвойне склонна к различным проявлениям из-за пересушивания на солнце.
Уязвимыми, так же, становятся все места, подверженные появлению пота. Потница не опасна для жизни малыша, но способна причинять ему дискомфорт в местах своей локализации.
Следует чаще купать свое чадо, проветривать помещение, по возможности, поддерживать оптимальную влажность там, где малыш проводит большую часть времени. Разумеется, не стоит одевать ребенка в одежду, в которой ему будет жарко и не комфортно.
Полезно давать время побыть грудничку без одежды и памперса, чтобы кожа имела возможность дышать. Кроме того, маленькие вещи рекомендуется всегда стирать только с использованием детского специального порошка, после чего проглаживать их с двух сторон.
Аллергическая сыпь
В любом из случаев, родителям рекомендуется консультация врача, с целью определения причины высыпаний на теле грудничка. Если же специалист обнаружит аллергию, то необходимо выявить ее форму и раздражителя. Как правило, возбудителем может быть следующее:
- реакция организма на погоду (на солнце или холода);
- пищевая аллергия (при чем продукт-аллерген может употребить как малыш, так и мама, если первый находится на грудном вскармливании);
- наследственность (ребенок попадает в зону риска, если хотя бы один из его родителей предрасположен к аллергии);
- косметические средства;
- шерсть животных, пыль, пыльца;
- прививочные вакцины.
Когда причина сыпи уже известна, следующим важным шагом является полное исключение раздражителя. Сделать это будет проще в тех случаях, когда причина кроется во внешних факторах, которыми просто перестают пользоваться (если это крема, присыпки, стиральные вещества и прочие средства гигиены).
В том случае, когда кожные проявления стали результатом употреблении тех или иных продуктов, то важно исключить сам продукт. Первые признаки могут появиться уже спустя час- полтора после употребления в пищу аллергена.
Кормящие грудью матери, должны обязательно соблюдать диету и отказаться от острого, жирного, шоколада, яркоокрашенных фруктов и овощей, алкоголя. В подобных случаях, избавиться от сыпи будет сложнее, поскольку продукт должен перевариться кишечником, покинуть организм малыша и только после этого пятна на теле начнут исчезать.
Следует знать, что когда возбудитель попадает к малышу через молоко матери, то процесс затягивается и выздоровление наступает спустя две недели.
Родители, которые сами страдают аллергией, должны быть предельно внимательны к тому, что их ребенка окружает и что он ест. К сожалению, такие малыши больше других склонны к кожным заболеваниям. При этом раздражитель взрослого и младенца может быть совершенно разным. На генном уровне передается лишь сама предрасположенность.
Почти всегда аллергию, как заболевание, можно предотвратить. Для этого потребуется выполнение несложных требований:
- поддержание идеальной чистоты в помещении, частая влажная уборка и проветривание;
- введение прикорма не ранее четырех месяцев от рождения, а в отдельных случаях -не раньше шести. При этом важно не переусердствовать: если вводимый продукт не подошел, то повторно его следует предложить малышу через одну-две недели;
- соблюдение диеты кормящей матерью. Употребление большого количества жидкости, бульонов и супов. Полное исключение вредных продуктов;
- не стоит заниматься самолечением и пытаться предотвратить ту или иную реакцию при помощи медикаментов без соответствующих рекомендаций врача;
- соблюдение гигиены и совместный здоровый образ жизни матери и малыша.
Прогулки на свежем воздухе, купание, закаливание положительно отразятся на здоровье всех членов семьи.
Крапивница и дерматит так же являются разновидностью аллергических реакций. В первом случае происходит внезапное появление зудящих волдырей на любых участках тела.
Такие симптомы могут проявиться от укусов насекомых, от взаимодействия с химическими препаратами и от употребления в пищу сильных аллергенов, таких как коровье молоко, орехи, мед. Важно учитывать, что длительное воздействие возбудителя способно ухудшить состояние грудничка, перерасти в отек и осложнить, при этом, дыхание.
Поэтому необходимо максимально быстро избавиться от присутствия раздражителя и обратиться к врачу. Лечение происходит при помощи антигистаминных и седативных средств.
Дерматит, как и другие виды аллергии, провоцируется длительным воздействием раздражителя, повышенной чувствительностью и предрасположенностью к подобным проявлениям. Симптомами являются воспаления определенных участков кожного покрова ребенка (чаще всего это руки, пах, щеки), возможно жжение и дискомфорт. Дерматит подразделяется на несколько видов:
- пеленочный (долгое взаимодействие нежной кожи с раздражителями, в качестве которых выступают мокрые пеленки, подгузники. Здесь следует чаще менять подгузник и подмывать младенца проточной теплой водой перед каждой заменой.
- Влажные салфетки использовать только по необходимости, а под подгузник наносить специальный защитный крем.);
- атопический (вспышка происходит на иммунном уровне, как ответ организма на дыхательные и контактные раздражители. Локализуется на щеках, бедрах, руках. Характеризуется шелушением очагов.);
- аллергический (недостаток витаминов в организме, употребление аллергических возбудителей в пищу, недостаток свежего воздуха, капризность, гиперактивность).
Как и в других случаях, очень важно максимально быстро поставить диагноз и приступить к лечению, дабы исключить переход в хроническую форму. Из рациона младенца должны быть исключены все продукты-аллергены, для снижения зуда врач назначит применение крема или мази, а также пропишет необходимые медикаменты для устранения причин.
Стоит понимать, что проблема всегда кроется внутри, и важно не просто устранить внешние симптомы, но и полностью истребить первоначальную причину возникновения заболевания.Когда аллергия проявляется на фоне проведения прививок малышу, то важно заранее учесть предрасположенность ребенка, предупредить об этом доктора и соблюсти ряд мероприятий, предшествующих вакцинации.
К таким мероприятиям относят следующее:
- сдача анализов;
- применение антигистаминных препаратов за два-три дня перед прививкой;
- пристальное наблюдение в день вакцинации и отказ от новых продуктов.
Родителям необходимо знать, что любая вакцина содержит в себе потенциального возбудителя. Им может быть белок куриного яйца, желатин и прочие компоненты, входящие в состав препарата.
Поэтому, после того, как прививка уже сделана, нужно пробыть с ребенком в медицинском учреждении около получаса, с целью наблюдения и принятия мер, в случае необходимости.
Чаще всего, врачи не рекомендуют отправляться на прогулки в день проведения вакцинации, особенно если малыш еще совсем маленький и неокрепший. Наблюдать же за общим состоянием и возможными изменениями потребуется в течении двух недель.
Сыпь, вызванная инфекциями и вирусами
Распознать этиологию образования сыпи на коже малыша и назначить необходимость лечения может только специалист. Но в тех случаях, когда кожные проявления сопровождаются повышением температуры, нарушением стула, рвотой, затруднениями дыхания, то скорее всего природа заболевания напрямую связана с инфекцией. Инфекционные высыпания вызваны такими заболеваниями, как:
- ветрянка (обуславливается появлением пузырьков, внутри которых находится жидкость. Места распространения зудят и чешутся, при этом происходит повышение температуры до критических показателей. На всем протяжении созревания волдырей, ребенок является переносчиком инфекции. Места поражения обрабатываются зеленкой. При соблюдении всех предписаний доктора, выздоровление наступает спустя 21 день.);
- краснуха (для подобного рода инфекции характерно появление кашля, повышенной температуры, увеличение лимфоузлов, нарушения работы кишечника, и, как следствие, понос и рвота. Высыпания, как правило не прощупываются, а появляются в виде покраснений кожи. Чаще всего данное заболевание встречается у детей старше двух лет, но не исключено заражение и грудничков, особенно тех, у которых отсутствует соответствующая прививка. Заболевание протекает без осложнений и не требует особых мер. Важно лишь соблюдать постельный режим, и снизить риск заражения краснухой остальных маленьких членов семьи, поскольку пять-семь дней инфицированный младенец способен заразить не привитых детей.);
- корь (основной причиной ее появления является отсутствие прививки. Заражение происходит воздушно- капельным путем, при этом симптомы начинают проявляться не раньше, чем через неделю. В следствии этого, вовремя заметить заболевание не представляется возможным. Лишь спустя несколько дней симптоматика заболевания дает о себе знать: повышается температура, появляется мелкая сыпь сперва на внутренней стороне щек, голове, а потом и по всему телу. Иммунитет ребенка ослабевает, поэтому необходимо в этот период подпитывать его витаминами, и давать возможность организму справиться с болезнью самостоятельно.
Помогать малышу в этот период рекомендуется, отталкиваясь от появляющихся симптомов: жаропонижающие, спреи для горла, назальные капли, а так же соблюдение постельного режима и частое употребление жидкости.
Лечение может происходить как дома, так и в стационаре, под наблюдением доктора, дабы исключить возможность осложнений).Правильно поставить диагноз вам поможет специалист дерматолог или аллерголог. Для этого необходимо сдать анализы, и, если потребуется, соскоб кожи.
Немаловажную роль играют и внешние факторы, характер высыпаний, их локализация, а так же сопутствующие ухудшения состояния младенца.
В любом случае, необходимо выполнять все предписания врача, касаемо лечения и соблюдения тех или иных правил. На продолжительность аллергии особое влияние оказывает и иммунитет ребенка: чем он крепче, тем скорее справится с недугом. От родителей требуется не впадать в панику, а вовремя заметить малейшее проявление симптомов и скорейшее обращение к врачу.
Высыпания на коже младенцев: причины, методы лечения и предотвращения
Младенцы в первые месяцы жизни склонны к разного рода раздражениям и высыпаниям на участках своего тела. Явление это вполне нормальное и в большинстве случаев считается нормой. Это связано с тем, что организм малыша еще очень уязвим, и он только начинает приспосабливаться к внешним и внутренним факторам, способным негативно повлиять на состояние ребенка.
К тому же до двух- трех месяцев младенец сталкивается с гормональной перестройкой, что, зачастую, и вызывает подобные реакции. Следовательно, не всегда сыпь является причиной для беспокойства и паники, но лучше всего определить природу возникновения и способы лечения сможет специалист.
Существует ряд причин, которые провоцируют появление прыщиков, пятен или покраснений на коже новорожденного:
- гормональная сыпь;
- потница;
- дерматит;
- крапивница;
- пищевая аллергия;
- инфекции и вирусы.
В 70% случаев, сыпь возникает именно на гормональном фоне, что совершенно нормально и не требует лечения, особенно медикаментозного. Это связано с получением материнских гормонов еще будучи в утробе, и последующей адаптацией к новым условиям. Распространяется на лбу, висках, на затылке под волосами.
Проходит самостоятельно, обычно в течении нескольких дней. В этом случае матери рекомендуется просто ежедневно купать малыша в кипяченой воде с добавлением травяного раствора (череды). В жаркое время года нежная кожа малыша вдвойне склонна к различным проявлениям из-за пересушивания на солнце.
Уязвимыми, так же, становятся все места, подверженные появлению пота. Потница не опасна для жизни малыша, но способна причинять ему дискомфорт в местах своей локализации.
Следует чаще купать свое чадо, проветривать помещение, по возможности, поддерживать оптимальную влажность там, где малыш проводит большую часть времени. Разумеется, не стоит одевать ребенка в одежду, в которой ему будет жарко и не комфортно.
Полезно давать время побыть грудничку без одежды и памперса, чтобы кожа имела возможность дышать. Кроме того, маленькие вещи рекомендуется всегда стирать только с использованием детского специального порошка, после чего проглаживать их с двух сторон.
Сыпь у детей. Разбираем причины
В жизни каждого родителя, рано или поздно наступает момент, когда, вдруг, на теле любимого ребенка, обнаруживаются какие-то прыщи. Это сыпь. Сыпь — это любые изменения на коже. Она встречается при очень многих заболеваниях и состояниях, некоторые из них весьма опасны.
Попробуем разобраться, какая сыпь, в каких случаях появляется, чем сопровождается и как должны вести себя мама и папа, чтобы она быстрее прошла.
Начнем с самого простого – укусы насекомых. В первую очередь комаров. Как правило, эта сыпь вызывает удивление ранней весной и поздней осенью, когда о комарах еще не вспоминают или уже забывают. В условиях современной зимы комары могут жить в помещении (например, в подвале) почти круглый год. Из всех членов семьи самыми «вкусными» для комаров являются именно маленькие дети.
Изменения на коже родители замечают утром, после пробуждения ребенка. Для комариных укусов характерно появление розовых или красноватых пятен в основном на открытых участках тела: кисти, предплечья, стопы, голени, т.е.
те части тела, которые не прикрыты пижамой, и обязательно наличие элементов на лице, или, иногда, на одной его половине (в том случае, если ребенок спал на боку). Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Он ведет себя как обычно – играет, бегает, разбрасывает вещи, смотрит мультики и с аппетитом ест.
Если у ребенка нет аллергии на укусы комаров, то специального лечения они не требуют. Достаточно включить в детской комнате фумигатор (сейчас есть специальные, детские), и проблема решится сама собой.
В случае выраженной аллергической реакции, сопровождающейся сильным отеком, покраснением, сильным зудом, необходимо дать ребенку противоаллергическое средство (например, супрастин). Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Следующей, довольно распространенной ситуацией, при которой возникает сыпь, является аллергическая реакция. Как правило, это пищевая аллергия. Есть дети, аллергики с самого раннего детства. Родители таких детей точно знают, какую еду можно давать своему ребенку, а какую нет.
И очень хорошо знают, как ухаживать за кожей в данной ситуации. Сейчас хочется подробнее остановиться на проблеме внезапного развития аллергии у ранее здорового ребенка.
Такая ситуация может развиться при употреблении в пищу ранее незнакомых продуктов, экзотических фруктов, овощей, морепродуктов. Или в том случае, если привычные блюда приготовлены особым образом, с использованием большого количества специй и ароматических добавок.
Или если ваш ребенок, потеряв контроль, съел пачку чипсов, закусив мандаринами, шоколадными конфетами и запив это все газированным напитком.
Проявляется аллергическая реакция довольно быстро. На коже всего тела или отдельных участках (щеки, ягодицы, за ушами) появляются красные пятна, неправильной формы, склонные к слиянию и сопровождающиеся сильным зудом. Может измениться общее состояние ребенка: он может быть вялым или наоборот, слишком возбужденным.
Иногда бывает рвота или жидкий стул. Но чаще ребенок чувствует себя хорошо, но очень чешется. Как же помочь малышу в данной ситуации? Прежде всего, необходимо исключить из его питания продукты, которые вызывают аллергическую реакцию, даже в том случае, если они очень вкусные, и он их очень любит.
Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем.
Очень неплохо было бы показаться педиатру или дерматологу.
Аллергическая реакция может возникнуть и при контакте кожи с какими-то веществами, например стиральный порошок, кондиционер для белья и т.п.
В этом случае сыпь появляется только на тех участках, которые непосредственно соприкасались с аллергеном. Тактика поведения родителей в этом случае аналогична тактике при пищевой аллергии.
Дополнительно следует устранить с кожи то вещество, которое вызвало реакцию – смыть под проточной водой.
Теперь необходимо остановиться на большой группе инфекционных заболеваний, сопровождающихся сыпью.
Ветряная оспа (ветрянка)
Появлению сыпи, как правило, предшествует легкое недомогание, могут наблюдаться симптомы легкого ОРЗ. Затем появляется сыпь. Сначала ее немного – несколько красных пятнышек.
Каждый день появляются все новые и новые пятна, а старые превращаются сначала в папулу – «бугорок», слегка выступающий над кожей, затем в пузырек с прозрачным содержимым, и, наконец, пузырек подсыхает и образуется корочка, которая через некоторое время отпадает.
От момента появления первого пятнышка до отпадения последней корочки проходит около 10-15 дней, в течение которых больной ребенок является заразным. Сыпь при ветрянке распространена по всему телу, включая кожу волосистой части головы и слизистые оболочки (рот, глаза, половые органы).
Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Краснуха
При краснухе сыпь появляется практически одновременно по всему телу, но более выражена на лице, груди и спине. Выглядит она в виде мелких бледно-розовых пятен, почти одинаковой величины. Сыпь обильная. Исчезает бесследно в течение 4 дней.
Характерным признаком краснухи является увеличение затылочных лимфоузлов. Все это сопровождается легкими симптомами ОРЗ. Специального лечения при краснухе обычно не проводится.
Но всем детям в возрасте 1 года рекомендуется сделать прививку против краснухи.
Скарлатина
Заболевание начинается остро с высокой температуры, болей в горле при глотании, ангины. Язык в начале болезни густо обложен белым налетом, затем становится ярко-красным, блестящим. Сыпь появляется через несколько часов от начала болезни на туловище, конечностях, со сгущением в естественных складках кожи (подмышки, паховая область). Сыпь розовая мелкоточечная.
При этом область вокруг рта остается бледной. После исчезновения сыпи в конце первой — в начале второй недели заболевания появляется шелушение на ладонях и стопах. Заболевание довольно серьезное, т.к. оставляет после себя осложнения в виде поражений сердца и почек.
Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Корь
Сыпь при кори появляется на 4-5 день болезни на фоне сильно выраженных признаков ОРЗ (кашель, насморк, конъюнктивит, высокая температура) и высыпает в течение 3-4 дней. Первые элементы сыпи появляются на лице, верхней части груди.
На вторые сутки распространяются на туловище, а на третьи – на верхние и нижние конечности. Выглядит в виде мелких красных пятен, склонных к слиянию. В настоящее время встречается редко, благодаря иммунизации детей в возрасте 1 года.
«Внезапная экзантема», «розеола» или «шестая болезнь»
Проявляется высокой, до 39С, температурой в течении 4-5 дней при относительно хорошем самочувствии. Затем температура нормализуется, а по всему телу появляется нежно-розовая сыпь. После появления сыпи ребенок не заразен. Очень часто эту сыпь принимают за аллергическую реакцию на жаропонижающие препараты.
Менингококковая инфекция и менингококковый сепсис – смертельно опасная болезнь
Проявляется очень высокой температурой, тяжелым общим состоянием ребенка, которое ухудшается с каждым часом, рвотой, нарушением сознания. На фоне высокой температуры у ребенка появляется сыпь (может быть всего несколько элементов), которая не исчезает при надавливании. Если вы видите у ребенка такую картину, следует немедленно вызвать скорую помощь.
Кроме этих заболеваний сыпь на теле встречается при герпетической инфекции — в виде пузырьков, при инфекционном мононуклеозе – при назначении антибиотиков из группы амоксициллина, при псевдотуберкулезе и иерсиниозе – по типу «носков» и «перчаток» и многих других.
Как правило сыпь при разных инфекциях достаточно типична и дополнительное лабораторное обследоване для постановки диагноза не требуется.
Практически при всех инфекционных болезнях, помимо сыпи есть высокая (или не очень) температура, общее недомогание, потеря аппетита, озноб. Может болеть голова, или горло, или живот. Есть насморк, или кашель, или понос.
Кроме инфекций сыпь встречается при заболеваниях крови или сосудов. В этих случаях появление сыпи провоцируется травмами, иногда очень незначительными. Сыпь имеет вид крупных или мелких кровоизлияний (синячков) и требует дополнительного обследования для постановки точного диагноза.
В заключении, хочется еще раз обратить внимание родителей на то, что не надо самим пытаться понять, что за высыпания появились у ребенка. Позовите врача. И самое главное не надо рисовать на этой сыпи фукорцином, йодом или зеленкой. После того, как вы удовлетворите свои потребности в рисовании, ни один врач никогда не угадает, что же там было на самом деле.
Оставить комментарий