
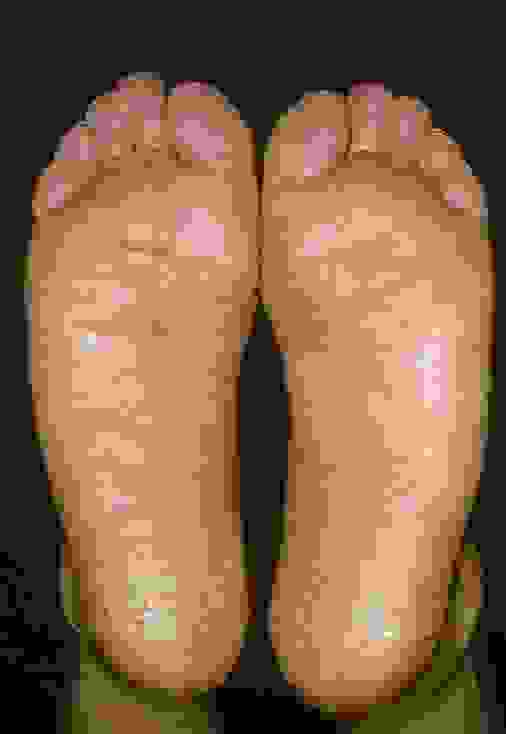
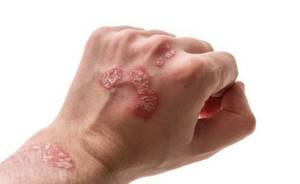
Ладонно-подошвенный псориаз — это одна из наиболее часто встречающихся форм этого хронического кожного заболевания.
Поражаются самые функционально нагруженные части нашего тела: ладони и стопы, на которые падает основная тяжесть при работе и ходьбе.
Из этой статьи можно узнать, как помочь больному своевременно выявить заболевание и куда обращаться за квалифицированным лечением. А также все о лечении этой болезни в московской клинике Парамита.
Причины ладонно-подошвенного псориаза
Точно почему и как развивается болезнь до сих пор неизвестно. Но в основе любой формы псориаза лежит наследственная предрасположенность: особенности обмена веществ, приводящие к изменениям в иммунитете и развитию аутоиммунных (с аллергией на собственные ткани организма) процессов.
В группе риска находятся все, кто имеет близких родственников, страдающих псориазом. Но далеко не все, находящиеся в группе риска люди, заболевают ладонно-подошвенным псориазом. Большую роль здесь играют предрасполагающие факторы или факторы риска. Их можно условно разделить на общие и местные. Общие факторы риска способствуют развитию любой формы псориатического процесса. Это:
- гормональные нарушения;
- наличие любых хронических заболеваний и очагов инфекции, оказывающих воздействие на обмен веществ;
- наличие аллергических болезней, часто активизирующих аутоиммунные процессы;
- наличие химической зависимости (алкоголизма, наркомании, табакокурения) – зависимость оказывает отрицательное воздействие на систему кровообращения и обмен веществ;
- затяжные стрессы и пограничные нервно-психические заболевания (неврозы) – центральная нервная система (ЦНС) является командным пунктом нашего тела и любые изменения в ней не могут не отражаться на состоянии иммунитета;
- тяжелые физические нагрузки;
- неправильное неполноценное питание, употребление преимущественно высококалорийной пищи;
- длительное употребление некоторых лекарств: антибиотиков, препаратов лития, некоторых лекарств от высокого давления (ингибиторов АПФ, бета-адреноблокаторов), гормональных средств и др.
Местные факторы риска, способствующие развитию псориаза на стопах и ладонях:
- работа, связанная с постоянным контактом с водой и моющими средствами: посудомойки, банщики, работники бассейнов и т.д.;
- использование средств бытовой и производственной химии;
- перенесенные кожные инфекции – грибок кистей рук, стоп, межпальцевых промежутков, стрептококковое импетиго, герпетическая инфекция и т.д.;
- кожные аллергические заболевания – аутоиммунный дерматит, экзема;
- травмы, ссадины, потертости на ладонях и подошвах;
- повышенная потливость стоп, ношение тесной обуви (подошвенный псориаз).
Красные пятна на коже после стресса
Диагностика кожных заболевания
Причиной начала ладонно-подошвенного псориаз обычно бывает воздействие на организм не одного, а сразу нескольких факторов. Поэтому лицам из группы риска так важно знать эти факторы и исключать их воздействие на организм.
Симптомы ладонно-подошвенного псориаза
Симптомы ладонно-подошвенного псориаза могут существенно отличаться у разных пациентов.
Формы заболевания
Бляшечно-веерообразная (вульгарная).
Проявляется образованием на коже ладошек и подошв характерных псориатических папул – четко отграниченных, розовых, возвышающихся над поверхностью кожи и покрытых желтоватыми чешуйками.
Элементы сыпи располагаются веерообразно в виде лучей и постепенно сливаются в круглые крупные бляшки. Кожные покровы ладоней и стоп сухие, на них часто появляются трещины, что способствует присоединению инфекции.
Круговую. При этой форме вначале появляется сухость кожи и зуд, а затем характерные круговые высыпания на ладонях и подошвах, которые часто переходят на тыльную сторону кистей и стоп. Для этой формы характерно появление крупных очагов шелушения.
Роговую или мозолистую. На поверхности ладоней и подошв появляются участки повышенного ороговения с образованием крупных плотных сухих мозолей, сливающихся между собой и покрывающих всю поверхность пораженных участков с переходом на боковые стороны.
Пустулезный псориаз Барбера. На ладонях и подошвах появляются крупные четко очерченные бляшки, а на них — стерильные (без наличия инфекции) гнойничковые высыпания (пустулы) диаметром 2 – 5 мм. Иногда они сливаются между собой, образуя распространенные гнойные озера. Подсыхая, гнойнички превращаются в коричневые корочки. Процесс сопровождается сильным зудом.
Стадии протекания заболевания
Независимо от формы ладонно-подошвенного псориаза течение его волнообразно. Обострения сменяются ремиссиями. Выделяют следующие типы течения болезни:
- редко рецидивирующий – рецидивы развиваются раз в несколько лет:
- умеренно рецидивирующий — рецидивы каждые 1-2 года;
- часто рецидивирующий – рецидивы каждые несколько месяцев.
У большинства больных обострения носят сезонный характер – высыпания появляются только в теплое или только в холодное время года. В этом случае говорят о летнем или зимнем типе заболевания. Если обострения появляются в любое время года, у больного смешанный тип.
Во время обострения (рецидива) изменения на коже проходят три стадии:
- начальную или прогрессирующую – элементы сыпи распространяются и сливаются между собой, образуя крупные конгломераты;
- стационарную – распространение сыпи прекращается и она длительное время находится в одном и том же состоянии;
- регрессирующую или восстановительную – происходит заживление, сыпь постепенно бледнеет и исчезает, оставляя на ладонях и подошвах сначала шелушащиеся пятна или корочки, а потом пигментированные (коричневатые) или депигментированные (белые) пятна.
Осложнения при ладонно-подошвенном псориазе
Основной опасностью является присоединение инфекции, которая может значительно осложнить течение псориаза. Патологический процесс может распространяться на другие участки тела, а также на суставы (псориатический артрит) и внутренние органы.
Тяжелым поражением является псориатическая эритродермия. Кожа всего тела краснеет, покрывается шелушащимися пластинками. Состояние тяжелое, беспокоит зуд, ощущение стягивания, лихорадка. Такие больные требуют срочной госпитализации.
Как проводится лечение ладонно-подошвенного псориаза
Медикаментозная терапия
Назначается общая и местная лекарственная терапия. При легком течении заболевания из общего лечения назначают:
- десенсибилизирующие средства, уменьшающие проявления аллергии и зуда:
- глюконат кальция;
- антигистаминные средства – Кларитин, Эриус, Тавегил, Супрастин и др.
Ладонно-подошвенный псориаз легкой и средней тяжести можно лечить наружными средствами:
- мазями, кремами и растворами на основе кортикостероидных гормонов; хорошо снимают аллергические и воспалительные процессы, зуд;
- комбинированными средствами (гормоны с антибиотиками); назначают при присоединении бактериальной инфекции;
- мазями с синтетическим аналогом витамина D (Дайвонекс) – тормозят размножение (пролиферацию) поверхностных клеток эпителия;
- комбинированными мазями с гормонами в сочетании с аналогами витамина D (Дайвобет);
- препаратами с ретиноидами (аналогами витамина А) — хорошо подавляют шелушение;
- кератолитиками (салициловая кислота), размягчающими средствами на основе дегтя и комбинированными средствами, в состав которых входят гормоны и салициловая кислота (Дипросалик); эти средства хорошо подойдут при мозолистой форме ладонно-подошвенного псориаза;
- пастами с активным цинком – оказывают противовоспалительное воздействие.
Немедикаментозные методы лечения
К этим методам лечения ладонно-подошвенного псориаза относятся современные европейские и древние восточные методики, широко применяемые дерматологами для подавления псориатического процесса.
Но выбирая клинику, следует обратить внимание, есть ли у врачей подготовка по тем или иным методикам, и где они ее проходили. В России можно получить неплохую подготовку по европейским способам немедикаментозного лечения.
А традиционным восточным методам лечения лучше всего обучаться в Китае или Тибете. В лучших клиниках Москвы предлагаются следующие методы:
- Рефлексотерапия – воздействие на активные точки на теле различными методами: иглоукалыванием (метод чжень), прижиганием полынными сигаретами (метод цзю), массажем, вакуумом (банками), компрессией металлическими шариками и пластинками и т.д. Воздействуя на определенные точки, можно оказывать рефлекторное действие на любой орган. Метод проверен столетиями, но очень сложен в исполнении. Хорошо выполняют его в основном специалисты, обучавшиеся в Китае.
- Фитотерапия – использование лекарственных растений для лечения заболеваний. Метод также требует специальной подготовки, но позволяет уменьшить лекарственную нагрузку на организм, частично заменив лекарственные препараты травами.
- PRP- терапия – введение в пораженные участки кожи ладоней и подошв собственной крови больного, взятой из вены и затем обогащенной тромбоцитами. Методика позволяет перевести течение заболевания в третью регрессирующую стадию, так как тромбоциты выполняют функцию восстановления. Высокий эффект: всего несколько процедур способны приостановить распространение псориатического процесса.
- Аутогемотерапия – лечение собственной кровью больного. Метод давно применяется при лечении псориатических процессов и хорошо себя зарекомендовал. Внутримышечное введение венозной крови больного встряхивает организм, заставляет его бороться с болезнью.
Как лечится ладонно-подошвенный псориаз в клинике Парамита
Клиника Парамита специализируется на восточных методиках лечения ладонно-подошвенного псориаза. Дерматологи клиники проходили обучение по рефлексотерапии и фитотерапии в Китае и Тибете. Поэтому могут снимать основные симптомы заболевания без применения лекарств.
Но это вовсе не значит, что медикаментозная терапия и современные европейские лечебные методики в клинике не применяется. Все врачи имеют подготовку и по этим методам.
Широкий выбор способов лечения ладонно-подошвенного псориаза в Москве, использование народных средств и большой практический опыт позволяет специалистам подбирать каждому пациенту индивидуальную терапию, быстро и эффективно устранять основные симптомы заболевания. Для предупреждения обострений проводятся профилактические курсы лечения.
Такой подход позволяет пациентам клиники надолго забыть об обострениях и жить нормальной жизнью, не испытывая мучений.
Ладонно-подошвенный псориаз – это заболевание, которое требует своевременного лечения и предупреждения обострений. Если этого не делать, снижение качества жизни гарантировано. Но современные методы позволяют таким больным забыть об обострениях и жить нормальной жизнью. Псориаз кистей и ступней хорошо лечится, если этим занимается специалист.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья ГрачевГлавный врач клиники
Мы всегда рады помочь, ждем ваших звонков +7 (495) 198-06-06
Правильное питание при ладонно-подошвенном псориазе?
Питание имеет при ладонно-подошвенном псориазе большое значение. Специальной диеты нет, но рекомендуется придерживаться определенных принципов:
- питаться регулярно 4 – 5 раз в день небольшими порциями;
- исключить из рациона:
- высококалорийные продукты – жирные сорта мяса и молочных продуктов, кондитерские изделия, конфеты;
- растения из семейства пасленовых: помидоры, баклажаны, перец острый и болгарский;
- все жареные, острые, соленые, копченые, консервированные продукты;
- включать в рацион:
- больше овощей и фруктов;
- нежирные сорта рыбы (через день);
- овощные и фруктовые свежевыжатые соки;
- больше питьевой воды (до 1,5 – 2 л в сутки).
Можно ли использовать народные средства для лечения ладонно-подошвенного псориаза?
Псориаз – это сложное, не изученное до конца заболевание, поэтому лечить его самостоятельно, в том числе народными средствами, медицина не рекомендует: вместо улучшения можно добиться прогрессирования патологического процесса.
Но врачи-дерматологи часто и с успехом применяют народные средства, заменяя ими лекарственную терапию. Важно, чтобы лечение подошвенного псориаза народными средствами назначалось специалистом с учетом формы и стадии заболевания, а также общего состояния больного.
Вот несколько народных рецептов:
- ванночки с настоем трав для рук или ног; взять по 5 столовых ложек травы чистотела и цветков ромашки аптечной, залить литром горячей воды, довести по кипения, кипятить 5 минут, процедить, разбавить литром прохладной води и использовать для местных ванночек;
- оливковое масло для смазывания стоп; утром смазать подошвы стоп теплым оливковым маслом; это способствует увлажнению и предупреждает растрескивание.
Профилактика ладонно-подошвенного псориаза?
При помощи профилактики можно добиться очень длительной ремиссии, которая может продолжаться до конца жизни. Устраняя из своей жизни факторы риска, лица, имеющие больных родственников, могут избежать опасности заболеть. Ладонный и подошвенный псориаз можно предупредить при помощи следующих мер:
- ведение здорового размеренного образа жизни; занятия спортом, частое пребывание на свежем воздухе;
- правильное регулярное питание;
- избегание затяжных стрессов и тяжелых физических нагрузок;
- полный отказ от спиртного и курения;
- своевременное лечение всех острых и хронических заболеваний, устранение очагов инфекции;
- профилактика ладонного псориаза, устранение факторов, раздражающих ладони – частой работы в воде, соприкосновение со средствами бытовой химии и другими химическими веществами;
- устранение факторов, раздражающих подошвы – ношение тесной обуви, кожных инфекций стоп;
- правильный уход за руками и ногами – борьба с повышенной потливостью, нанесение смягчающих косметических средств.
Красные пятна на ладонях
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Красные пятна на ладонях: причины появления, при каких заболеваниях возникают, диагностика и способы лечения. Любые изменение структуры и цвета кожи на руках обращают на себя внимание. Появление красных пятен на ладонях может быть причиной личного дискомфорта и нарушения социальных контактов. Пятна на ладонях классифицируют в первую очередь по механизму их возникновения:
- Воспаление – пятна обычно красного цвета, исчезают при надавливании (папулы, волдыри и узелки), как правило локализуются в верхних слоях кожи, обычно слегка возвышаются над поверхностью кожи. Возникают при аллергических и воспалительных заболеваниях кожи.
- Геморрагии – не исчезают при надавливании, поскольку кровь проникает в кожу из-за повреждения сосуда, например, при васкулитах.
- Пузыри – возникают при накоплении жидкости между слоями кожи.
Причины появления красных пятен на ладонях Появление красных пятен на ладонях может быть вызвано разнообразными причинами: от аллергических реакций до серьезных системных, аутоиммунных заболеваний. Важно вовремя установить причину и начать лечение.
- Аллергическая реакция или крапивница является наиболее частой причиной возникновения красных пятен на ладонях. Крапивница появляется в виде волдырей – отечных красных элементов кожи, которые очень похожи на ожоги крапивой. Элементы склонны к слиянию, сильно зудят и появляются после контакта с аллергеном (например, после употребления в пищу аллергена или при укусе насекомых).
- Контактный аллергический дерматит возникает у людей с повышенной чувствительностью к различным химическим веществам. Бывают случаи появления красных пятен и пузырей после нанесения временных татуировок, особенно у детей. Возможно появление пятен при ношении украшений или после контакта с моющими и косметическими средствами.
- Среди дерматологических заболеваний, приводящих к появлению красных пятен на коже ладоней, следует выделить красный плоский лишай. При этом заболевании поражается не только кожа, но и ногти, волосы, слизистые оболочки. Несмотря на название, этот вид лишая относится к аутоиммунному поражению кожи, при котором воспаление возникает без воздействия инфекционного агента, иными словами – заболевание не заразное. Поражение кожи при типичной форме красного плоского лишая характеризуется плоскими уплотнениями (папулами) розовато-красного цвета с незначительным шелушением. Пятна появляются группами в виде колец или линий, иногда высыпания могут сопровождаться выраженным зудом.
- Дисгидротическая экзема (дисгидроз) характеризуется рецидивирующим появлением пузырьков и уплотнений красного цвета на коже, которые чаще всего появляются на пальцах рук и ног. Заболевание может сопровождаться повышенной потливостью ладоней и стоп. Обострение этого заболевания чаще всего возникает при стрессовых ситуациях.
- Одно из самых распространенных кожных заболеваний – псориаз – тоже может быть причиной появления красных пятен на ладонях. Псориаз — это хроническое заболевание, которое сопровождающееся появлением бляшек на коже и зудом.
- Симптом «рука-нога-рот» (вирус Коксаки) встречается чаще у детей (взрослые болеют редко), преимущественно в теплое время года и вызывается энтеровирусами, которые относятся к семейству герпес–вирусов. Болезнь сопровождается подъемом температуры, болями в животе, жидким стулом. При высокой температуре появляются высыпания в виде пузырьков на ладонях, подошвенной поверхности стоп и на слизистой оболочке ротовой полости. Пузырьки окружены небольшой краснотой.
- В практике дерматолога часто встречаются грибковые инфекции (дерматомикоз) рук, которые вызываются дерматофитами (Microsporum, Trichophyton, Epidermophyton) и другими плесневыми или дрожжевыми грибками. Заболевание проявляется покраснением кожи ладоней с шелушением. В основном поражается одна ладонь, в процесс так же могут вовлекаться и стопы. Другим грибковым агентом, способным вызвать появление красных пятен на ладонях, является Cladosporium werneckii. При кладоспориозе появляется четко отграниченное пятно красного цвета, медленно увеличивающееся в размере.
- Чесотка также может быть причиной появления красных пятен на ладонях и в областях между пальцами, а также на стопах, в подмышечных впадинах и на запястьях. Пораженные участки выглядят как уплотнения красного цвета с мелкими лунками, проникающими вглубь — это место, куда чесоточные клещи «прогрызают себе ходы». Чесотка сопровождается выраженным, мучительным зудом, что связано с движением клещей внутри слоев кожи.
- Некоторые системные и аутоиммунные заболевания могут приводить к появлению красных пятен на ладонях: при пурпуре Шенлейна–Геноха появляются красные пятна на конечностях, не исчезающие при надавливании (из-за пропитывания кровью участков кожи). Заболевание сопровождается болями в суставах и в животе, иногда появляется кровь в моче.
- Болезнь Кавасаки (слизисто-кожный лимфонодулярный синдром) встречается как правило у детей до 5 лет. В основе заболевания лежит системный васкулит, с преимущественным поражением средних и мелких артерий. Заболевание начинается с высокой температуры тела, сопровождается покраснением конъюнктивы глаз, трещинами губ, воспалением слизистых оболочек носа, глотки и увеличением шейных лимфатических узлов. На 2–5-й день заболевания возникают отечность и покраснение ладоней и ступней.
- При циррозе печени появляются красные «печеночные» ладони (пальмарная эритема), которые возникают из-за тяжелого нарушения функции печени. При циррозе печени также характерны следующие яркие симптомы: желтуха с зудом, увеличение живота, расширение вен на животе, появление сыпи и сосудистых звездочек.
- Инфекционный эндокардит – не самая очевидная причина появления на ладонях красных пятен. Изменения кожи на ладонях названы по фамилии врачей, впервые описавших эти элементы при инфекционном эндокардите: узелки Ослера — болезненные подкожные узлы величиной с половину горошины, имеющие лиловый оттенок, располагаются на подушечках пальцев рук и ног, а также на возвышении большого пальца и мизинца. Пятна Джейнуэя — маленькие геморрагические пятна или папулы на ладонях и подошвах, иногда буро-синюшного цвета. Клиническая картина при инфекционном эндокардите включают в себя фебрильную лихорадку, озноб, учащение сердцебиения, шелушение кожи, геморрагические высыпания на конъюнктивах глаз, полости рта.
- При ожогах кожи I степени возможно появление красных пятен на ладонях, при ожогах II степени появляются пузыри. Особенно внимательно необходимо относиться к ожогам у детей раннего возраста и своевременно обращаться за медицинской помощью. В связи с особенностями кожных покровов детей и развития общих реакций организма в ответ на повреждение может произойти резкое ухудшение состояния ребенка, несмотря на относительно маленькую поверхность ожога.
К каким врачам обращаться? В случае, если человека беспокоят только кожные проявления: покраснение, шелушение и зуд, следует обратиться за консультацией к дерматологу. Если красные пятна на ладонях сопровождаются другими симптомами, потребуется консультация терапевта или педиатра. По показаниям терапевт или педиатр назначают консультации других специалистов. Среди них может быть кардиолог, хирург, ревматолог, гепатолог. Диагностика и обследование при появлении красных пятен на ладонях В связи с тем, что красные пятна на ладонях могут быть симптомом различных заболеваний, при первичном обследовании решающую роль играет осмотр врачом. После консультации врач определит объем лабораторно-инструментальных методов исследования. В перечень обследования могут войти:
- Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
- Биохимический анализ крови (уровень содержания С-реактивного белка, мочевой кислоты, креатинина, аспартатаминотрансферазы (АСТ));
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред…
570 руб
Мочевая кислота (в крови) (Uric acid)
Исследование мочевой кислоты применяют в диагностике и контроле лечения подагры, оценке риска мочекаменной болезни. Синонимы: Анализ крови на мочевую кислоту; Пурин-2,6,8-трион; Тригидроксипурин; 2,6,8-триоксипурин; Гетероциклический уреид мочевины. UA; Uric A. Крат…
315 руб
Креатинин (в крови) (Creatinine)
Синонимы: Сывороточный креатинин; Креатинин сыворотки (с расчетом СКФ); 1-метилгликоциамидин. Creatinine; Creat; Cre; Blood creatinine; Serum creatinine; Serum Creat. Краткое описание определяемого аналита Креатинин Азотистый метаболит, конечный продукт превращения креатинфосф…
310 руб
АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase)
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ …
290 руб
- Исследование соскобов и отпечатков кожи;
- Ревматический профиль: ревматоидный фактор, антитела к циклическому цитруллинированному пептиду (АЦЦП), антинуклеарные антитела IgG, антитела к двуспиральной ДНК, антистрептолизин-О (АСЛО);
Ревматоидный фактор (РФ, Rheumatoid factor, RF)
Синонимы: Ревматоидный фактор; РФ; ревмофактор. Rheumatoid factor (RF). Краткая характеристика определяемого вещества Ревматоидный фактор Антитела к собственным иммуноглобулинам класса G. Аутоантитела (обычно относящиеся к классу IgM), реагирующие в качестве ауто…
575 руб
Антинуклеарные антитела, IgG, скрининг, ИФА (Антиядерные антитела, Аntinuclear antibodies, ANAs, EIA)
Синонимы: Антинуклеарные антитела, Антинуклеарный фактор; АНФ. Antinuclear Antibody; ANA; Antinuclear factor; ANF. Краткое описание теста «Антинуклеарные антитела, IgG, скрининг, ИФА» Один из распространенных скрининговых тестов, использующихся в диагностике аутоиммунных за…
790 руб
АСЛ-О (АСЛО, Антистрептолизин–О, ASO)
Синонимы: Антистрептолизин О; АСЛО, АСЛ О. ASO; ASLO; AntiStrep; Antistreptolysin O Titer. Краткая характеристика определяемого аналита Антистрептолизин–О Маркёр наличия стрептококковой инфекции в организме. АСЛ-О представляет собой антитела к антигену (стрептолизину) бета-гемоли…
570 руб
- Исследование уровня гормонов в крови: эстрадиола, прогестерона;
Эстрадиол (E2, Estradiol)
Синонимы: Эстрадиол, Estradiol, 17-beta-estradiol, E2. Краткая характеристика определяемого вещества Эстрадиол Наиболее активный эстрогенный (женский) половой стероидный гормон. У женщин вырабатывается в яичниках, в плаценте и в сетчатой зоне коры надпочечников под влиянием фо…
610 руб
Прогестерон (Progesterone)
Синонимы: Прогестин, гестаген. P4, pregn-4-ene-3,20-dione. Краткая характеристика определяемого вещества Прогестерон Прогестерон – стероидный гормон жёлтого тела яичников, необходимый для осуществления всех этапов беременности. Прогестерон образуется в яичн…
610 руб
- Ультразвуковое исследование органов брюшной полости;
- Электрокардиографическое исследование (ЭКГ);
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
- Для оценки стадии цирроза печени используют комплекс исследований, не требующих биопсии печени: ФиброТест и ФиброМакс.
ФиброТест (FibroTest)
Комплекс расчётных тестов для определения степени гистологической активности при наиболее распространённых формах патологии печени. Диагностика проводится БЕЗ БИОПСИИ, для расчёта используются результаты исследований крови и минимальные анамнестические данные. До появления комплекса э…
14 400 руб
ФиброМакс (FibroMax)
Комплекс расчётных тестов для определения степени гистологической активности при наиболее распространённых формах патологии печени. Диагностика проводится БЕЗ БИОПСИИ, для расчёта используются результаты исследований крови и минимальные анамнестические данные. До появления комплекса э…
17 990 руб
Лечение красных пятен на ладонях
Лечение напрямую зависит от выявленной причины появления красных пятен на ладонях.
При аллергической реакции исключают контакт с аллергеном (основное требование при всех аллергиях), применяют антигистаминные препараты, топические стероиды. В тяжелых случаях назначают системные глюкокортикостероиды.
При псориазе, васкулитах лечение подбирается врачом в зависимости от выраженности симптомов и выявленного диагноза. Самостоятельный подбор терапии недопустим.
Дерматологические заболевания перед началом лечения требуют подтверждения диагноза (иными словами, поиска причины или возбудителя), так как от результатов диагностики зависит тактика проводимой терапии.
При грибковых инфекциях назначаются антимикотики (противогрибковые препараты), ограничивают общие ванны для профилактики переноса грибковой инфекции на другие участки тела.
При чесотке требуется лечение не только пациента, но и его окружения. Препараты для лечения чесотки применяют в вечернее время, что связано с ночной активностью паразитов. После проведенного лечения требуется дезинсекция постельного и нательного белья, обуви, а также необходима ежедневная влажная уборка помещения.
При всех кожных заболеваниях важно соблюдение правил личной гигиены.
При циррозе печени лечение подбирается с учетом причины развития и степени компенсации этого серьезного заболевания. Среди общих рекомендаций: отказ от приема алкоголя, ограничение жирной пищи.
При энтеровирусной инфекции лечение, как правило, симптоматическое: применяют жаропонижающие препараты, энтеросорбенты и дробное питье глюкозо-солевых растворов.
Что делать при появлении красных пятен на ладонях?
Появление красных пятен на ладонях обращает на себя внимание окружающих, вызывает психологический дискомфорт и очень часто является симптомом заболевания. Все вышеперечисленное требует незамедлительного обращения за медицинской помощью для выявления причины возникновения красных пятен.
Источники:
- Федеральные клинические рекомендации. Дерматовенерология 2015: болезни кожи. Инфекции, передаваемые половым путем. – 5-е изд., перераб. и доп. – М.: Деловой экспресс, 2016. – 768 с.
- Вейнберг С., Проуз Н., Кристал Л. Детская дерматология. Атлас; пер. с англ. / Под ред. Н.Н. Потекаева, А.Н. Львова. – М.: ГЭОТАР–Медиа, 2015. – 336 с.
- Инфекционные болезни у детей: Учебник. – М.: ГЭОТАР–Медиа, 2011. – 688 с.: илл.
- Пропедевтика внутренних болезней: Учебник. – 5-е изд., перераб. и доп. – М.: Медицина, 2001. –592 с.: илл.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ладонно-подошвенный синдром и ладонно-подошвенная кожная реакция
В центре MSK по-прежнему требуется носить маску
Персонал, пациенты и посетители, в том числе прошедшие полный курс вакцинации, должны носить маски во время нахождения в центре MSK. Центр MSK предлагает вакцину против COVID-19 всем пациентам в возрасте от 12 лет и старше. Чтобы записаться на вакцинацию или получить дополнительную информацию, прочитайте этот материал.
Эта информация описывает симптомы ладонно-подошвенного синдрома и ладонно-подошвенной кожной реакции, а также способы их устранения.
Ладонно-подошвенный синдром и ладонно-подошвенная кожная реакция — это состояния, при которых поражается кожа на ладонях рук и подошвах ступней. Такое состояние может быть вызвано некоторыми лекарствами, применяемыми во время химиотерапии.
Вернуться к началу
Лекарства, которые могут вызывать реакцию
Ладонно-подошвенный синдром
Перечисленные ниже лекарства могут вызвать ладонно-подошвенный синдром.
- capecitabine (Xeloda®);
- Doxorubicin (Adriamycin®)
- Fluorouracil (5-FU®)
- Liposomal doxorubicin (Doxil®)
- Cytarabine (Cytosar-U®)
Ладонно-подошвенная кожная реакция
Перечисленные ниже лекарства могут вызвать ладонно-подошвенную реакцию.
- Sorafenib (Nexavar®)
- Sunitinib (Sutent®)
- Cabozantinib (Cometriq®)
- Regorafenib (Stivarga®)
- Axitinib (Inlyta®)
- Pazopanib (Votrient®)
- Vandetanib (Caprelsa®)
- Vemurafenib (Zelboraf®)
- Dabrafenib (Tafinlar®)
Вернуться к началу
Симптомы
Симптомы ладонно-подошвенного синдрома и ладонно-подошвенной кожной реакции могут появиться спустя 3–6 недель после начала химиотерапии. В зависимости от того, какое лекарство вы принимаете, на ваших ладонях и подошвах ступней могут проявиться любые из указанных ниже симптомов:
- острое покалывание или боль, похожая на жжение, особенно в кончиках пальцев рук и ног;
- сухая, потрескавшаяся, чешуйчатая или шелушащаяся кожа;
- утолщенная кожа, внешне напоминающая мозоль;
- слабое или ярко выраженное покраснение;
- отека.
- волдыри;
Симптомы ладонно-подошвенной кожной реакции обычно появляются на тех частях тела, которые подвергаются сильному давлению, например на подушечках пальцев ног, в промежутках между пальцами ног и на боковых поверхностях ступней.
Симптомы ладонно-подошвенного синдрома и ладонно-подошвенной кожной реакции могут проявляться с различной силой — от легкого дискомфорта до болезненного ощущения, которое может не давать вам заниматься обычными делами. Возможно, вам будет трудно брать небольшие предметы, такие как ручка или вилка. Могут возникать сложности с застегиванием пуговиц на одежде. Некоторые люди испытывают затруднения при ходьбе.
Симптомы обычно проходят после снижения дозы химиотерапии или по окончании курса лечения. Кожа начинает восстанавливаться спустя несколько недель.
Вернуться к началу
Устранение симптомов
Как только у вас появятся симптомы, скажите об этом своему медицинскому сотруднику. Обязательно сообщите врачу, если у вас диабет, сосудистое заболевание или периферическая нейропатия. Эти заболевания вызывают разрушение кожных покровов, препятствуют заживлению ран и могут стать причиной развития инфекции.
Следуйте приведенным ниже советам — они помогут вам справиться с этими симптомами.
Нельзя:
- Вскрывать волдыри. Наносить мазь на нефтяной основе, например Vaseline®, и накладывать сверху повязку (лейкопластырь Band-Aid®).
- Погружать кисти рук и ступни в горячую воду или в горячую ванну.
- Принимать горячие ванны.
- Носить слишком тесные носки, колготки или обувь.
- Делать что-то, для чего нужно тереть ладони или стопы, за исключением легкого нанесения лосьона или крема.
Нужно:
- Надевать плотные, мягкие хлопчатобумажные носки со всей обувью. Также рекомендуется использовать впитывающие стельки из пеноматериала и амортизирующие вкладыши, чтобы ослабить давление обуви на ступню.
- Надевать плотные хлопчатобумажные перчатки, выполняя работы по дому или вне дома, например во время уборки дома, работ в саду или покупки продуктов.
- Хорошо увлажнять кисти рук и ступни. Для этого необходимо погрузить их на 20–30 минут в прохладную воду, промокнуть насухо полотенцем, а затем нанести увлажняющее средство без отдушки, например Eucerin®. Это нужно делать хотя бы один раз в день.
- Пользоваться лосьоном или кремом без отдушки, содержащим нефтепродукты, например:
- кремом Urea;
- увлажняющим средством для стоп с отшелушивающим действием Kerasal® One Step Exfoliating Foot Moisturizer Therapy™;
- Udderly Smooth®;
- если вам уже исполнилось 18 лет, вы также можете использовать указанные ниже средства; не применяйте их, если вам нет 18 лет:
- салициловая кислота (Salicylic acid);
- увлажняющее средство CeraVe® SA.
- Для лечения проблемной зоны ваш врач может назначить лекарства местного действия. Это лекарства, которые наносятся непосредственно на кожу. К ним относятся:
- стероиды;
- увлажняющие средства;
- лекарства, удаляющие лишнюю кожу;
- противомикробные лекарства (лекарства, уничтожающие микроорганизмы);
- обезболивающие лекарства;
- жидкий пластырь, например Dermabond®, для закрытия ран на кистях рук или ступнях.
- Если симптомы усугубляются, ваш врач может назначить вам пероральные лекарства (которые принимаются внутрь через рот) для снятия боли или отека.
Вернуться к началу
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните медицинскому сотруднику, если у вас возникло что-либо из перечисленного ниже:
- температура поднялась до 100,4 °F (38 °C) или выше;
- озноб;
- симптомы не проходят или усугубляются;
- появляется любой из следующих симптомов на коже ладоней или стоп:
- твердая, теплая или горячая на ощупь кожа;
- выделения ярко-желтого или зеленого цвета;
- кровотечение;
- неприятный запах от ладоней и ступней;
- усиливающееся покраснение или отек;
- нарастающую боль или дискомфорт;
- возникли любые вопросы или непредвиденные проблемы.
Вернуться к началу
Ладонно-подошвенный пустулез: причины и лечение
Определение Эпидемиология Анамнез Течение Этиология Предрасполагающие факторы Жалобы Дерматологический статус Элементы сыпи на коже Элементы сыпи на слизистой Локализация Сопутствующие заболевания Диагноз Патогенез
Пустулёз ладоней и подошв – это хронический воспалительный дерматоз, который проявляется рецидивирующими высыпаниями на ладонях и подошвах стерильных пустул.
ладонно-подошвенный пустулёз, персистирующий ладонно-подошвенный пустулёз, хронический ладонно-подошвенный пустулёзный псориаз, пустулёзный бактрид Эндрюса.
- Возраст: заболевание чаще всего начинается в возрасте 20-60 лет.
- Пол: женщины болеют в 3 раза чаще мужчин.
Ладонно-подошвенный пустулёз характеризуется появлением на коже ладоней и подошв симметрично расположенных беловато-желтоватых пустул величиной с булавочную головку, увеличивающихся в размерах и нередко сливающихся друг с другом с образованием так называемых «гнойных озер».
Пустулы сначала располагаются на фоне неизменённой кожи ладоней и подошв, а в дальнейшем вокруг них появляется лёгкое покраснение кожи. Реже встречается одностороннее поражение, которое чаще всего предшествует распространению патологического процесса на другую ладонь и/или подошву. Заболевание протекает волнообразно: на фоне уже существующих высыпаний могут появляться свежие гнойнички.
Впоследствии они подсыхают с образованием корок и чешуек красно-коричневого цвета, которые затем отшелушиваются.
острое начало с последующим хроническим рецидивирующим многолетним течением. Ремиссии, как правило, носят нестойкий характер ввиду рефрактерности (устойчивости) к лечению.
- стресс;
- приём лекарственных препаратов (препаратов лития);
- очаги хронической инфекции в организме (хронический тонзиллит, гайморит, отит, зубные гранулёмы);
- курение (больше 20 сигарет в сутки);
- пребывание в странах, где сочетаются высокая влажность и высокая температура воздуха (Южная Европа, Западная Азия, Южная Азия, Юго-Восточная Азия, Австралия и Океания, Южная Америка);
На наличие болезненных и нередко зудящих высыпаний гнойничков (пустул) на коже ладоней и подошв, иногда на боли и скованность в суставах.
процесс поражения кожи чаще всего носит распространённый, симметричный характер, элементы сыпи склонны к слиянию.
- стерильные полушаровидные пустулы от 0,2 до 0,5 см в диаметре, располагающиеся на фоне неизменённой или гиперемированной кожи, подсыхающие с образованием бурых корок;
- корки бурого цвета, до 0,5 см в диаметре, располагающиеся на месте подсохших пустул, которые могут отторгаться с образованием эрозий;
- болезненные эрозии на месте корок, от 0,2 до 0,5 см в диаметре, располагающиеся на фоне воспалённой или неизмененной кожи, которые в дальнейшем бесследно разрешаются;
- на фоне эрозий и корок могут формироваться болезненные трещины, которые впоследствии эпителизируются;
- пластинчатые чешуйки серебристо-белого, серого или цвета нормальной кожи на поверхности воспалительных пятен в местах ранее бывших высыпаний, образующиеся при их разрешении;
ладони и подошвы, ладонная поверхность пальцев, сгибательная поверхность лучезапястных суставов, боковые поверхности пальцев и редко – тыл пальцев.
С пустулёзным псориазом ладоней и подошв; дисгидротической формой микоза стоп, осложнённой вторичной инфекцией; хроническим акродерматитом Аллопо; пустулёзной токсикодермией; вирусной пузырчаткой полости рта и конечностей; экземой кистей и стоп, осложнённой вторичной инфекцией.
артрит, САПГО-синдром (синовиит, акне, ладонно-подошвенный пустулёз, гиперостоз, остеит), очаги хронической инфекции в организме (хронический синуит, хронический отит, аднексит, тонзиллит, зубные гранулёмы, хронические пиодермии), гастродуоденит (язвенная болезнь желудка и/или 12-ой кишки), невротические расстройства, сахарный диабет, тиреоидит, псориаз.
Наличие пустулёзных высыпаний в сочетании с отрицательными результатами посева содержимого пустул. В сомнительных случаях для подтверждения диагноза проводят гистологическое исследование биоптата пораженной кожи.


Оставить комментарий