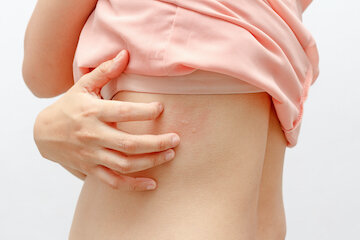
Болезнь крапивница — одна из самых распространенных в мире. Аллергические эпизоды крапивницы наблюдались не менее, чем у 15-25% жителей Земли, а у 25% из них болезнь и сейчас протекает в хронической форме. Поэтому, заболевание можно назвать весьма распространенным среди населения нашей планеты.
Во взрослом возрасте крапивница встречается чаще, чем в детском. Причем среди пациентов с этим заболеванием преобладают женщины. Нередко болезнь проявляется у людей, которые уже страдают от какого-либо аллергического недуга.
Крапивница на теле — кожное заболевание, в ходе которого возникает воспаление, спровоцированное выделением в организме гистамина тучными клетками. Из-за этого процесса кровеносные сосуды начинают выделять жидкость, вызывающую отек кожи.
Весьма опасное состояние — ангионевротический отек (отек Квинке), который может возникнуть в глубоких слоях дермы из-за крапивницы и привести даже к летальному исходу.
Причины возникновения этой аллергической реакции можно разделить на эндогенные и экзогенные.
Эндогенные:
- Патологии печени, мочеполовой системы, ротовой полости, кишечника, глистные инвазии.
- Заболевания вегетативного отдела нервной системы.
Экзогенные:
- Продукты питания.
- Физические (механические и температурные).
- Химические.
- Вещественные (растительные).
Экзогенные причины чаще всего лечатся дерматологом, но аллерголога также нужно посетить, чтобы исключить развитие какого-либо серьезного недуга на фоне крапивницы.
Неважно, какой именно триггер “запустил” крапивницу, она все равно будет проявлять себя в виде одних и тех же патологических изменений. А главное проявление крапивницы у взрослых и детей — характерные волдыри, которые возникают из-за нарушения деятельности тучных клеток (одного из главных элементов клеточного иммунитета).
Как только в организм попадает раздражитель, тучные клетки начинают “бешено” работать и выделяют медиаторы — активные реагенты. Гистамин — главный медиатор, провоцирующий развитие отека. Именно из-за его воздействия межклеточная жидкость накапливается и вызывает образование волдырей.
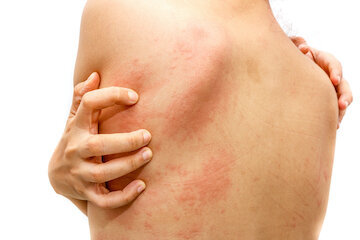
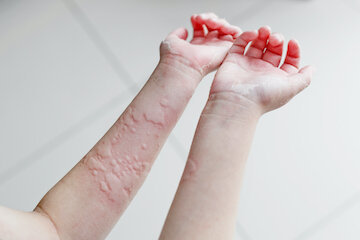
Крапивница провоцирует появление на коже (причем, на абсолютно любом участке тела) белых или красных волдырей. Они начинают сильно зудеть, а внешне похожи на небольшие рубцы или шишки, немного выпирающие над кожей.
Следующие ключевые признаки крапивницы — отеки, которые могут развиться на конечностях, гениталиях, даже кишечнике. Тяжелая форма недуга провоцирует развитие отека горла, области глаз, губ и щек (отек Квинке).
Если заболевание протекает в острой форме, то волдыри могут исчезнуть спустя несколько минут после проявления, в то время как хроническая крапивница дает о себе знать долгие недели.
Из-за отечности может возникнуть чувство сильного распирания в наиболее пораженном участке. Это ощущение обычно пропадает спустя 3 дня. Но, самую главную опасность несет отек Квинке, который может вызвать остановку дыхания.
При отеке Квинке затрагиваются области с рыхлой подкожно-жировой клетчаткой — веки, шея, гортань и нижняя часть лица. Если не обращать внимание на такие симптомы крапивницы у взрослых, через некоторое время может развиться охриплость голоса, кашель, удушье.
Обычно выделяют две, наиболее распространенные, формы крапивницы:
- Острая. Дает о себе знать при контакте с каким-либо раздражителем или после приема в пищу определенных продуктов. Иногда острая крапивница развивается от приема определенных медикаментов, при инфекционных заболеваниях, после укусов насекомых.
- Хроническая. Эта форма редко проявляется после какого-либо взаимодействия с раздражителем, что затрудняет ее диагностику путем тестирования на аллергены. Хроническая форма крапивницы может мучить человека даже несколько лет.
Острая (или механическая) крапивница в свою очередь подразделяется на:
- температурную;
- медикаментозную;
- идиопатическую;
- солнечную.
Каждая из разновидностей имеет схожие проявления, но отличается триггерами, которые ее провоцируют. В любом случае крапивница чешется и беспокоит пациента.
Настоящие причины, которые вызвали крапивницу, выявить весьма трудно. Классические анализы крови и скрининги не всегда их определяют, а тестирование на аллергены не помогает составить максимально эффективную схему лечения.
Для подтверждения диагноза, после предварительного осмотра врачом кожи, может проводиться дерматоскопия. Но, для назначения результативной схемы лечения доктор дополнительно может назначить такие исследования:
- Анализ крови. Позволяет понять, есть ли у человека анемия и определяет показатель СОЭ, что помогает исключить или подтвердить воспалительные процессы в организме.
- Лабораторная диагностика. Проводится в случае, если клиническая картина стерта или доктор заподозрил развитие какой-либо кожной инфекции.
Кроме того, человека с крапивницей направляют на сдачу аллергопроб (прик и патч-тесты), чтобы определить потенциальные раздражители, которые могли спровоцировать развитие крапивницы.
Чтобы избавиться от неприятной сыпи и ощущений, которые она вызывает, доктор обычно назначает медикаментозные методы лечения острой крапивницы (если раздражитель не установлен) и дает рекомендации по изменению образа жизни, составляет диету.
Если потенциальный раздражитель установлен, лечение заболевания будет следующим:
- полное устранение контакта с раздражителем;
- избегание стрессовых ситуаций;
- исключение перегреваний и переохлаждений тела;
- уменьшение физический нагрузок;
- сбалансированное питание;
- повышение качества жизни.
Если же отек слишком сильный или высыпания вызывают невыносимый зуд, врач может назначить прием антигистаминных препаратов. Также они назначаются при хронической форме крапивницы.
В случае, когда заболевание протекает слишком долго и имеет ярко выраженную острую картину, в лечение включают аллерген-специфическую иммунотерапию. Она позволяет убрать зуд, свести к минимуму риск рецидива.
Если стандартной дозировки препаратов не хватает (зуд и отечность не проходят), доктор может увеличить ее, чтобы купировать симптомы. Если же после пропадания волдырей на коже остались синяки, необходимо дообследоваться и начать альтернативное лечение.
Жизнь после ковида: 6 последствий болезни, которые останутся с вами надолго
Ссылка на оригинальный источник Попадая в организм, вирус запускает определенные процессы, которые приводят к изменениям в иммунной и сосудистой системах. И даже если инфекция ушла, эти процессы не останавливаются. Они могут вызвать склонность к повышенному тромбообразованию, нарушения обоняния и сна и другие проблемы.
Поэтому даже если вы переболели в легкой форме, не исключено, что понадобится долгая реабилитация. О том, как справиться с самыми распространенными проблемами, мы поговорили со специалистами. Частые пробуждения, проблемы с засыпанием, чувство усталости по утрам — все это признаки нарушения сна.
При любых заболеваниях, в том числе, инфекционных, организм расходует резервы, питательные вещества — белки, аминокислоты, витамины и микроэлементы. Все они нужны для того, чтобы организм выполнял жизненно важные функции — восстанавливал ткани, эффективно справлялся с болезнью.
Все другие потребности временно отодвигаются на второй план.
В том числе и поддержание необходимого уровня нейромедиаторов в головном мозге. Нейромедиаторы — это биологически активное химическое вещество, передающее электрохимический импульс от одной нервной клетки к другой. В первую очередь затрагиваются тормозные нейромедиаторы, которые обладают успокаивающим, расслабляющим действием.
Это одна из причин, почему после стрессов и болезней возникает бессонница.
Немаловажен и психологический аспект. Любой стресс и болезнь занимают наши мысли, мы привыкаем тревожиться и думать о них. Когда заболевание или стрессовая ситуация отступают, мы не всегда способны сразу переключиться на позитивное мышление.
В целом до трех дней после болезни нарушение сна может быть допустимым. Если ситуация не меняется, можно говорить о непростом течении болезни.
Это означает, что нейромедиаторы вызывают целый каскад биохимических и гормональных реакций, из-за чего биологические функции организма сбиваются.
Наладить нормальный режим сна может помочь невролог, сомнолог или врач превентивной медицины, который назначит пациенту щадящее лечение, способное быстро восстановить его сон.
Проблемы с легкими — одышка, недостаток кислорода
Одышка, слабость, аритмия после COVID-19 наблюдаются у многих. Это одна из самых распространенных жалоб. Вирус поражает легкие, вызывая в них фиброзные изменения. Это когда здоровая ткань замещается рубцами и утрачивает эластичность.
Как следствие в организм поступает недостаточное количество кислорода, зато возникает избыток углекислого газа. Это неприятно само по себе, но еще и может спровоцировать развитие тромбоза и других патологий. Поэтому в первую очередь необходимо восстановить функцию респираторной системы.
Дыхательная гимнастика оказывает плавную нагрузку на легкие и бронхи, стимулируя их работу и ускоряя регенерацию тканей. Она подходит даже для ослабленных больных, соблюдающих постельный режим. Проконсультируйтесь с врачом, чтобы он подобрал подходящую программу.
Рассеянность, проблемы с концентрацией, нарушение внимания — так проявляются вызванные коронавирусом когнитивные нарушения. Одна из причин, по которой это происходит — недостаток кислорода, гипоксия. Не получая достаточно питания, мозг замедляет работу. Вторая причина — поражение клеток центральной нервной системы.
В том числе и астроцитовастроцитов, отвечающих за долговременную память и нейронов, от которых зависит работа мозга в целом. В-третьих, психосоматическая составляющая, связанная со стрессом и страхом.
Проблемы с памятью и вниманием могут сохраняться в течение долгого времени, а восстановление может занять до нескольких лет. Обратимость изменений также мало изучена, но исключать такую возможность я бы не стала. Если вы чувствуете спутанность сознания и проблемы с концентрацией, стоит обратиться к неврологу.
Проблемы с кожей
Oсновная причина изменений на коже — поражение стенок мелких сосудов циркулирующими иммунными комплексами. Не всегда кожная сыпь появляется после обычных симптомов COVID-19 (лихорадки, кашля, одышки), она может быть единственным симптомом коронавирусной инфекции.
Изменения на коже могут появиться как одновременно с повышением температуры, так и после исчезновения респираторных симптомов.
Характер дерматологических проявлений при COVID-19 тоже многообразен.
У одних пациентов могут быть высыпания в виде крапивницы, розового лишая Жибера, в виде токсидермии; у других — поражения пальцев ног в виде обморожения, у третьих — трофические нарушения и т.д.
Не всегда изменения на коже сопровождаются неприятными ощущениями, то есть зуда, дискомфорта может и не быть. Обычно сыпь проходит через 10-14 дней, у некоторых может держаться несколько месяцев.
Выпадение волос
По данным статистики, до 49% пациентов, перенесших COVID, обращаются к врачам по поводу выпадения волос.
Спустя месяцы после перенесенного COVID-19 многие люди обнаруживают, что волосы выпадают буквально клочьями. Почему это происходит?
Период жизни волоса состоит из нескольких последовательных фаз и занимает примерно от 2 до 6 лет. Самая продолжительная — фаза анагена (2-6 лет). В этот период происходит активный рост.
В фазу катагена, которая длится 2 недели, происходит гибель клеток, и волосяной фолликул поднимается к поверхности кожи. После этого стержень волоса образует булавовидную луковицу и волос отпадает.
Это фаза телогена, длительность ее составляет примерно 3-4 месяца. Затем на месте выпавшего появляется новый волос.
Обычно у здоровых людей в фазе роста (анагена) находится 80-90% всех волос, в стадии выпадения (телогена) — 10-15%. Ежедневно в норме выпадает около 100 волос, у некоторых это количество может достигать 150, у других, например, 50.
Бывают причины, которые приводят к сокращению фазы активного роста (анагена), вследствие чего преждевременно начинается фаза телогена (выпадения волос). Это очень распространенная причина телогеновой алопеции. Она встречается после психоэмоционального стресса, лихорадки, которая является частым симптомом COVID-19.
При высокой температуре тела цитокины приводят к преждевременной гибели кератиноцитов. У некоторых людей само наличие пандемии вызвало бурный эмоциональный стресс и страх заразиться, хотя заболевания им избежать удалось.
В итоге, примерно через 3-4 месяца после провоцирующего фактора пациенты начинают замечать клочья волос при мытье и расчесывании.
Чаще всего выпадение прекращается само собой, и волосы самостоятельно восстанавливаются в течение полугода — девяти месяцев. Просто нужно немного подождать. По мере отрастания, станут заметны короткие волосы одинаковой длины по линии роста. Это хороший знак!
Но, если кроме выпадения волос, беспокоят еще покраснение, зуд, жжение кожи головы, обратитесь к дерматологу или трихологу, так как это могут быть другие кожные или грибковые заболевания волосистой части головы. Также корень проблемы может скрываться в других органах и системах.
При анемиях, заболеваниях щитовидной железы, аутоиммунных и онкологических заболеваниях, сифилисе выпадение волос тоже является одним из симптомов. Еще влияние может оказывать питание и прием некоторых препаратов: антиколагулянтов, ретиноидов, цитостатиков, фибратов, гормонов.
После консультации со специалистом, могут быть полезны следующие анализы:
- Общий анализ крови с лейкоформулой и СОЭ
- Биохимический анализ крови
- ТТГ, Т4 свободный, Т3 свободный
- RPR на сифилис
- ANA-screen
Восприимчивость к другим вирусам, присоединение вторичных бактериальных инфекций, обострении хронических заболеваний, постоянные простуды и аллергии.
Причин ослабления иммунитета сразу несколько — это и коронавирус, атакующий клетки, и особенности лечения. Некоторые препараты действуют так, что, поддерживая одну жизненно важную функцию, не лучшим образом сказываются на другой.
Важно понимать — это временное явление, которое не нужно путать с иммунодефицитом. Восстановление займет определенное время, все зависит от индивидуальных особенностей.
Здесь стоит еще раз напомнить о важности реабилитации, особенно если есть сопутствующие патологии. Необходимо строго следовать предписаниям лечащего врача.
Быстрее прийти в форму помогут соблюдение режима дня, умеренные физнагрузки, диета с достаточным количеством легкоусвояемого белка, обогащенная фруктами и овощами, прием витаминно-минеральных комплексов.
Какие анализы нужно сдать после выздоровления
Прежде всего, нужно проконсультироваться с врачом. Только при очной беседе специалист сможет подобрать необходимый перечень исследований. Но для первоначального лабораторного скрининга пациентов, которые перенесли COVID-19, можно порекомендовать следующие исследования: общий анализ крови с лейкоцитарной формулой, расширенное биохимическое исследование, определение уровня мочевины, креатинина, баланс электролитов, уровень альбумина, общего белка и печеночных трансаминаз, ферритина, глюкозы С-реактивного белка. Конечно, биохимическое исследование крови не даст какой-либо специфической информации о COVID-19, но проблемы со здоровьем выявить можно. В постковидном периоде важно проведение коагулограммы, поскольку вирус повышает способность к тромбообразованию. При более широком обследовании целесообразно посмотреть уровень витамина D.
Как вылечить крапивницу у взрослых навсегда?
Небольшие и крупные пятна, со стороны похожие на ожог, волдыри разных размеров — полиэтиологический дерматоз беспокоит каждого третьего человека. Крапивница может возникать из-за аллергии на еду, лекарства, в результате наследственной предрасположенности или как симптом заболевания.
Симптомы крапивницы
Раздражители, наследственность, болезни желудочно-кишечного тракта провоцируют появление крапивницы на теле. Чаще заболевают люди в возрасте от 20 до 40 лет, преимущественно женщины. Симптоматика недуга:
- покраснение и отек;
- зуд на покрасневшей области;
- появление волдырей, пузырьков.
Снимают проявления таблетки от аллергии. После купирования на коже не остается рубцов, царапин и шрамов. Сама по себе крапивница безобидна и не несет последствий, осложнений. К врачу стоит обратиться только если высыпания сопровождаются потерей сознания, острыми болями в животе.
Тревожными симптомами считают отек шеи и языка, острую нехватку воздуха и снижение артериального давления.
Срочная медицинская помощь требуется в случаях, когда аллергическая реакция проявляется интенсивнее. Отек увеличивается, опухают определенные части тела. Это приводит к развитию анафилактического шока, отека Квинке. Нередко высыпания — это последствия неправильного приема лекарственного средства, из-за превышения дозировки или попадания в группу риска.
Методы лечения
Крапивница проходит сама по себе или после однократного приема противоаллергических препаратов. В противном случае требуется долгое лечение препаратами в нужной дозировке. Узнав первопричину, лечить могут следующими способами:
- Гистаглобулином. Применяется при хронической, наследственной форме. Помогает предотвратить отек гортани в тяжелых случаях.
- Местным купированием. Высыпания на лице и руках лечат мазями, народными средствами, компрессами.
- Системной терапией. Антигистаминные препараты и противоотечные назначают в разной дозировке.
- Этиотропной терапией. Исключают любые аллергены, удаляют пыль с поверхностей, регулируют привычки питания.
- Дексаметазоном. Используются для купирования генерализованной формы, может быть заменен Преднизолоном.
Используются средства первого, второго и третьего поколений. Из-за особенностей проявлений, нередко препарат подбирается опытным путем. Вылечить крапивницу можно только после выяснения причины развития недуга. При развитии отека Квинке оказывают первую помощь, аллергикам ставится внутримышечно препарат, вызывают скорую помощь.
Чем лечить взрослому?
Врач осматривает и опрашивает пациента, назначает лабораторные анализы. Чтобы лечить высыпания и отек необходимо выяснить провоцирующий фактор.
Крапивница может появиться на нервной почве, на фоне приема медикаментов, как симптом заболевания органов желудочно-кишечного тракта. Для лечения используется физиотерапия, смена питания, медикаментозные препараты.
Лечение дополняют народными средствами, корректируют питание и исключают контакт с аллергенами.
| Метод терапии | Основания | Названия препаратов |
| Уколы | Используются при тяжелых проявлениях, для снятия обширного поражения кожи. | Димедрол Адреналин Супрастин |
| Таблетки | Антигистаминные препараты назначаются в подострый период. Снижают интенсивность симптоматики. | Диазолин Кларитин Зиртек Тавегил |
| Витамины | Снижают частоту появления симптомов, минимизируют риск возникновения острой фазы. | Магний Витамин РР Витамин С, А, В12 |
| Гормональные средства | Максимально быстрый эффект при обширном поражении кожи. Но у гормональных препаратов длинный список противопоказаний, негативных реакций. | Элоком Акридерм Адвантан Преднизолон Гистан-Н |
| Негормональные средства | Смягчают пораженные области, минимизируют риск осложнений. Уничтожают бактерии, купируют развитие патогенной флоры. | Ла-кри Фенистил Бепантен Скин-кап Незулин |
Пациентам с повышенной чувствительностью к определенным продуктам питания назначают элиминационную диету, в ином случае гипоаллергенную. Снижается нагрузка на желудочно-кишечный тракт. Для облегчения состояний в период лечения допустимо использование средств народной медицины.
Крапивница при беременности
При беременности у женщины нередко появляется крапивница на фоне гормональной перестройки. Высыпания не заразны, сопровождаются бессонницей, повышенной раздражительностью, слабостью, ломотой в суставах. Провоцируют появление крапивницы:
- недостаток отдыха, сна;
- ослабленный иммунитет;
- гормональный сбой;
- сильный стресс;
- смена пищевых привычек.
У беременных риск перерастания разового случая в хроническую форму выше, чем у остальных. Поэтому при первых признаках нельзя использовать препараты самостоятельно, требуется посещение врача. Медицинский специалист после осмотра и сдачи анализов может назначить:
- уколы;
- прием сорбентов;
- общеукрепляющие средства;
- иммуномодуляторы;
- пробиотики;
- народные средства.
Само лечение проходит в домашних условиях, стационар не требуется. В этот период сложно подобрать антигистаминные препараты, которые были бы безопасны для плода. В редких случаях назначают мази гормонального типа, стероиды. Для снятия отечности и зуда подбирают смягчающие негормональные мази.
Список эффективных препаратов
Крапивницу лечат у взрослых лекарствами, мазями, уколами. Учитываются побочные реакции, возможные осложнения. Врач нередко корректирует дозировку, заменяет препарат на более безопасный.
| Группа | Особенности | Название препаратов |
| Препараты 1-го поколения | Высокая эффективность воздействия на короткий срок. Оказывают седативный, антигистаминный эффект. | Фенкарол Диазолин |
| Препараты 2-го поколения | Не вызывают привыкания, не влияют на ЦНС. Эффект сохраняется на протяжении суток. | Цетрин Кларисенс |
| Препараты 3-го поколения | Не оказывают влияния на ЦНС, блокируют рецепторы и в короткий срок избавляют от симптомов. | Эриус Гисманал |
| Энтеросорбенты | Выведение аллергенов из организма, очищение. Минимальное количество побочных реакций. | Смекта Энтеросгель |
| Глюкокортикоиды | Быстро снимают отеки, избавляют от зуда. Могут быть в форме мази, крема или таблеток. | Дексаметазон Преднизол |
Врачебное вмешательство обязательно. Не зная причин, невозможно избавиться от крапивницы навсегда. При неверно подобранном препарате существует риск усилить аллергическую реакцию, усложнить ситуацию.
Профилактика
Профилактические меры помогут предотвратить появление болезни. Если правильно устранить фактор, провоцирующий крапивницу, то не понадобится медикаментозное лечение. Предупредить появление недуга у взрослых поможет:
- сбалансированная диета;
- использование гипоаллергенной косметики;
- исключение вредных продуктов;
- частая влажная уборка;
- отказ от алкоголя;
- закаливание организма;
- своевременное лечение очагов инфекции.
Хроническая крапивница обязывает брать с собой лекарства на учебу, работу, прогулку. Антигистаминные средства всегда должны быть под рукой.
Таблетки подбирает врач, опираясь на индивидуальную клиническую картину, вид раздражителей, интенсивность симптоматики.
Для профилактики рекомендуется посещать аллерголога, чаще мыть руки и пользоваться медицинской маской в местах повышенного скопления людей.
Препараты для лечения у взрослого
Нередко при крапивнице назначают этиотропное лечение. Исключают любые контакты с аллергенами, проводится обработка поверхностей от пыли. Врач может назначить Бифидумбактерин, Линекс, Атоксил или Бифиформ. Но такая терапия действенна только в случае, когда сыпь возникает при прямом контакте с аллергеном. В противном случае назначается прием антигистаминных препаратов.
| Средство | Описание | Цена |
| Тавегил | Избавляет от раздражения, снимает сильные отеки. Дозировка рассчитывается индивидуально. В среднем до 1 мг в день в течение месяца. | От 180 р. |
| Цетрин | Устраняет отеки, раздражение, зуд, жжение. Устраняет полностью симптоматику на начальном этапе. Принимают по одной таблетке в сутки. | От 135 р. |
| Диазолин | Избавляет от симптомов при приеме дважды в день по одной таблетке. Имеет обширный список противопоказаний и побочных реакций. | От 25 р. |
| Зиртек | Эффективное средство, избавляющее от негативной аллергической реакции. Нельзя принимать только при индивидуальной непереносимости компонентов. | От 620 р. |
| Телфаст | Антигистаминный препарат принимают по одной таблетке в сутки. Быстродействующее лекарство, которое избавит от отеков, зуда, раздражения. | От 520 р. |
| Супрастин | Один из самых популярных препаратов. Действует в короткий срок, минимальный риск возникновения негативной реакции, приемлемая стоимость. | От 120 р. |
| Эриус | Таблетки с ярко выраженным быстрым эффектом. Убирает отеки, снимает зуд, раздражение. Эффект длится от двадцати часов до тридцати. | От 420 р. |
Врач также вправе назначить мочегонные в том случае, если отеки долго не проходят. Избавиться от скопления жидкости поможет Фуросемид и Спиронолактон. Средняя стоимость обоих средств от 40 рублей.
Седативные средства
Крапивница бывает на нервной почве. Пережитая депрессия, частое переутомление, нехватка отдыха и сна, серьезный стресс провоцируют серьезные реакции. Устранить их мазью не получится, необходим прием успокоительных средств.
| Название | Особенности | Стоимость |
| Настойка валерьяны | Натуральное седативное средство, которое используется для общего успокоения. Снижает частоту возникновения негативных реакций. | От 30 р. |
| Настойка пустырника | Натуральный препарат со слабовыраженным действием. Избавит от симптомов на начальной стадии крапивницы. Может быть в виде раствора, таблеток. | От 40 р. |
| Тазепам | Седативное средство с ярко выраженным действием. Оказывает влияние на ЦНС, в короткий срок снижает раздражительность, снимает зуд. | От 210 р. |
| Димедрол | Подходит для лечения системных заболеваний. Используется в условиях непереносимости других лекарственных средств. Имеет ряд противопоказаний. | От 45 р. |
| Барбовал | Комбинированное средство, которое назначается не только для лечения крапивницы, но и для восстановления нормальной работы ЦНС, нормализации сна. | От 85 р. |
Врач нередко назначает иные седативные средства. Подбор лекарства зависит от сложности ситуации. Чем дольше пациент пребывал в нервозном состоянии, тем сильнее подбирается медикамент. Учитывается частота появления симптомов, количество очагов поражения кожи, наличие противопоказаний.
Препараты наружного применения
Навсегда избавиться от крапивницы можно, путем установления первопричины. Затем врач назначает комплекс мер, которые помогут снять симптомы, устранить очаг раздражителя. Предотвратить повторное появление помогают профилактические меры. Для местного лечения используются крема и мази:
- Незулин. Антибактериальное, регенерирующее действие. Снимает зуд, успокаивает раздраженную кожу.
- Фенистил. Смягчает пораженную область, избавляет от боли и сильного зуда. Предотвращает расчесывание.
- Бепантен. Регенерирующий состав, усиливает метаболизм, купирует развитие бактерий. Обезболивает пораженные области.
- Цинковая мазь. Бюджетное средство местного применения. Обладает широким спектром действия. Нельзя наносить при сильных расчесах.
- Элоком. Противозудное эффективное средство. В короткий срок устраняет симптоматику, возможно однократное нанесение.
- Акридерм. Часто применяемая мазь, отличающаяся высокой эффективностью. Можно наносить до шести раз в сутки.
Список может продолжаться и далее, так как врач назначает мазь, в зависимости от типа крапивницы. Средства наружного применения могут использоваться как основной компонент лечения, либо в качестве вспомогательного препарата. Любая эффективная мазь должна снимать отеки, покраснения и зуд.
Не назначаются в случаях, когда причина кроется в контактном аллергене.
Пораженное место выглядит лучше, менее воспаленным и красным уже через пару часов. Если в первые сутки улучшений нет, то необходимо повторно обратиться к специалисту. Либо препарат подобран неправильно, либо организм не реагирует на лечение.
Дополнительная информация
Крапивница поражает каждого третьего человека. Возникает на нервной почве, на фоне аллергии, как симптом более серьезной болезни. Врач определяет первопричину и назначает комплекс мер для лечения, восстановления кожных покровов. Исключительно симптоматическое лечение недопустимо. Самостоятельно подобранное средство может усилить аллергическую реакцию и усугубить ситуацию.
Пациенты с хроническими проявлениями знают, что нужно делать в периоды обострения. Когда ясен раздражитель, проще найти средство для устранения симптомов.
Нередко назначается прием таблеток совместно с мазями, кремами. Так изнутри купируется раздражитель, а внешне снимаются отеки, зуд и жжение.
Лечащий врач также вправе порекомендовать средства народной медицины, дополнить комплекс мер физиотерапией.
Крапивница у взрослых — это очень опасно! Лечитесь!
Крапивница или уртикария – это разновидность кожного дерматита, возникающего под влиянием психогенных или химико-физических факторов. Под последними подразумеваются токсические вещества, в том числе образующиеся в результате деятельности патогенных вирусов, например, при гепатите. Поэтому, если на теле появилась сыпь, похожая на ожог от крапивы, немедленно обратитесь к дерматологу.
НАЖМИТЕ, ЧТОБЫ ЗАПИСАТЬСЯ
Что такое крапивница
Крапивница – это обширный термин, включающий в себя ряд заболеваний, имеющих разные причины и схожие клинические проявления в виде бледно-розовых волдырей, напоминающих крапивный ожог. Крапивница всегда сопровождается кожным зудом. Вызвать реакцию может стресс, что не столь опасно, или токсичные вещества.
В быту считается, что крапивница (сыпь, крапивная лихорадка) – это легкая аллергическая реакция, появляющаяся на коже, что является большим заблуждением.
Причины крапивницы: не будьте легкомысленны
Считается, что с крапивницей в детстве сталкивался каждый человек. Кого-то обсыпало после первой клубнички, кого-то после купания в холодной воде, ну а у кого-то все тело чесалось перед экзаменами. Сыпь не лечили – она быстро проходила, и о ней вспоминали лишь когда подрастала новая клубничка.
Крапивница у взрослых никогда не появляется на ровном месте. И если сыпь и зуд часто повторяются или вообще не проходят, дерматологи говорят о хронической крапивнице.
Хроническая стадия возникает по следующим причинам::
- Заболевания желудочно-кишечного тракта, вызванные Helicobacter pylori (гастродуоденит, гастрит В (эрозивный гастрит), хеликобактериоз). Чтобы избавиться от крапивницы, недостаточно справиться с возбудителем. Helicobacter pylori не вызывает заболевание, а поддерживает его при наличии источника аллергии.
- Вирусные гепатиты. При поражении печени в крови увеличивается количество билирубина. Из-за нарушения белкового обмена появляется сыпь, которая зудит и чешется, особенно в ночное время. Антигистаминные (противоаллергические) препараты при этом состоянии не помогают. Дополнительные симптомы гепатитов: при гепатите А повышается температура, при гепатите В сыпь сопровождается болями в суставах и рвотой.
- Герпес (3-й тип сопровождается сыпью по всему телу, 6-й тип выражается в красных пятнах как при краснухе, 7 и 8 типы дополняются синдромом хронической усталости).
- ОРВИ (инфекционные заболевания вызывают сыпь по всему телу).
- Инфекционные поражения слизистой носа и глотки (синуситы, тонзиллиты, отиты).
- Урогенитальные инфекции (цистит, вагинит).
- Аутоиммунный тиреоидит – воспаление тканей щитовидной железы, вызывающее гормональные нарушения.
- Системный коллагеноз – атрофия соединительной ткани, вызывающая сбои в работе внутренних органов.
- Аутоиммунные заболевания (системная волчанка, васкулит, ревматоидный артрит, псориаз).
- Онкологические опухоли.
Как проявляет себя уртикария: симптомы начинаются с малого
Иногда сыпь выступает на следующий день после провоцирующего фактора, иногда проходит неделя, прежде чем возникает аллергическая реакция. Самым неприятным является сильный зуд, вызванный красными пятнами на коже. В легкой фазе, если нет постоянного фактора, крапивница проходит.
При обострении кожа становится сухой, покрывается коркой, которая от постоянных расчёсов начинает кровоточить. По её поверхности видны капельки сукровицы. Зуд усиливается в ночное время. У больного поднимается температура, он не может нормально спать, ему жарко и некомфортно. Постоянный зуд выматывает, от него нет спасения. Острый период длится несколько недель.
Уртикария (крапивница) в запущеной стадии проявляется следующими симптомами:
- Человек просыпается утром и видит отёчность на лице и теле.
- В течение дня кожа покрывается бугорками, волдырями, которые к вечеру краснеют.
- За ночь волдыри настолько распухают, что полностью сливаются, образуя корку.
- Тело сильно чешется, больной не может нормально спать, часто просыпается и чешет места высыпания.
Главный признак крапивницы – кожная сыпь . Она локализуется на ногах ниже колена, руках от запястья до локтя, шее, грудной клетке. Зуд бывает таким нестерпимым, что больной чешет кожу до крови, и в некоторых местах появляются язвочки.
В тяжёлых случаях у человека распухают губы как после инъекции силиконом. Появляются симптомы ангины: отекает шея, больно глотать, садится голос. Если отекают слизистые оболочки органов пищеварения, возникает понос, вздутие живота, рвота.
Виды крапивницы
От механизма запуска заболевания зависит вид крапивницы.
- Аллергическая крапивница. Вызывается приёмом внутрь антибиотиков и противовоспалительных средств. В числе таких препаратов часто назначаемые тетрациклин, амоксициллин, флемоксин, аспирин, ибупрофен, найз. Ускорить и усилить течение заболевания может приём алкоголя. Антибиотики накапливаются в организме, поэтому проблема проявляет себя не сразу. Курс может быть пройден, а крапивница выступит через пару недель.
- Пищевая уртикария. Чаще бывает у детей после употребления в пищу некоторых продуктов – фруктов (цитрусовых и клубники), кисломолочных, рыбных продуктов, орехов и сладостей. Этот вид крапивницы не опасен, проходит быстро, и возникает из-за выработки организмом антител на новый продукт.
- Контактная крапивница. Побочный эффект при профессиональной деятельности (реакция на латекс у хирургов, аллергия на химикаты у уборщиц).
- Реакция на укус осы, слепня, шершня. Самое опасное проявление аллергии – отёк Квинке, когда укушенный умирает спустя час после укуса.
- Реакция на наличие в организме вируса. Иногда высыпание провоцирует интоксикация при грибковых инфекциях (стафилококке, кандидозе (молочнице), тонзиллите, фарингите). Если вылечить болезнь, исчезнет покраснение на коже.
- Крапивница на нервной почве.
В состоянии стресса происходит расхождение функционирования парасимпатической и симпатической нервной системы, возникает сбой сигнальной системы, и наш организм неправильно интерпретирует импульсы, посылаемые головным мозгом.
Выделяется гормон стресса адреналин, расширяются сосуды, их стенки растягиваются и становятся проницаемыми. Клетки эндотелия, выстилающие сосудистые и капиллярные стенки, набухают, образуя на поверхности красные бугры.
Это состояние – тоже крапивница.
Классификация крапивницы по интенсивности
По интенсивности протекания крапивница бывает:
- Острая. Вызывается аллергенными продуктами, лекарствами, химическими веществами, укусами насекомых. Длится до 6 недель, после чего полностью исчезает.
- Хроническая. Длится свыше 6 недель, после чего в 60% симптомы исчезают. В 40% они остаются и наблюдаются всю жизнь.
Нетипичная крапивница
К нетипичным формам крапивницы относят следующие виды:
- Холинергетическая. Возникает вследствие ослабления иммунитета и увеличения количества ацетилхолина нейромедиатора, участвующего в передаче нервных импульсов.
- Адренергическая. Она вызывается резким выбросом в кровь гормона адреналина. Причина этому – сильный стресс или психическое возбуждение. Сыпь в виде бледно-розовых волдырей часто отмечается у людей, которым приходится делать не то, что им нравится.
- Контактная. Возникает вследствие прямого контакта с аллергеном (домашние животные, металлические украшения). Исчезает сразу после того, как обрывается контакт с источником аллергической реакции.
- Аквагенная. Её можно наблюдать при контакте пациента с водой. Вода при этом не аллерген, а активатор аллергии на определенное вещество. Часто возникает во время заграничных поездок, когда местный климат способствует выработке гистаминов (медиаторов), а вода ускоряет его выработку.
- Отёк Квинке. Самое острое проявление крапивницы – отёк Квинке – ангионевротический отёк с глубоким поражением кожи.
При отеке Квинке поражается не только поверхность кожи, а и слизистые оболочки внутренних органов, в частности, лёгких, пищевода, желудка. Вырабатываемые организмом антитела воздействуют на нервные окончания и сосуды, усиливая их проницаемость и расширяя просвет.
Плазма проникает через сосудистые стенки наружу, парализованные нервные клетки уменьшают тонус сосудов, провоцируя скопление мембранной жидкости в клетках тканей. Сильнейший отёк может возникнуть и в головном мозге, и в лёгких, приводя к практически моментальной смерти.
Какие анализы сдают при крапивнице
Крапивница – это аллергическая реакция, поэтому анализы направлены на выявление аллергена. Какие именно анализы сдавать решает дерматолог. Пациенту могут быть назначены следующие анализы:
- Анализ крови. Повышенное количество лейкоцитов указывает на инфекцию, вызвавшую сыпь на теле. Эозинофилы говорят о наличии чужеродного протеина, выделяемого вирусом. Уровень СОЭ показывает состояние иммунной системы.
- Анализ мочи. Шлаки в почках возникают при мочеполовых инфекциях, и из-за этого на коже появляется аллергическая реакция.
- Биохимия крови. Реактивный белок указывает на воспаление, антитела AST и ALT говорят о токсическом воздействии лекарств на организм. Билирубин показывает состояние печени, креатин – работу почек, мочевина – состояние выделительной системы, глюкоза – работу поджелудочной железы. Любой показатель, выходящий за пределы нормы, помогает понять природу крапивницы.
- Анализ кала. Паразиты выделяют токсические вещества и нарушают пищеварение, что приводит к кожной сыпи.
- . Иногда причина крапивницы – патогенная микрофлора, поэтому пациент сдаёт мазки из влагалища, уретры, кишечника.
- Аллергопробы (кровь на аллергию) берутся, если есть подозрения на пищевую аллергию.
- Анализ на антинуклеарный фактор. Аутоиммунные заболевания приводят к тому, что организм уничтожает собственные клетки, приводя к аллергии.
- Биопсия кожи берётся при подозрениях на онкологию.
Как лечить крапивницу
Крапивница в острой форме длится около месяца, а в хронической форме продолжается всю жизнь, сменяясь периодически рецидивами. Лечение крапивницы сводится к устранению источника реакции и восстановлению защитного барьера кожи. Только комплексное воздействие на заболевание поможет быстрее восстановиться.
Параллельно с лечением основного заболевания дерматолог подбирает и назначает антигистаминные препараты (гистамин – это медиатор нервных волокон). Они успокаивают нервные окончания, вызывающие зуд.
К таким препаратам относятся:
- Цетрин. Относится к препаратам второго поколения. Активный компонент цетиризин действует на рецепторы избирательно, поэтому не угнетает нервную систему и не вызывает сонливости. Но не обладает таким сильным антигистаминным действием, как препараты первого поколения. Снимает зуд и отёчность.
- Тавегил. Препарат первого поколения. Активный компонент клемастин наносит мощный удар по аллергии. Снимает зуд на 10-12 часов.
- Кларитин. Относится к третьему поколению. Одновременно не вызывает сонливости и в то же самое время обладает эффективным избирательным действием. Снимает раздражение кожи на 24 часа.
В дополнение к таблеткам пациентам назначают глюкокортикоидные мази. Они изготовлены на основе стероидных гормонов, обладающих противострессовым действием. Они плотно ложатся на кожу, медленно впитываются, успокаивая пересушенную кожу.
Люди, столкнувшиеся с крапивницей должны понимать, что любые препараты снимают проявления заболевания лишь на время. Если не найти источник болезни, и не лечить основное заболевание, крапивница останется в организме навсегда. Результатом этого станут мучительный зуд, расчесы на коже и постоянные отеки.
Если к болезни отнестись внимательно, как правило, течение болезни носит благоприятный характер. При правильном лечении жизни больного ничего не угрожает. привести к летальному исходу. Вылечить крапивнице быстро и без рецидивов можно в частной клинике Диана.
Лечение крапивницы народными средствами
Взрослые люди понимают, что вылечить такое серьезное заболевание методами народной медицины нельзя. Но вот облегчить состояние до приема дерматолога возможно.
Снять зуд на некоторое время помогают ванночки из растворённой в воде морской соли. Необходимо омыть места покраснения раствором, не растирая мочалкой или полотенцем.
Желательно дать воде высохнуть на теле либо просто промокнуть полотенцем. Затем можно нанести нейтральное косметическое масло без запаха и цвета. Оно восстановит липидный (жировой) барьер и успокоит зуд.
Обычно после ванночки кожа не чешется на протяжении 6-8 часов.
Где вылечить крапивницу в СПБ
Лечением крапивницы в Санкт-Петербурге занимается отделение дерматологии в клинике Диана. Стоимость приема дерматолога — 1000 руб.
Оставить комментарий