
По данным Минздрава, в России на 1000 новорожденных приходится один слабослышащий ребенок. В 2017 году нарушения слуха были выявлены у более чем 1,3 млн детей, и эта цифра растет.
Устойчивые снижения слуха приводят к критическим нарушениям психоречевого развития, вплоть до полного отсутствия речи с нарушениями интеллекта.
Они плохо влияют на психоэмоциональное развитие ребенка, если проблема вовремя не диагностирована и не устранена.
Нарушения, выявленные и устраненные до 6-месячного возраста, дают отличные шансы на то, что особенность практически не повлияет на развитие ребенка. Но именно в младенчестве проблему заметить сложнее всего.
Как понять, что у ребенка нарушение слуха
В России с 2008 года врачи проверяют слух всем детям в роддоме на 2–3-й день жизни. Это аудиологический скрининг, который, согласно письму Минздравсоцразвития № 2383-РХ от 1 апреля 2008 года, проводится методом регистрации вызванной отоакустической эмиссии (ОАЭ). Если во время проверки выявляют проблемы, врач назначает ребенку дополнительные обследования.
Регистрацию ОАЭ выполняют с помощью специального прибора в течение нескольких минут. Процедура безболезненная и безопасная.
Положительный результат скрининга
Благодаря аудиологическому скринингу снижается вероятность «упустить» врожденные нарушения слуха и глухоту. Однако скрининг – не окончательный диагноз, а только один из тестов. Если по какой-либо причине ОАЭ в роддоме малыш не прошел, это повод назначить расширенное исследование. Чаще всего – это объективная диагностика КСВП (чуть ниже мы расскажем об этом).
Но в любом случае родители должны замечать тревожные признаки, которые могут говорить о проблемах со слухом у малыша, и обращаться к врачу. В первую очередь это касается детей, имеющих факторы риска по тугоухости:
- Недоношенные и переношенные дети.
- Низкая масса тела при рождении.
- Внутричерепные родовые травмы.
- Асфиксия, гипоксические поражения ЦНС.
- Выраженный токсикоз у матери во время беременности.
- Введение новорожденному или младенцу ототоксических (негативно влияющих на состояние слухового аппарата) лекарств.
- Наследственный фактор (тугоухость у кровных родственников).
Проблемы со слухом у ребенка можно заметить уже в первые дни жизни. В норме новорожденные (дети до 28 дней) реагируют на звук: поворачивают голову на голос, просыпаются из-за громких звуков, вздрагивают в ответ на хлопок в ладоши или другой резкий звук. Если реакции нет, нужно поговорить с врачом.
В возрасте 2–3 месяцев младенцы узнают голос родителей и реагируют на него. Также они прислушиваются к другим звукам: погремушкам, музыкальным игрушкам, собачьему лаю и так далее.
Младенец прислушивается к лепету другого ребенка, который слышит из динамика телефона. Источник: YouTube
В возрасте 3–4 месяцев о проблемах со слухом может сказать отсутствие гуления, а в возрасте 5–6 месяцев – отсутствие лепета. Здесь уже проявляется влияние тугоухости на психоэмоциональное и речевое развитие: оно задерживается.
Гуление и лепет – звуки, которые издают младенцы. Первый похож на «а-а-а», «у-а», «а-э-э». Второй похож на «ба-ба-та», «та-та-та», «да-ба-ба».
К концу первого года жизни ребенок понимает простые слова, например «мама», «папа», «ням-ням», «пить», «да», «нет». Если этого нет, родители должны задуматься о том, чтобы пройти проверку слуха у малыша.
Что делать, если подозреваете тугоухость у ребенка
Проблемами слуха занимается сурдолог. Но в российских реалиях родителям стоит начать с визита к педиатру. Сообщите врачу о подозрениях и попросите дать направление к сурдологу. С направлением от педиатра за консультацию узкого специалиста не придется платить, если у ребенка есть полис ОМС.
Обратите внимание, нужна консультация именно сурдолога, а не отоларинголога (ЛОРа). Сурдолог – это дополнительно обученный оториноларинголог. Он знает о диагностике и лечение слуха все, в отличие от обычного «ухо-горло-носа». Традиционные методы ЛОР-лечения при тугоухости не эффективны.
Что будет делать врач
Сначала сурдолог проверит, действительно ли у ребенка есть нарушения слуха. Если в ходе диагностики тугоухость подтвердится, врач назначит лечение. Важно знать, что нейросенсорная тугоухость не лечится, ее можно скорректировать только с помощью слуховых аппаратов (СА). В случае тяжелых потерь СА могут оказаться неэффективными, тогда ребенку будет рекомендована кохлеарная имплантация.
Как сурдологи диагностируют тугоухость
Сначала врач побеседует с вами, а потом осмотрит ребенка. Специалист проверит состояние слуха у ребенка с помощью объективных методов диагностики.
Есть и субъективные методы – это тональная или игровая аудиометрия. Базовый метод, который прекрасно подходит для взрослых. Но есть нюансы: участие пациента. Когда пациенту нет еще 3 лет, он не может осознанно выполнять распоряжения врача, а значит, результат такого теста будет недостоверен.
Если ребенку больше 3 лет, его слух можно проверить с помощью тональной аудиометрии
Игровая аудиометрия – диагностика слуха, в которой участвует сурдопедагог. Он помогает врачу и с помощью игровых методик определяет, как малыш реагирует на звуки определенного тона.
Игровую аудиометрию проводят при участии сурдопедагога
Поэтому в случае с маленькими детьми «золотым стандартом» является объективная аудиометрия, то есть ОАЭ, КСВП, АСВП, АSSR-тесты и другие. При этом по сравнению с традиционной регистрацией коротколатентных слуховых вызванных потенциалов (КСВП), регистрация акустических стволовых вызванных потенциалов (АСВП) отличается автоматическим алгоритмом, когда в анализе данных не участвует специалист.
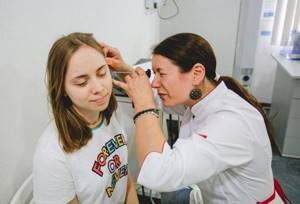
На приеме обычно сурдологи начинают с осмотра наружного слухового прохода и барабанной перепонки с помощью отоскопа. Этот прибор в буквальном смысле позволяет заглянуть в ухо. Отоскопия – безболезненная и безопасная процедура, но маленький ребенок может испугаться чужого человека и активно протестовать.
Отоскопия позволяет визуально оценить состояние слухового прохода и барабанной перепонки
Затем врач померяет вызванную отоакустическую эмиссию. Измерение ОАЭ позволяет оценить состояние внутреннего уха и диагностировать нейросенсорную тугоухость.
Нейросенсорная тугоухость возникает из-за нарушений восприятия звука в результате поражения структур внутреннего уха или слуховых анализаторов головного мозга.
Измерение ОАЭ – быстрая и безболезненная процедура
Еще один аппаратный метод диагностики – акустическая импедансометрия. Суть метода: с помощью прибора доктор измеряет акустическую проводимость среднего уха. Есть два типа импедансометрии: тимпанометрия и акустическая рефлексометрия.
Это тоже безопасная и безболезненная диагностическая процедура. Позволяет выявить нарушения функции среднего уха, патологию лицевого нерва и слуховых анализаторов.
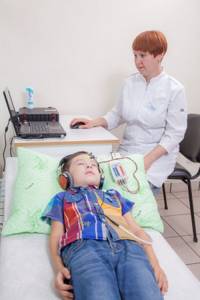
Самый надежный метод диагностики слуха у новорожденных и младенцев – регистрация коротколатентных слуховых вызванных потенциалов (КСВП). С помощью специального оборудования врач регистрирует импульсы ствола мозга, которые возникают в ответ на звуки.
Во время процедуры ребенок должен спать. Для регистрации КСВП на кожу головы малыша врач накладывает датчики прибора, обработав кожу специальным скрабом. Это, пожалуй, единственный момент в подготовке, который может не понравиться маленькому пациенту.
Внешне это напоминает регистрацию кардиограммы.
Регистрацию КСВП проводят во время сна пациента
Процедура безболезненная и безвредная. Регистрация КСВП позволяет диагностировать нарушения слуха, порог слышимости, а также необходима для отбора пациента на кохлеарную имплантацию.
Регистрация КСВП может проводиться в любом возрасте
Как лечат нарушения слуха у детей
Врач назначает лечение в зависимости от результатов диагностики: выявленной патологии и индивидуальных особенностей ребенка.
Помните, чем раньше выявлена проблема, тем проще устранить ее влияние на развитие ребенка. В идеале нарушения слуха должны выявлять в первые месяцы жизни. В этом случае правильное лечение предупреждает негативное влияние тугоухости на развитие малыша.
Патологии слуха объединяются в две группы: кондуктивная и нейросенсорная (сенсоневральная) тугоухость.
При кондуктивной тугоухости нарушается проведение звука по слуховому пути. Это могут быть повреждения барабанной перепонки в результате отитов, опухоли, попадания инородных тел, образования серных пробок, атрезии (заращения) слухового прохода и так далее.
Способы лечения кондуктивных видов тугоухости зависят от конкретной ситуации. Это может быть хирургическое восстановление слухового прохода, удаление инородных тел и серных пробок, лечение инфекционных заболеваний и их последствий.
Для профилактики кондуктивных нарушений слуха в результате инфекционных заболеваний важно вакцинировать ребенка согласно национальному календарю прививок.
При нейросенсорной тугоухости нарушается восприятие звуков из-за поражений внутреннего уха, преддверно-улиткового нерва или слухового анализатора (отделы ствола и коры головного мозга). Нейросенсорная тугоухость вызывается генетическими факторами, инфекционными заболеваниями, применением ототоксических лекарств, травмами, опухолями.
Метод лечения зависит от причины нейросенсорной тугоухости и ее степени. При тяжелой степени, пограничной с глухотой и когда слуховые аппараты малоэффективны, врачи применяют кохлеарные имплантаты. Это устройства, выполняющие функции поврежденных или отсутствующих волосковых клеток внутреннего уха.
Кохлеарный имплантат состоит из внешнего микрофона и передатчика, который преобразует звук в электрические импульсы. Внутренняя часть состоит из приемника, который расшифровывает электрические импульсы, и электродов, которые передают расшифрованные сигналы в ушную улитку.
Имплантат позволяет ребенку с нейросенсорной тугоухостью слышать
Кохлеарный имплантат устанавливают во время хирургической операции. Ребенка погружают в медикаментозный сон, он не чувствует боли. Операция считается безопасной, серьезные осложнения, например повреждения лицевого нерва, встречаются крайне редко.
Что такое слухоречевая реабилитация
Лечение тугоухости не завершается после устранения причины или установки кохлеарного имплантата. Ребенку требуется слухоречевая реабилитация, в процессе которой он учится реагировать на звуки, понимать речь и говорить.
В реабилитации ребенка после установки имплантата участвуют несколько специалистов, включая отоларинголога (хирурга), аудиолога, сурдолога, сурдопедагога, психолога или психиатра. Каждый специалист решает важные задачи:
- Отоларинголог следит, чтобы в послеоперационном периоде не было осложнений.
- Аудиолог настраивает процессор кохлеарного имплантата.
- Сурдолог оценивает эффективность имплантации.
- Сурдопедагоги учат ребенка реагировать на звуки, понимать речь и говорить.
- Психолог создает условия, в которых ребенок адаптируется к новым ситуациям и вызовам.
- Психиатр при необходимости корректирует дефекты психоэмоционального развития пациента.
После эффективной слухоречевой реабилитации ребенок может посещать специализированное дошкольное учреждение и школу-интернат или общеобразовательную школу и детский сад.
Проблемы со слухом нужно решать как можно раньше
Вот главный посыл по итогам статьи: эффективность лечения тугоухости и реабилитации ребенка зависит от сроков выявления проблемы.
Чем раньше диагностированы нарушения слуха, тем менее серьезно они влияют на развитие. Поэтому в роддомах и детских поликлиниках проводят аудиологический скрининг.
Если ваш ребенок по какой-то причине не прошел проверку или вы подозреваете нарушения слуха, обратитесь к сурдологу.
Дополнительную информацию можно получить по телефону 8 (800) 775-11-07.
Снижение слуха у ребёнка: причины ухудшения и плохого слуха при отите и насморке, лечение аденоидов у детей от 4 лет
Слух — одна из важнейших функций нашего организма, играющая чуть ли не основную роль в развитии ребёнка.
Посредством него маленький ребёнок учится познавать мир, для ребёнка старшего возраста он выступает инструментом коммуникации со сверстниками.
Стопроцентный слух — это гарантия внимательности, лёгкости в усвоении нового материала и лёгкой обучаемости в принципе. Ухудшение функции слуха лишает малыша полноценно воспринимать мир, общаться с окружающими, а также замедляет его развитие.
Снижения слуховой способности встречаются в разном возрасте: нарушенный слух может проявиться даже при рождении. В любом случае, чтобы помочь грудному ребёнку или ребёнку старшего возраста, родителям нужно приложить максимум усилий, и обратиться к врачу при малейшем выявлении проблемы со слухом.
Умение слышать тесно взаимосвязано со становлением речи и интеллекта, поэтому чем раньше вы обратитесь к врачу и диагностируете снижение слухового восприятия у ребёнка, тем большая вероятность восстановить слух у ребёнка существует, а риск потерять слух сводится к минимуму.
Ребёнок и тугоухость
Снижение способности обнаруживать и понимать звуки в медицине называется тугоухостью — это частичная потеря слуха, когда окружающие звуки воспринимаются приглушённо. Иногда их бывает сложно разобрать.
Проблема снижения или отсутствия слуха в детском возрасте на сегодняшний день стоит очень остро. Статистика неутешительна: около десяти миллионов россиян страдают от снижения шумового эффекта и снижения восприимчивости к звукам. Причём большая часть заболеваний приходится на случаи ухудшения слуха у детей. Один малыш из тысячи уже рождается со снижением или потерей слуха.
Как уже отмечалось снижение или утрата слухового восприятия у ребёнка бывает врождённым и приобретённым.
Исходя из области расположения патологии, различают сенсоневральную, кондуктивную и смешанную тугоухость. Кондуктивная форма связана с нарушениями работы функций наружного и среднего уха.
При сенсо-невральной форме происходит снижение функции слуховых рецепторов внутреннего уха. Это самый распространённый тип снижения способностей слышать — на его долю приходится около 90% всех случаев.
Если сочетаются оба вида заболевания, мы говорим о смешанной форме данной патологии.
Степени тугоухости
Что же считается плохим слухом? Выделяют четыре степени тугоухости:
- Первая степень: человек воспринимает звуки от 25 до 40 децибелов (для сравнения, хороший слух — это способность воспринимать звуки до 20 децибелов). Шёпотная и удалённая речь воспринимается с трудом, но разговор воспринимается хорошо.
- Вторая степень: порог слышимости увеличивается до 55 децибелов. Шёпотная речь воспринимается на расстоянии не больше одного метра.
- Третья степень: значения децибелов увеличиваются до 70. Воспринимать шёпотную речь для ребёнка становится невозможным. Чтобы расслышать собеседника, нужно подойти к нему на расстояние один-два метра.
- Четвёртая степень: порог слышимости достигает 90 децибелов. Становится практически невозможно воспринимать речь окружающих.
При достижении порога слышимости более 90 децибелов, слух утрачивается полностью. Наступает глухота.
Снижение звуковосприятия ребёнка может начаться внезапно: при резком снижении слуха у ребёнка патология развивается за каких-то пару часов. При остром течении — слух ребенка ухудшается в течение одного месяца. Подострое снижение слуховой чувствительности возникает в течение одного — трёх месяцев. При хроническом течении — снижение слуховых способностей происходило более трёх месяцев.
Записаться
Но снижение способности различать звуки у малыша — не повод бездействовать! Необходимо при первых же признаках нарушения слуха обратиться к грамотному оториноларингологу.
Факторы, приводящие к тугоухости
Слух может нарушиться в силу многих факторов. Причинами снижения слуха у детей могут выступать следующие факторы:
- перенесённые беременной женщиной инфекционные заболевания во время беременности (корь, краснуха, грипп);
- генетическая предрасположенность;
- бесконтрольный приём будущей мамой антибактериальных препаратов и других лекарственных средств, противопоказанных во время беременности;
- гипоксия плода;
- преждевременные роды;
- травмы, полученные малышом во время родов;
- серные пробки, расположенные в слуховом проходе и мешающие нормальному звукопроведению;
- инородный предмет в ухе: малыши часто неудачно «экспериментируют» со своим телом и засовывают в уши посторонние предметы (части от игрушек, конструкторов, бусины);
- причиной тугоухости у ребенка может стать инфекционное заболевание, например, отит или ринит; в данном случае у ребенка ухудшается слух временно, как правило, неприятный симптом проходит после полного выздоровления;
- причиной ослабления слуха может стать черепно-мозговая травма, причем тугоухость может развиться не сразу, а по истечении определённого времени после повреждения;
- заболевания верхних дыхательных путей (ринит, увеличенные аденоиды);
- снижением звукового восприятия могут закончиться такие серьёзные инфекционные заболевания как скарлатина или корь;
- травмы наружного уха, например, при засовывании в него зубочистки или любого другого острого предмета;
- приём ототоксичных лекарственных препаратов также может закончиться снижением уровня слухового восприятия;
- громкие звуки могут привести к акустической травме и спровоцировать в свою очередь тугоухость;
- быстрым снижением слуха может со временем завершиться прослушивание громкой музыки в наушниках.
Малыш, при ограниченном слухе, не всегда сам может понимать, что у него проблема, поэтому родителям необходимо быть очень внимательными и при появлении первых тревожных «звоночков» нужно сразу же провести обследование ребёнка у ЛОР-врача.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Как распознать тугоухость?
На родителях новорождённого лежит огромная ответственность. С первых дней жизни необходимо очень внимательно следить за реакцией малыша на громкие звуки, замечать, меняется ли его поведение во время речи мамы. Если у ребёнка наблюдается один из следующих признаков, необходимо проверить ребёнку слух:
- у малыша отсутствует реакция на громкие звуки;
- он не проявляет интереса к источнику звука, не поворачивается в его сторону;
- до года не пытается произносить звуки и слова;
- он не реагирует на собственное имя.
- Как правило, когда малышу две — три недели от роду, родители как раз и замечают проблемы со звуковосприятием, если таковые имеются.
- Обязательно нужно провести дополнительное обследование малыша, если его мама во время беременности перенесла инфекционные заболевания, будь то даже не острая форма отита или ринита, либо его ближайшие родственники страдали тяжёлой формой тугоухости.
- Родителей детей старшего возраста должен насторожить тот факт, что ребёнок не отзывается на собственное имя, когда его зовут обычной интонацией, постоянно переспрашивает, разговаривает громче, чем обычно.
- При развитии тугоухости ребёнок жалуется на звон и у шум в ушах, при просмотре телевизора постоянно увеличивает громкость.
- Чтобы снизить риск развития глухоты при появлении первых симптомов тугоухости, нужно обязательно проконсультироваться с ЛОР специалистом.
Диагностика тугоухости
Восстановлением слуха занимается врач — оториноларинголог. На первом приёме врач осмотрит ребёнка, уточнит у родителей, какие симптомы проявляются в повседневной жизни, не беспокоят ли аденоиды. Затем проводится обследование несколькими методами:
- аудиометрическое исследование — для определения остроты слуха;
- тимпанометрия — на аппарате тимпанометре, для исследования функций элементов среднего уха, а также подвижности барабанной перепонки;
- камертональное исследование — проводится с помощью специальных камертонов;
- исследование вызванными потенциалами — проводятся маленьким детям во время сна, при невозможности провести вышеуказанные исследования;
- оттоакустическая эмиссия — проводится стимуляция слухового нерва электрическими импульсами с целью проверки его реакции;
- при необходимости назначаются дополнительные рентгенологические исследования (КТ-височных костей, МРТ головного мозга, рентгенологическое исследование височных костей по Щюллеру, Майеру, Стенверсу).
Лечение тугоухости
Как и с любым другим заболеванием, справиться с тугоухостью на начальной стадии гораздо легче. Обычно лечение включает целый комплекс терапевтических мероприятий, выбор которых зависит от причины, приведшей к болезни.
При кондуктивной тугоухости, вызванной отосклерозом, для восстановления подвижности слуховых костей ЛОР — врач может назначить операцию.
Если в полости среднего уха скапливается секрет, в таком случае также может быть также показано хирургическое вмешательство — шунтирование барабанной перепонки.
Если у пациента есть дефект барабанной перепонки хирург так же предложит операцию — мирингопластику, направленную на восстановление её целостности.
- Если причиной снижения остроты слуха являются серные пробки, ЛОР проведёт необходимые процедуры по их удалению.
- Если тугоухость проявилась как осложнение инфекционного заболевания, например, отита, необходимо устранить само воспаление: врач назначит антибактериальную терапию в зависимости от возраста ребёнка, и неприятные симптомы исчезнут после полного выздоровления.
- Сенсоневральную тугоухость лечат преимущественно консервативными способами, включающими медикаментозную терапию, физиотерапевтические процедуры и рефлексотерапию.
Если проблема врождённая и прогноз по восстановлению не утешителен, ЛОР врач рекомендует слухопротезирование — использование специального слухового аппарата. Его можно применять при достижении младенца шестимесячного возраста.
В особо тяжёлых случаях сенсоневральной тугоухости детям до трёх лет применяют кохлеарные импланты.
Уважаемые родители! Пожалуйста, помните, что избежать полной потери слуха, можно лишь вовремя обратившись к ЛОР–врачу!
Меры по профилактике
Профилактические меры должны начинаться прежде всего с периода беременности. Будущей маме необходимо тщательно следить за своим здоровьем и избегать мест скопления людей в период эпидемий.
Если малыш заболел — ни в коем случае не занимайтесь самолечением! Прежде чем дать малышу какое-либо лекарство, проконсультируйтесь с врачом, поскольку некоторые препараты могут быть ототоксичны и спровоцировать тугоухость.
При появлении инфекционных заболеваний или воспалительных процессов, не затягивайте с лечением, поскольку проблема часто проявляется как осложнение не до конца вылеченных заболеваний, таких как отит.
Как мы видим, проблема тугоухости в детском возрасте влечёт за собой серьёзные последствия для жизни малыша. И помочь ребенку, безусловно, можно, если вовремя обратиться в надёжную ЛОР–клинику.
- В « ЛОР Клинике Доктора Зайцева» для лечения заболеваний мы используем авторские методики лечения и самое современное оборудование.
- Высокие результаты в увеличении остроты слуха показывают аппараты «Аудитон» и «Трансаир — 07», которые чрезкожно, транскраниально, проводят микротоковую электростимуляцию волосковых клеток слухового нерва, и тем самым стимулируют наш слух, занимают поистине почётное место в арсенале нашей ЛОР-клиники.
- Приём ведут высококвалифицированные профессионалы с большим практическим опытом работы.
- Пожалуйста, записывайтесь на приём и приходите!
- Мы вам обязательно поможем!
Потеря слуха у детей: причины, признаки, методы лечения. Профилактика тугоухости у детей
Слуховая способность имеет первостепенное значение для развития речевых и языковых навыков у ребенка. Раньше было очень трудно обнаружить потерю слуха у детей. Однако в современном мире распознать проблемы у детей можно уже на ранней стадии.
Насколько часто встречается потеря слуха у детей?
Потеря слуха у детей может быть вызвана разными причинами, 60% которых можно предотвратить. Согласно недавнему исследованию, проведенному Всемирной Организацией Здравоохранения, около 360 миллионов человек во всем мире имеют расстройства слуха, и 32 миллиона из них дети.
Эти цифры свидетельствуют о том, что более 5% всего населения земного шара страдает нарушениями слуха.
Потеря слуха и глухота — это одно и то же?
Потеря слуха или глухота — это когда человек не способен слышать звуки частично или полностью.
При потере слуха ребенок не способен слышать звуки ниже определенного децибела (25 децибел и более). У ребенка может быть легкая, умеренная или глубокая потеря слуха. Если он не способен понимать или слушать нормальные разговоры, то это может быть случай легкой или глубокой потери слуха.
Иногда более легкие случаи потери слуха могут трансформироваться в глубокие, когда человек не способен слышать обоими ушами и вынужден использовать язык жестов для общения.
Глухоту можно разделить на три категории:
1. Предварительно лингвальная глухота
Потеря слуха до того, как ребенок сможет говорить или понимать слова.
2. Постязычная глухота
Потеря способности слышать после того, как ребенок мог говорить и понимать слова.
3. Односторонняя или двусторонняя глухота
Если нарушение слуха происходит в одном ухе, то это называется односторонней глухотой, в обоих ушах — двусторонней глухотой.
Виды потери слуха у детей
Потерю слуха обычно разделяют на следующие категории:
- Расстройство слуховой обработки
Это состояние, при котором мозг не способен обрабатывать или преобразовывать речь или слова в осмысленные сообщения. Человеку с таким расстройством может быть трудно понять источник звука.
Это состояние, при котором нарушается способность организма проводить звуковые волны. Наиболее распространенный вид этой проблемы со слухом у детей — средний отит (воспаление среднего уха). Он влияет на качество слуха, а это означает, что ребенку может быть трудно слышать несколько частот.
- Нейросенсорная тугоухость
Этот тип потери слуха возникает в результате проблем во внутреннем ухе: когда повреждено внутреннее ухо или его нервы, и ребенку сложно слышать приглушенные звуки.
Это своего рода постоянная потеря слуха, которая может возникнуть в результате травмы головы, серьезного заболевания, генетических факторов или побочных эффектов лекарств.
Смешанная потеря слуха возникает при одновременном течении кондуктивной и нейросенсорной тугоухости. Зачастую это может произойти при повреждении среднего, а также внутреннего уха, или в результате хронической ушной инфекции.
Помимо вышеперечисленных категорий, потеря слуха также может быть классифицирована на высокочастотную и низкочастотную.
- Высокочастотная потеря слуха
Этот тип расстройства возникает тогда, когда ребенок испытывает трудности с восприятием звуков в диапазоне от 2000 до 8000 Герц, и может быть вызвано генетическими факторами, воздействием громких звуков, определенными заболеваниями, побочными эффектами лекарств и т.д.
- Низкочастотная потеря слуха
Когда возникает проблема в распознавании звуков ниже 2000 герц, говорят о низкочастотной потере слуха. В частности, она может возникнуть при нейросенсорной тугоухости.
Причины потери слуха у детей
Существует множество причин, по которым дети могут испытывать проблемы со слухом.
1. Причины врожденной потери слуха
- Врожденная потеря слуха — это потеря слуха, которая присутствует при рождении по генетическим или негенетическим причинам.
- Некоторые из негенетических причин:
- Потеря слуха, вызванная негенетическими факторами, встречается в 25% случаев, генетическими — доходит до 50%.
- Некоторые из генетических причин могут быть следующими:
- Аутосомно-рецессивная потеря слуха может возникнуть, когда ребенок получает рецессивный или аномальный ген от родителей. Составляет 70% всех случаев генетической потери слуха.
- Аутосомно-доминантная потеря слуха может возникнуть, когда дефектный или аномальный ген от одного из родителей с нарушением слуха может быть передан ребенку. Встречается в 15% случаев генетической потери слуха.
Однако иногда причину врожденной потери слуха бывает сложно установить.
2. Причины преходящей потери слуха
- Преходящая потеря слуха может быть вызвана инфекцией в среднем ухе или средним отитом.
- Средний отит является очень распространенным типом инфекции у маленьких детей из-за особенностей расположения евстахиевой трубы: короткий размер и горизонтальное положение могут привести к различным закупоркам и развитию инфекции.
- Этот тип потери слуха является временным и проходит сам по себе, но если рецидивирующая инфекция не лечится, она может повредить барабанную перепонку, кости и слуховые нервы.
3. Причины приобретенной потери слуха
Этот тип потери слуха не присутствует с самого рождения, а возникает после него.
Среди причин, которые могут привести к приобретенной потере слуха:
- такие заболевания, как коклюш, свинка, корь и менингит;
- перфорированный ушной барабан;
- травма головы;
- побочные эффекты некоторых лекарственных препаратов;
- ушные инфекции;
- воздействие громких звуков.
Симптомы потери слуха у ребенка
Общие признаки
- Если ребенок кажется невнимательным
- Если у ребенка есть речевая или речевая инвалидность
- Если ребенок испытывает трудности в обучении (не может слушать урок в классе)
- Если ребенок дает странные или неуместные ответы
- Если у ребенка есть привычка наклоняться к говорящему человеку
- Если ребенок говорит громко
- Если ребенок пытается читать по губам собеседника во время разговора
- Если ребенок испытывает боль в ухе или слышит необычные звуки
Признаки потери слуха у младенцев
- Если ребенок не выражает испуг от резких громких звуков
- Если малыш не реагирует на источник звука (после 6 месяцев)
- Если ребенок реагирует на некоторые звуки, но не на все звуки
- Если ребенок реагирует после того, как увидел вас, но не на ваш голос
- Если ребенок не способен лепетать отдельные слоги (к 1 году жизни)
Признаки потери слуха у детей
- Если речь ребенка не совсем понятна
- Если ребенок имеет задержку речи
- Если ребенок не может следовать инструкциям
- Если ребенок включает телевизор слишком громко
- Если ребенок часто просит повторить собеседника то, что он сказал
Диагностика детской тугоухости
Для диагностики потери слуха у младенцев и детей раннего возраста могут быть приняты следующие меры:
От рождения до 4 месяцев
- Ребенок должен реагировать на громкие звуки
- Ребенок должен реагировать на ваш голос (улыбаясь или воркуя)
- Ребенок должен просыпаться или вздрагивать от пронзительных звуков
От 4 до 9 месяцев
- Ребенок должен улыбаться или реагировать, когда с ним разговаривают
- Малыш должен поворачивать голову при различных звуках
- Ребенок должен повернуть голову к игрушкам, которые издают звук
- Ребенок должен отвечать взаимностью или понимать движения рук (например, «Пока», «Привет»)
От 9 до 15 месяцев
- Ребенок должен откликаться на свое имя
- Малыш должен повторять обычные слова
- Ребенок должен издавать журчащие звуки
- Малыш должен понимать общие слова
- Ребенок должен использовать голос, чтобы привлечь внимание родителей
От 15 до 24 месяцев
- Малыш должен уметь следовать простым инструкциям
- Малыш должен уметь говорить простые слова
- Малыш должен называть общие предметы
- Ребенок должен быть в состоянии указать на различные части тела, когда его об этом попросят
- Ребенок может указать на знакомые предметы, когда вы спросите
- Ребенок может слушать песни и стихи
Слуховой скрининг-тест можно проводить в следующих возрастах:
- Когда ребенок будет ходить в школу
- Когда ребенку исполняется 6, 8 или 10 лет
- Когда ребенок учится в средней школе
- Когда ребенок учится в старшей школе
Ниже приведены некоторые из тестов, которые могут быть рекомендованы для младенцев и детей, чтобы диагностировать потерю слуха:
- слуховая реакция ствола головного мозга;
- методика слуховых вызванных потенциалов;
- отоакустическая эмиссия;
- мышечный рефлекс среднего уха;
- тимпанометрия.
Лечение потери слуха у детей
Лечение потери слуха у детей зависит от тяжести симптомов заболевания. Исходя из степени тугоухости, врач может посоветовать один из следующих вариантов терапии.
Медикаменты
Если потеря слуха вызвана инфекцией в ухе, врач может назначить антибиотики для лечения инфекции, которая может быть причиной проблемы со слухом у ребенка.
Слуховые аппараты
Если ребенок страдает от нейросенсорной тугоухости, то врач может порекомендовать ему слуховые аппараты, так как лекарства или хирургическое вмешательство не смогут вылечить этот вид тугоухости.
Хирургия
Если ребенок испытывает потерю слуха из-за закупорки или воска в ухе, может быть назначено хирургическое вмешательство, чтобы вылечить этот вид временной потери слуха.
Кохлеарный имплантат
Если ребенок сталкивается с глухотой или глубокой потерей слуха, врач может рекомендовать имплантаты. Они используются для преобразования звуков в электронные импульсы, которые затем передаются через внутреннее ухо. Как решиться на операцию кохлеарной имплантации
Логопедия
Если потеря слуха повлияла на речь или речевые навыки ребенка, врач может рекомендовать логопедическую терапию после установки кохлеарных имплантатов или слухового аппарата.
Если у ребенка средний отит, врач может порекомендовать подождать до тех пор, пока заболевание на пройдет.
Профилактика потери слуха у детей
Приобретенной потери слуха можно избежать, следуя мерам предосторожности:
- Не подвергайте ребенка воздействию громких звуков в раннем возрасте. Это может повредить барабанные перепонки малыша.
- Не давайте ребенку наушники до 6-7 лет.
- Давайте ребенку беруши или защитные наушники всякий раз, как он будет подвергаться воздействию громких звуков (музыкальные концерты, живые матчи и т.д.).
- Не позволяйте ребенку играть с очень маленькими игрушками, которые могут случайно попасть в ухо.
- Не разрешайте ребенку смотреть телевизор или слушать музыку на большой громкости.
Почему ребёнок вас не слышит
Возможно, виновата евстахиева труба?
– Миша! – Что? – Собирайся в детский сад! – Что?
– Какой ты невнимательный!
Ребенок не невнимательный – он переспрашивает из-за того, что не различает звуки на высоких частотах. На тех самых, на которых мы с вами разговариваем.
Если эти самые частоты не слышны (конкретно от 1 000 Гц до 8 000 Гц), все слова становятся похожими одно на другое. Так что «невнимательный ребенок» слышит, что к нему обращаются. И даже очень хочет ответить. Он просто не понимает, что ему говорят.
Почему? Всему виной обычные детские сопли. Или аденоиды – это уж кому как повезет. Или не повезет.
Немного анатомии
Ухо устроено очень сложно. Есть наружное ухо – ушная раковина и слуховой проход, участие которых в восприятии звуков на самом деле минимальное.
Мы с вами без всякого слухового прохода можем слышать звуки прямо через кость (если обзаведемся специальными наушниками). А вот дальше всё становится сложнее.
Среднее ухо (то, которое начинается за барабанной перепонкой) улавливает звук. Барабанная перепонка под воздействием звука колеблется, как мембрана аналогового микрофона, и колебания барабанной перепонки передаются через систему слуховых косточек на внутреннее ухо. А уже оттуда, через слуховой нерв – прямо в мозг.
Фокус состоит именно в том, что барабанная перепонка должна колебаться свободно. И ей ничего не должно мешать. Если же амплитуда колебаний барабанной перепонки снижается, мы с вами перестаем слышать высокие частоты и перестаем различать слова
А для окружающих мы становимся невнимательными. Называется всё это – «кондуктивная тугоухость».
Механизм кондуктивной тугоухости завязан на евстахиеву трубу – это трубка, которая идет от среднего уха в носоглотку и открывается тотчас позади носа. Ее функция – уравнивать давление воздуха в полости среднего уха с атмосферным давлением. А еще через евстахиеву трубу оттекает слизь, которая образуется в полости среднего уха (она ведь выстлана слизистой оболочкой, правильно?).
Если евстахиеву трубу перекрыть, проблемы и начинаются.
Причины кондуктивной тугоухости
- насморк;
- аденоиды;
- средний отит;
- евстахиит;
- экссудативный отит;
- адгезивный отит.
Как всё происходит
Сначала – обычно на фоне затяжного насморка – перекрывается устье евстахиевой трубы. Это может произойти из-за отека слизистой оболочки носа, отека устья евстахиевой трубы, увеличения тубарной миндалины (она прикрывает вход в евстахиеву трубу от инфекций, идущих из носа, – и не всегда удачно) или увеличения аденоидов.
Наконец, самая обычная и частая причина перекрытия устья евстахиевой трубы – банальное скопление слизи в носоглотке.
Результат – сначала в полости среднего уха падает давление воздуха, и атмосферное давление вдавливает барабанную перепонку вовнутрь, резко снижая ее подвижность. Готово: мы с вами перестаем слышать звуки на высоких частотах. Формируется евстахиит.
От того, как долго сохраняется снижение подвижности барабанной перепонки, зависит дальнейшее развитие осложнений:
— экссудативный отит формируется из-за того, что нарушается отток слизи через евстахиеву трубу (она у нас с вами перекрыта, помните?), и эта слизь начинает скапливаться в полости среднего уха. Результат – барабанная перепонка, подвижность которой была и без того снижена, теряет подвижность вовсе; — адгезивный отит. Это когда слуховые косточки, находящиеся в полости среднего уха, постепенно слипаются. Здесь уже, даже если убрать жидкость из среднего уха и восстановить проходимость евстахиевой трубы, ничего не произойдет – без сложной слухоулучшающей операции на слуховых косточках уже не обойтись.
На что обращают внимание родители
Ребенок переспрашивает. Почему?
Перекрыта евстахиева труба, барабанная перепонка вдавлена атмосферным давлением внутрь (точно так же происходит в самолете при взлете и посадке), и за счет этого подвижность барабанной перепонки снижается. В результате ребенок слышит, что к нему обращаются, но не понимает, чего именно то него хотят, – и от этого переспрашивает.
Ребенок, когда его зовут, идет не в том направлении (например, родители его зовут на кухню, а ребенок идет в гостиную). Почему?
Потому что ребенок слышит родителей только одним ухом – и не может четко понять, откуда идет голос родителей.
Какие обследования проводят при тугоухости у детей
Аудиометрия. Этот метод широко используется у взрослых, а вот у детей его можно применять где-то начиная с шести лет (а еще лучше, если ребенок будет еще старше).
Почему? Да потому, что исследуемый пациент на каждый звук должен отвечать, слышит он его или нет. А дети стараются ответить так, как от них хотят того взрослые. И в итоге результаты получаются недостоверными.
Тимпанометрия. Это метод исследования подвижности барабанных перепонок и слуховых косточек. Прибор генерирует ультразвук, ультразвук отражается от барабанной перепонки – всё просто.
Если барабанная перепонка колеблется в пределах нормы, врачи говорят, что это кривая типа А. Если не колеблется совсем (так бывает при скоплении жидкости в среднем ухе за барабанной перепонкой) – это кривая типа В.
Если барабанная перепонка всё же отвечает на ультразвук, но как-то не так (например, сниженными колебаниями при перекрытии евстахиевой трубы), – врачи говорят о кривой типа С.
Тимпанометрия на сегодняшний день как раз и является основным методом диагностики кондуктивной тугоухости у детей при аденоидах, евстахиите или экссудативном отите.
Микроотоскопия.
Здесь всё просто – врач производит осмотр барабанной перепонки при помощи цифрового отоскопа (увеличение 50Х) или операционного микроскопа (увеличение 30Х) и видит и жидкость за барабанной перепонкой, и то, насколько она втянута, и даже рубцы на барабанной перепонке от ранее перенесенных отитов – всё, что мешает нормальной подвижности барабанной перепонки, и всё, что мешает ребенку нормально слышать. На сегодня всё больше врачей называют микроотоскопию «золотым стандартом диагностики».
Эндоскопия носоглотки. Этот метод ничего не скажет, конечно, о состоянии среднего уха, зато он покажет, в каком виде сейчас находится устье евстахиевой трубы – а значит, скажет всё или почти всё о причинах снижения слуха у ребенка.
Устье евстахиевой трубы может быть закрыто из-за стекания слизи, отека тубарной миндалины, увеличения аденоидов и даже из-за рубцов, которые образовались вследствие какого-то давнего воспаления. Все эти причины требуют совершенно разного лечения.
И отличить их друг от друга можно только при эндоскопии.
Важно! Врачи, которые осматривают ребенка каким-то иным способом (а еще делают рентген носоглотки или просто проводят беглый осмотр), лишь догадываются о причинах тугоухости, но не видят их
Как лечат кондуктивную тугоухость у детей
Первое, что необходимо сделать врачам при кондуктивной тугоухости, – это подавить воспаление следствием которого оказалось перекрытие евстахиевой трубы.
К таким мерам могут относиться:
— лечение воспаления, которое привело к отеку устья евстахиевой трубы (спреи в нос с мометазоном или флутиказона фуоратом в течение длительного времени), ингаляции с интерфероном, ингаляции с препаратом с действующим веществом тиамфеникола глицинат ацетилцистеинат, промывания носа методом перемещения («кукушка»), физиотерапия (КУФ в нос и горло), лазерная терапия; — удаление аденоидов.
Однако, даже после удачного лечения воспаления, евстахиева труба может не начать функционировать в достаточной мере, а ребенок всё еще недостаточно хорошо слышит
Для восстановления функции евстахиевой трубы лечебные мероприятия могут быть следующими:
— продувание евстахиевой трубы – или в поликлинике по методу Политцера («пароход»), или дома, при помощи прибора Otovent balloon или аналогичного; — физиотерапия (лазерная терапия).
Для того чтобы удалить жидкость из полости среднего уха при экссудативном отите, лор-врач может предложить следующее:
— пневмомассаж барабанной перепонки (его можно выполнять или в поликлинике или дома при помощи аппарата EarDoc; — физиотерапия (лазерная терапия или электрофорез); — шунтирование барабанной перепонки (это уже хирургическая операция – врачи вставляют в барабанную перепонку специальную трубочку – шунт, – через которую жидкость из полости среднего уха вытекает наружу.
Наконец, если устье евстахиевой трубы было перекрыто за счет рубцов, применяется специальная операция – баллонная дилатация устья евстахиевой трубы.
– Миша! – Что? – Собирайся в детский сад!
– Я уже собрался!
Поздравляем! Ваш ребенок вас слышит.
Иван Лесков специально для Apteka.RU







Оставить комментарий