
Показатели липидного обмена, одним из которых является холестерин, играют большую роль в оценке сердечно-сосудистого риска. Под ним понимают вероятность возникновения у человека инфаркта или инсульта и смерти от них в ближайшие 10 лет. Какой должна быть норма холестерина в крови и что предпринять, если он повышен?
Статья проверена врачом Виктория Дружикина
Невролог, Терапевт
По химическому строению холестерин относится к классу липофильных спиртов. Он жизненно необходим организму, так как является составной частью мембран клеток и участвует в синтезе:
- гормонов – тестостерона, кортизола, альдостерона, эстрогенов, прогестерона;
- витамина Д3;
- желчных кислот.
Около 80% холестерина производится различными органами человека (в основном, печенью), 20% попадает в организм с пищей.
Это вещество не растворяется в воде, поэтому не может само перемещаться с током крови. Для этого оно связывается со специальными белками – аполипопротеинами. Получившиеся комплексы называются липопротеинами.
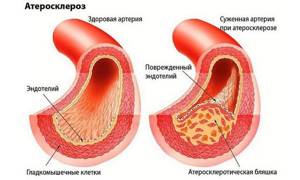
Одни из них имеют высокую плотнотсть (ЛПВП), другие – низкую (ЛПНП). Первые выводят из организма излишки жира, вторые – оседают на сосудистых стенках, участвуя в формировании атеросклеротических бляшек.
Образоване атеросклеротических бляшек
Поэтому, когда речь идет о «хороших» липидах, имеются в виду ЛПВП, о «плохих» – ЛПНП. Общий холестерин – совокупность всех липопротеинов.
Исследование липидного обмена проводят для того, чтобы оценить риск развития у человека атеросклероза и сердечно-сосудистых осложнений.
Несмотря на то, что у мужчин и женщин норма холестерина в крови (таблица по возрасту приведена ниже) различна, в медицине есть регламентированные показетели.
Глобальная сеть в изобилии предоставляет информацию о нормах холестерина. Зачастую выдаются цифры, абсолютно не соответствующие реальным, используемыми врачами. Существуют официальные приказы, постановления, руководства, где указаны четкие границы минимума и максимума показателя.
Невролог, Терапевт
Врачи в своей практике ориентируются на цифры, рекомендованные Всемирной организацией здравоохранения. Они выглядят так:
| Значение | Холестерин общий (показатель, ммоль/л) | ЛПНП (показатель, ммоль/л) | ЛПВП (показатель, ммоль/л) | Триглицериды (показатель, ммоль/л) |
| нормальный | до 5,0; | до 3,0 | не более 1,0 | менее 1,7 |
| повышенный | 5,0-6,1 | 3,0-3,5 | 1,0-1,3 для мужчин, 1,3-1,5 для женщин; | 1,8-2,0 |
| высокий | больше 6,2 | 3,5-3,9 | меньше 1,0 для мужчин, 1,3 для женщин. | 2,1-2,4 |
| очень высокий | от 6,5 | выше 4,0 | меньше 0,7 для мужчин, 0,9 для женщин. | 2,4 и выше |
В своей работе доктор ориентируется на нужный ему диапазон значений, учитывая сопутствующие заболевания. Если у человека сахарный диабет, то неважно какого он возраста – его холестерин должен быть не более 5,0 ммоль/л. Превышение этой цифры ухудшает прогноз.
В таблице представлена норма холестерина в крови у женщин разного возраста.
| Возраст, лет | Холестерин общий ммоль/л | ЛПНП ммоль/л | ЛПВП ммоль/л |
| 20-25 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 25-30 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 30-35 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 35-40 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 41-45 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 46-50 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 51-55 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 56-60 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 61-65 | 3,0-5,0 | менее 3,0 | более 1,2 |
| 66-70 | 3,0-5,0 | менее 3,0 | более 1,2 |
| Старше 70 | 3,0-5,0 | менее 3,0 | более 1,2 |
Возраст 40 лет является той границей, после которой велика вероятность возникновения болезней сосудов и сердца, связанных с атеросклерозом.
Как видно из таблицы, у женщин после 50 лет уровень нормального холестерина и ЛПНП крови повышен довольно значительно. Это связано с гормональной перестройкой ( лечением которой занимаются врачи эндокринологи), происходящей во время менопаузы. Метаболические процессы в этом возрасте замедляются, и организму требуется больше энергии на переработку липидов.
С наступлением менопаузы у женщины меняется гормональный фон – снижается естественная защита организма от многих факторов, в т.ч. – возрастает риск сердечно-сосудистых патологий. Поэтому после 50-ти лет особенно важно следить за уровнем холестерина и его фракций (ЛПНП, ЛПВП, ТГ). Сдавать кровь необходимо ежегодно в рамках бесплатного диспансерного наблюдения.
При выявлении отклонений частоту обследований и тактику ведения пациентки определяет врач. Средней нормой холестерина для здорового человека после 50-ти лет является 3,0 — 5,5 ммоль/л. При наличии сопутствующей патологии (ИБС, артериальная гипертония,сахарный диабет) показатель должен быть не выше 5,0.
Для людей, перенесших ишемический инсульт, – не более 4,5 ммоль/л.
Ниже указана норма холестерина в крови у мужчин в зависимости от возраста.
| Возраст, лет | Холестерин общий | ЛПНП | ЛПВП |
| 20-25 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 25-30 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 30-35 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 35-40 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 41-45 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 46-50 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 51-55 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 56-60 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 61-65 | 3,0-5,0 | менее 3,0 | более 1,0 |
| 66-70 | 3,0-5,0 | менее 3,0 | более 1,0 |
| Старше 70 | 3,0-5,0 | менее 3,0 | более 1,0 |
Если внимательно посмотреть на показатели холестерина в таблице, то можно заметить, что его норма в крови у мужчин после 60 лет снижается. Это связано с замедлением метаболизма, регрессом всех функций организма.
У мужчин риск атеросклероза и состояний, опасных для жизни (инсульта, инфаркта), изначально является более высоким. Их сердце и сосуды не защищены действием половых гормонов.
Кроме того, представители сильного пола чаще по сравнению с женщинами подвержены вредным привычкам.
| Возраст, лет | Холестерин общий ммоль/л | ЛПНП ммоль/л | ЛПВП ммоль/л |
| 0-5 | 2,9-5,2 | 1,8-3,7 | 0,9-1,9 |
| 5-10 | 2,8-5,1 | 1,7-,3,5 | 1,0-2,3 |
| 10-18 | 3,0-5,1 | 1,5-3,2 | 1,6-2,5 |
У женщин и мужчин после 40 лет превышение нормы холестерина в крови может быть связано с генетическими дефектами обмена липидов, но чаще причина остается неизвестна. К факторам, способствующим повышению уровня холестерина в крови относятся:
- болезни печени, желчного пузыря;
- курение;
- опухоли поджелудочной, предстательной железы;
- подагра;
- хроническая почечная недостаточность (о причнах и лечении болезни почек у женщин описано тут);
- эндокринная патология (недостаточная выработка соматотропного гормона, сахарный диабет, гипотиреоз).
У женщин причиной повышенного по сравнению с нормой холестерина крови может стать беременность. Это нужно знать тем, кто планирует забеременеть после 40 лет.
Пониженные значения липидов наблюдаются при:
- голодании, истощении;
- обширных ожогах;
- тяжелых инфекциях (лечит врач инфекционист);
- сепсисе;
- злокачественных опухолях печени (диагностирует и лечит онколог);
- некоторых видах анемий;
- хронических болезнях легких ( как лечить хрониеские бронхиты читайте в этой статье);
- ревматоидном артрите;
- гипертиреозе.
Низкий уровень липидов в крови также бывает у тех, кто увлекается вегетарианством или принимает такие лекарственные препараты, как неомицин, тироксин, кетоконазол, интерферон, эстрогены.
Доказано, что гиперхолестеринемия чаще появляется у людей, которые:
- употребляют в пищу большое количество животных жиров;
- мало двигаются;
- имеют избыточный вес;
- злоупотребляют спиртным;
- курят;
- длительно принимают некоторые лекарственные препараты (андрогены, диуретики, глюкокортикоиды, циклоспорин, амиодарон, леводопу).
У мужчин после 40 и женщин после 50 лет проводят скрининговое исследование на холестерин крови (норма указана в таблицах выше). Он является одним из факторов, который учитывают при расчете абсолютного сердечно-сосудистого риска.
Совет врача
Питание при сниженном холестерине. Каши можно кушать любые. При плохой переносимости молочного белка готовить их можно на воде, но лучше на молоке пополам с водой. Холестерина в молоке, особенно магазинном, мало, а белок организму нужен. В готовую кашу можно добавить 1/2 чайной ложки натурального сливочного масла без содержания растительных жиров.
Так можно кушать 2-3 раза в неделю. В остальные дни кашу нужно приправлять растительным маслом. На сегодняшний день самым полезном в вопросе холестерина считается оливковое. Также можно использовать обычное подсолнечное, облепиховое, рыжиковое. Рапсовое использовать не стоит. Салаты также нужно приправлять маслом или 10% сметаной вместо майонеза.
Высокий и очень высокий абсолютный риск означает, что в ближайшие годы человек может пострадать от тяжелых и даже смертельных нарушений со стороны сердца и сосудов.
Гиперхолестеринемия особенно опасна для людей, страдающих:
- ишемической болезнью сердца (терапию проводит и консультирует кардиолог);
- атеросклерозом нижних конечностей;
- ожирением;
- людей склонных к тромбообразованию;
- хроническими болезнями почек;
- гипертонией;
- хроническими болезнями почек;
- гипертонией;
- сахарным диабетом (лечит эндокринолог);
- коллагенозами (например, ревматоидный артрит).
Эти состояния требуют частого контроля липидов и медикаментозной коррекции при их повышении.
Даже у лиц молодого возраста, начиная с 18 лет, при проф. осмотрах, диспансеризации берут кровь на общий холестерин. Если он повышен, врач дает рекомендации по изменению образа жизни. Их соблюдение может отсрочить возникновение атеросклероза сосудов и связанных с ним осложнений.
Для этого, прежде всего, нужно изменить свой рацион питания. Из него следует исключить:
- жирное мясо, колбасу, копчености, сало, субпродукты;
- майонез, жирные соусы;
- жирные молочные продукты (сливки, сыры, сметана);
- кондитерские, мучные изделия;
- газированные напитки;
- консервированные продукты, полуфабрикаты;
- алкоголь;
- маргарин.
В ежедневном меню лучше отдавать предпочтение:
- овощным салатам с добавлением растительного масла;
- морской рыбе;
- постному мясу;
- свежим овощам, фруктам;
- кашам на воде;
- овощным супам или супам, приготовленным на нежирном бульоне;
- нежирным кисломолочным продуктам;
- минеральной воде, несладким ягодным морсам, свежевыжатым сокам;
- хлебу цельнозерновому, ржаному или с отрубями.
Меняем рацион питания: Ваше здоровье в Ваших руках
Низкая физическая активность негативно сказывается на уровне «плохих» липидов. Поэтому молодые люди должны заниматься спортом, пожилые и больные – ходить пешком в умеренном темпе, подниматься по лестнице на свой этаж.
У женщин после 50 лет, получающих гормонозаместительную терапию в связи с климактерическим синдромом, холестерин повышается по сравнению с нормой. До начала приема гормональных препаратов им следует посетить терапевта или кардиолога.
Люди, у которых имеются заболевания, опасные в плане абсолютного сердечно-сосудистого риска, должны постоянно принимать гиполипидемические средства. К ним относятся фибраты, статины и др.
Они стабилизируют атеросклеротические бляшки, то есть не дают им разрушаться. Разрушение бляшки влечет за собой некроз сосуда или ее отрыв и поступление в сосудистое русло в виде тромба.
Тромбоз и некроз сосудов сердца приводят к инфаркту миокарда, мозговых сосудов – к инсульту.
На настоящий день для снижения холестерина используются следующие группы препаратов:
| Группа | Действие | Международное название | Торговое название |
| Статины | Снижают ЛПНП и триглицериды | «Симвастатин»; «Аторвастатин»; «Розувастатин»; «Флувастатин»; «Ловастатин»; «Правастатин» |
«Симвастол», «Вазилип»; «Аторис», «Липримар»; «Роксера»; «Мертенил»; «Лескол»; «Мевакор»; «Липостат»; |
| Смолы, связывающие желчные кислоты | Уменьшают ЛПНП | «Холестирамин»; «Колестипол»; «Колесевелам» |
«Квестран»; «Колестид»; «ВелХол» |
| Ингибиторы абсорбции холестерина | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемибе» | «Зетия» |
| Фибраты | Снижают триглицериды, повышают ЛПВП | «Фенофибрат»; «Гемфиброзил» |
«Лофибра»,«Трикор»; «Допид» |
| Комбинированные (статин+ ингибитор абсорбции холестерина) | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемибе+«Симвастатин» | «Виторин» |
Препараты 1-й линии – статины. Самый старый представитель – «Симвастатин». Его применение оправдано, когда нужно немного понизить уровень холестерина плюс у него невысокая стоимость, он не дает создавать новые отложения холестерину, но и не уменьшает старые. Для уменьшения бляшек требуется доза, которая токсична для печени.
Наиболее эффективными и безопасными считаются «Розувастатин» и «Аторвастатин». Они проверены практикой миллионов врачей и сотнями клинических исследований, доказано уменьшают объем атеросклеротических бляшек.
Из новых препаратов можно отметить «Ловастатин» и «Правастатин», они тоже эффективно борются с проблемой, но не имеют большой доказательной базы и многих лет опыта использования.
Прием статинов требует обязательного контроля со стороны работы печени. Для этого ежемесячно или 1 раз в 2 месяца сдается кровь на печеночные фракции (АЛТ, АСТ). Параллельно контролируется уровень холестерина и липидный спектр.
Узнайте о норме холестерина в крови из видео:
О чем расскажет общий анализ крови
Общий клинический анализ венозной крови (ОАК) отражает общее состояние всей системы кроветворения. Количественное и качественное исследование картины крови позволяет в общем оценить основные функции крови, наличие и активность патологического процесса в организме.
Включает в себя определение:
- концентрации гемоглобина;
- величины гематокрита;
- концентрации эритроцитов, тромбоцитов, лейкоцитов;
- лейкоцитарной формулы (абсолютного количества каждого вида лейкоцитов и их процентного соотношения к общему количеству лейкоцитов);
- скорости оседания эритроцитов;
- расчет эритроцитарных и тромбоцитарных индексов.
В медицинский лаборатории ДІЛА исследование «Общий развернутый анализ крови (автоматический геманализатор 33 показателя)» проводится на геманализаторе Advia 2120i/SIEMENS. В результате определяются основные показатели крови и подсчет лейкоцитарной формулы.
В случае, если аппарат сообщает об отклонении от референтных значений показателей клеток крови (их количества, морфологических изменений или нарушения соотношения клеток крови в лейкоцитарной формуле), а также при определении атипичных клеток крови, происходит ручной просмотр врачом-лаборантом лаборатории препарата крови для подтверждения отклонений.
Также вручную, в обязательном порядке, пересматривается препарат крови новорожденных детей до 30 дней.
Важно! Основным материалом для проведения исследования является венозная кровь. Допускается забор капиллярной крови у детей в возрасте до трех лет.
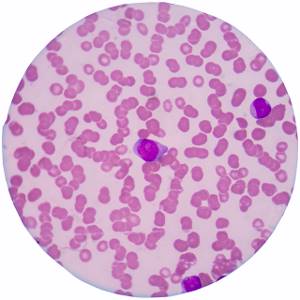
Вид нормального препарата крови под микроскопом
Лейкоциты (белые кровяные тельца) — клетки крови, которые образуются в костном мозге. Основная их функция — бороться с инфекцией и повреждением тканей организма. Выделяют пять основных типов лейкоцитов, которые отличаются по внешнему виду и выполняемой функции:
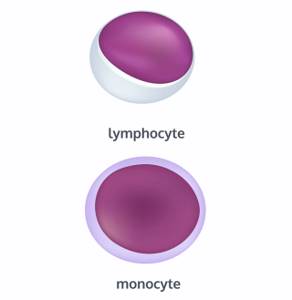
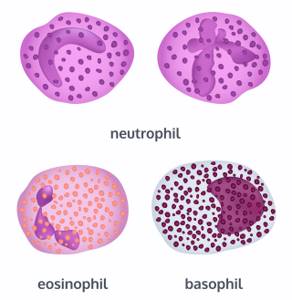
- входят в группу гранулоцитов за счет наличия цветных гранул: эозинофилы, базофилы, нейтрофилы;
- входят в группу агранулоцитов, которые не содержат цветных гранул: лимфоциты и моноциты.
| Гранулоциты | Агранулоциты |
Они присутствуют в крови в относительно стабильных количествах и пропорциях, и, хотя их численность может колебаться даже в течение дня и зависит, в том числе и от внешних факторов, в норме, обычно, остаются в пределах референтных значений.
Лейкоциты образуются из стволовых клеток костного мозга и в процессе созревания проходят ряд промежуточных стадий, в ходе которых и тело клетки, и ее ядро уменьшаются. В кровоток же попадают лишь «зрелые», «взрослые», лейкоциты.
Время жизни лейкоцитов достаточно короткое, поэтому происходит их постоянное обновление. Продукция лейкоцитов в костном мозге увеличивается в ответ на любое повреждение тканей, это часть нормального воспалительного ответа.
Цель воспалительного ответа — отграничение повреждения, удаления фактора, что его вызывал, и восстановление ткани.
| Эритроциты (или красные кровяные тельца) — клетки крови, которые не содержат ядер, главная функция — транспорт кислорода из легких к тканям и перенос углекислого газа СО2 из тканей в легкие. Этот процесс осуществляется с помощью гемоглобина, который содержится в эритроцитах. Форма в виде двояковогнутого диска представляет оптимальное соотношение размера эритроцита к его поверхности для обмена газами и обеспечивает ему способность деформироваться при прохождении через капилляры. Период жизни имеют от 90 до 120 дней, затем разрушаются в печени и селезенке. | Эритроциты |
Гемоглобин — белок, главная функция которого заключается в транспорте кислорода О2 от легких к тканям и выведение углекислого газа СО2 из организма, а также регуляции кислотно-основного состояния крови. Благодаря гемоглобину эритроцит и кровь в целом — имеют красный цвет.
Гематокрит — отношение объема форменных элементов крови (эритроциты, лейкоциты, тромбоциты) к объему крови.
| Схематическое изображение тромбоцита | Тромбоциты — безъядерные клетки крови диаметром 2-4 мкм, имеют неправильную округлую форму и образуются в костном мозге. Основная функция тромбоцитов — участие в свертывании крови — защитной реакции организма на повреждение и предотвращение потери крови. При повреждении стенки сосуда пластинки быстро агрегируют (склеиваются между собой), прилипают к создаваемым нитям фибрина, в результате чего формируется тромб, который закрывает рану. |
Тромбокрит — отношение объема тромбоцитов в соотношении к общему объему крови.
Расчетные показатели, которые показывают полную картину красной крови и отражают ее свертывающую способность:
- Средний объем эритроцитов
- Среднее содержание гемоглобина в одном эритроците
- Средняя концентрация гемоглобина в эритроцитах
- Ширина распределения эритроцитов по объему
- Средний объем тромбоцитов
- Ширина распределения тромбоцитов по объему
Лейкоцитарная формула — абсолютное количество каждого вида лейкоцитов и их процентное соотношение к общему количеству лейкоцитов:
- Общие нейтрофилы (сумма сегментоядерных и палочкоядерных нейтрофильных гранулоцитов) — один из видов лейкоцитов с гранулами внутри цитоплазмы. Нейтрофилы участвуют в защитных реакциях организма человека при бактериальных или инфекционных болезнях с помощью собственных ферментов.
- Сегментоядерные гранулоциты — «зрелые» нейтрофилы, содержат сегментированное ядро.
- Палочкоядерные гранулоциты — «молодая» форма нейтрофилов, содержащая одно ядро.
- Лимфоциты — главные клеточные элементы иммунной системы, которые образуются в костном мозге и активно функционируют в лимфоидной ткани. Главная функция лимфоцитов — распознавание чужеродного антигена и участие в адекватном иммунологическом ответе организма.
- Моноциты — большие одноядерные лейкоциты, относящиеся к агранулоцитам. Моноциты — самые крупные клетки крови. Попадая в ткани, они превращаются в макрофаги. Макрофаги — большие клетки, активно разрушающие бактерии. По сравнению с нейтрофилами, моноциты более активны в отношении вирусов, чем бактерий, и не разрушаются во время реакции с чужеродным антигеном, поэтому в очагах воспаления вызванного вирусами гной не формируется. Также моноциты накапливаются в очагах хронического воспаления.
- Эозинофилы — тип лейкоцитов, которые получили свое название из-за того, что окрашиваются кислым красителем – эозином. Как и нейтрофилы, способны к фагоцитозу, являются микрофагами, а значит способны, в отличие от макрофагов, поглощать лишь относительно мелкие инородные частицы или клетки. Эозинофилы, благодаря наличию гистаминазы, обладают способностью поглощать и расщеплять гистамин, а также ряд других медиаторов аллергии и воспаления. Они также обладают способностью при необходимости высвобождать эти вещества, подобно базофилам. То есть, эозинофилы способны играть как проаллергическую, так и защитную, антиаллергическую роль. Содержание эозинофилов в крови увеличивается при аллергических состояниях.
- Базофилы (тучные клетки) — клетки крови, содержащие в своей цитоплазме грубые лилово-синие гранулы, окрашивающиеся основными красителями, за что и получили свое название. Основной компонент гранул базофилов — гистамин. Продолжительность жизни — 8-12 суток, период циркуляции в периферической крови, как и у всех гранулоцитов, непродолжительный — несколько часов. Главная функция базофилов — участие в реакциях гиперчувствительности немедленного типа. Они также участвуют в реакциях гиперчувствительности замедленного типа, в воспалительных и аллергических реакциях, в регуляции проницаемости сосудистой стенки.
- Метамиелоциты и миелоциты — клетки-предшественники клеток крови. Как правило, находятся в костном мозге, а в периферической крови определяются лишь при наличии воспаления или как свидетельство лейкоза.
- Вироциты — это своеобразные лимфоциты, имеющие некоторые морфологические черты моноцитов. Они имеют одно ядро. Наличие атипичных мононуклеаров (вироцитов) — наиболее характерный признак инфекционного мононуклеоза, хотя они могут появляться и при других вирусных заболеваниях.
Скорость оседания эритроцитов по методу Westergren (СОЭ) — неспецифический лабораторный показатель, отражающий соотношение фракций белков плазмы; изменение СОЭ может служить косвенным признаком текущего воспалительного или иного патологического процесса, например, анемии или опухолевого процесса. Проба основывается на способности эритроцитов в лишенной возможности свертывания крови оседать под действием гравитации.
- Но подчеркиваю, что данный показатель является крайне неспецифическим и зависит от многих факторов, влияющих на процесс оседания эритроцитов, следовательно, использовать его можно только в совокупности с другими показателями крови и другими исследованиями.
- Общий клинический анализ крови — рутинное лабораторное исследование, которое используется в качестве базового, и обычно является достаточно информативным при наличии видимой или скрытой клинической симптоматики (в случае обострения), показатели которого часто возвращаются к норме при стабилизации состояния.
- Также общий анализ крови может использоваться и в качестве скринингового исследования, когда является маркерным и позволяет дифференцировать пациентов за критерием больной/здоровый при диспансерном или других периодических обследованиях.
- Общий развернутый анализ крови (ОАК) позволяет выявить такие проблемы со здоровьем по трем основным клиническим направлениям:
Пониженный уровень гемоглобина (менее 130 г/л у мужчин и 120 г/л у женщин, у беременных — до 110 г/л) может свидетельствовать об анемическом синдроме, который чаще всего возникает на фоне кровопотери различной степени тяжести. В этом случае врач ставит синдромальный диагноз — анемический синдром. У этого синдрома может быть много причин, а именно:
- недостаточное усвоение железа;
- дефицит витамина В12;
- недостаток фолиевой кислоты при различных заболеваниях желудочно-кишечного тракта;
- прием некоторых лекарственных препаратов, подавляющих усвоение железа;
- беременность/лактация;
- на фоне тяжелых инфекционных заболеваний;
- может возникнуть на фоне тяжелой физической работы в сочетании с усиленным потоотделением.
На что же нужно обратить внимание, чтоб заподозрить анемию любого происхождения:
- бледность кожных покровов и видимых слизистых оболочек,
- слабость;
- повышенная утомляемость;
- раздражительность;
- шум или звон в ушах;
- головокружение;
- одышка;
- возникновение усиленного сердцебиения даже при незначительной физической нагрузке;
- аллопеция (выпадение волос);
- изменение формы (ложкоподобие) или исчерченности ногтевых пластинок;
- возникновение заед в углах рта;
- воспаление языка — глоссита (в виде появления налета, ощущение жжения в языке, потеря или изменение вкусовой чувствительности);
- извращение вкуса (хлороз) и запаха;
- иногда — диуретические изменения.
Для подтверждения и дифференциальной диагностики анемий, при наличии анемического синдрома в общем анализе крови, советую пройти Программу 175 «Определи причину анемии», и обратиться к вашему семейному врачу для оценки, диагностики и дальнейшего лечения.
Как правило, воспалительный процесс в организме сочетается с наличием повышенной температуры тела — лихорадки, сложного биологического процесса организма, который заключается в повышении температуры тела выше 380С.
Как отличить бактериальную инфекцию от вирусной по общему развернутому анализу крови:
- В случае наличия бактериальной инфекции, как правило, наблюдается повышение количества лейкоцитов в крови преимущественно за счет увеличения количества нейтрофилов (нейтрофилёз). Наблюдается так называемый сдвиг лейкоцитарной формулы влево — увеличение количества и пропорции палочкоядерных нейтрофилов, могут появиться молодые формы, такие как метамиелоциты (юные) и миелоциты. Как следствие — возможно относительное (в процентном соотношении, а не количественном) снижение содержания лимфоцитов — относительная лимфопения. Также показатель СОЭ (скорость оседания эритроцитов) — обычно значительно повышен. Для подтверждения бактериальной инфекции рекомендую пройти исследование на С-реактивный белок (СРБ) — количественный.
- В случае наличия вирусной инфекции, количество лейкоцитов в крови, как правило, остается в пределах референтных значений (возможно даже снижение их количества — лейкопения, либо умеренное увеличение — умеренный лейкоцитоз). Изменения в лейкоцитарной формуле происходят за счет увеличения содержания лимфоцитов (лимфоцитоз) и/или моноцитов (моноцитоз), соответственно наблюдается относительное снижение количества нейтрофилов. СОЭ может незначительно повышаться, хотя при сильном вирусной нагрузке СОЭ может иметь достаточно высокие показатели.
Важно! Даже при наличии отклонений, подтверждающих воспалительные изменения в крови, не начинайте прием антибиотиков без назначения врача, это может привести к резистентности возбудителя к антибиотикам и возможным осложнениям течения инфекции.
Появление «молодых» («юных»), «бластных» форм, недифференцированных клеток, а также уменьшение абсолютного количества лейкоцитов, эритроцитов и тромбоцитов. Такие изменения требуют скорейшего обращения к вашему семейному врачу с возможным направлением к врачу-гематологу для определения причин, дальнейшей диагностики и лечения.
- При скрининговом обследовании с профилактической целью, лично я советую проходить не реже одного раза в год, а лучше — два раза в год и при каждом диспансерном обследовании.
- Перед каждым визитом к вашему семейному врачу и плановой госпитализацией.
- По рекомендации врача – чаще, для контроля медикаментозной и/или другой терапии.
- Для спортсменов и женщин, имеющих обильные месячные, рекомендуется проходить исследование «Общий развернутый анализ крови (автоматический геманализатор 33 показателя)» чаще — ежеквартально.
Общий анализ крови – ОАК. Нормы и расшифровка показателей общего анализа крови
- Автор
- Ведущий врач
- Терапевт
Дарим 1000р на все услуги за визит в июне Подробнее Все акции
Общий анализ крови (другое его название – клинический анализ крови) – это базовое исследование, назначаемое врачами самых различных специальностей при обращении пациента. Если у вас есть жалобы на плохое самочувствие, то врач, скорее всего, назначит вам общий анализ крови (сокращенно ОАК). Результаты анализа позволят ему получить общее представление о состоянии вашего здоровья и определиться, в каком направлении нужно двигаться дальше, например, какие исследования еще нужны для постановки диагноза.
Для чего нужен общий анализ крови. Почему этот анализ так важен?
Кровь – это особая ткань, которая является транспортом для различных веществ между другими тканями, органами и системами, обеспечивая при этом единство и постоянство внутренней среды организма. Таким образом, большинство процессов, затрагивающих состояние разных тканей и органов, так или иначе, отражаются на состоянии крови.
Кровь состоит из плазмы (жидкая часть крови) и форменных элементов – лейкоцитов, тромбоцитов, эритроцитов. Каждый вид форменных элементов имеет свои функции: лейкоциты отвечают за иммунную защиту, тромбоциты – за свертывание крови, эритроциты обеспечивают транспорт кислорода и углекислого газа.
У здорового человека состав крови довольно постоянен, а при заболевании он меняется. Поэтому с помощью анализа крови можно установить, что заболевание имеет место.
Иногда общий анализ крови позволяет обнаружить болезнь на ранней стадии, когда основные симптомы заболевания еще не проявлены. Именно поэтому ОАК проводится при любом профилактическом обследовании.
При наличии симптомов клинический анализ помогает разобраться в природе заболевания, определить интенсивность протекания воспалительного процесса.
Клинический анализ используется для диагностики различных воспалительных заболеваний, аллергических состояний, заболеваний крови. Повторный общий анализ крови даст врачу возможность судить об эффективности назначенного лечения, оценить тенденцию к выздоровлению и при необходимости скорректировать курс лечения.
Показатели клинического анализа крови
Общий анализ крови обязательно содержит следующие показатели:
При необходимости врач может назначить расширенный клинический анализ крови. В этом случае он специально укажет, какие показатели надо дополнительно включить в анализ.
Расшифровка показателей общего анализа крови
Гемоглобин
Гемоглобин – это белок, составляющая часть эритроцита. Гемоглобин связывается с молекулами кислорода и углекислого газа, что позволяет доставлять кислород из легких в ткани по всему организму, а углекислый газ – обратно в легкие. В своем составе гемоглобин содержит железо. Именно он придает красный цвет эритроцитам (красным кровяным тельцам), а уже те – крови.
Насыщенность крови гемоглобином – крайне важный показатель. Если он падает, ткани организма получают меньше кислорода, а кислород необходим для жизнедеятельности каждой клетки.
Норма гемоглобина для мужчин составляет 130-160 г/л, у женщин – 120-140 г/л. У детей зависимости от пола нет, однако у только что родившегося ребенка количество эритроцитов (и соответственно, уровень гемоглобина) значительно превышает «взрослую» норму. И первые 2-3 недели этот показатель постепенно снижается, что надо иметь в виду при оценке результатов общего анализа крови.
При значениях показателя гемоглобина ниже нормы диагностируется анемия. Также, низкий уровень гемоглобина может говорить о гипергидрации организма (повышенном потреблении жидкости). Гемоглобин выше нормы, соответственно, может наблюдаться при обезвоживании (сгущении крови).
Обезвоживание может быть физиологическим (например, вследствие повышенных физических нагрузок), а может – патологическим.
Повышенный уровень гемоглобина является типичным признаком эритремии – нарушения кровообразования, при котором продуцируется повышенное количество эритроцитов.
Эритроциты
Эритроциты – это красные кровяные тельца. Их значительно больше, чем всех других форменных элементов вместе взятых. Именно поэтому наша кровь – красного цвета. Эритроциты содержат гемоглобин и этим участвуют в процессе кислородного обмена в организме.
Норма по эритроцитам для мужчин – 4-5*1012 на литр крови, для женщин – 3,9-4,7*1012 на литр.
Снижения содержания эритроцитов в крови наблюдается при анемиях, кровотечениях, беременности, гипергидрации. Превышение нормы может свидетельствовать об обезвоживании, эритремии, опухолевых образованиях, а также таких заболеваниях как киста почки или водянка почечных лоханок.
Цветовой показатель
Цветовой показатель рассчитывается по формуле, соотносящей уровень гемоглобина и число эритроцитов. В норме цветовой показатель должен быть близким к единице (0,85-1,05).
Отклонение от нормы наблюдается при анемиях, и при разных видах анемий проявляется по-разному: цветовой показатель ниже нормы указывает на железодефицитную анемию (уровень гемоглобина снижен в большей степени, чем количество эритроцитов); цветовой показатель выше нормы характерен для других видов анемий (количество эритроцитов снижается в большей степени, чем уровень гемоглобина).
Ретикулоциты
Ретикулоциты – это молодые, еще не созревшие формы эритроцитов. Процесс образования эритроцитов непрерывен, поэтому ретикулоциты всегда присутствуют в составе крови. Норма: 2-10 ретикулоцитов из 1000 эритроцитов (2-10 промилле (‰) , или 0,2-1%).
Если ретикулоцитов больше нормы, это говорит о том, что организм чувствует потребность в увеличении количества эритроцитов (например, по причине их быстрого разрушения или кровопотери).
Пониженный уровень ретикулоцитов характерен для анемии, лучевой болезни, онкологии (если метастазы затронули костный мозг), некоторых заболеваний почек.
Тромбоциты
Основная функция тромбоцитов – обеспечивать гемостаз, то есть, проще говоря, тромбоциты отвечают за свертываемость крови. Участвуют они и в иммунном ответе организма на проникновение инфекции. Норма: 180-320*109 на литр.
Пониженный уровень тромбоцитов может указывать на тяжелый воспалительный процесс или аутоиммунное заболевание.
Повышенный уровень характерен для состояний после значительных кровопотерь (например, после перенесенной операции), а также наблюдается при раковых заболеваниях или атрофии (снижении функции) селезенки.
Лейкоциты
Лейкоциты – это белые кровяные тельца, выполняющие защитную функцию, то есть представляющие систему иммунитета. В норме общее количество лейкоцитов должно находиться в интервале 4-9*109 на литр.
Повышение количества лейкоцитов говорит об иммунном ответе организма и наблюдается при инфекционных заболеваниях (прежде всего, вызванных бактериями), воспалительных процессах, аллергических реакциях. Высокий уровень лейкоцитов может быть также следствием недавнего кровотечения, стресса, опухолевых процессов и некоторых других патологий.
Пониженный уровень лейкоцитов свидетельствует об угнетенном состоянии иммунной системы. Такие результаты могут наблюдаться при вирусной инфекции (грипп, корь, краснуха), тяжелых токсикозах, сепсисе, заболеваниях кроветворных органах, лучевой болезни, аутоиммунных заболеваниях и т.д.
Значение имеет не только общая оценка количества лейкоцитов. Выделяют пять видов лейкоцитов – нейтрофилы, эозинофилы, базофилы, лимфоциты и моноциты; все они имеют разные функции, и поэтому важно знать, в каком соотношении они представлены в составе крови. Соотношение различных видов лейкоцитов в общем их объеме называют лейкоцитарной формулой.
Нейтрофилы
Нейтрофилы – это клетки неспецифического иммунного ответа. Их задача – связывать проникший возбудитель инфекции (бактерии, грибы, внутриклеточные паразиты и т.д.). При возникновении в организме очага воспаления, нейтрофилы начинают двигаться в его направлении, их число возрастает.
Нейтрофилы вырабатываются костным мозгом, где проходят различные стадии созревания : сначала образуется миелоцит, потом он становится метамиелоцитом, затем наступает стадия палочкоядерного нейтрофила. Зрелый нейтрофил – сегментоядерный.
В норме миелоциты и метамиелоциты в крови должны отсутствовать; сегментоядерных нейтрофилов должно быть 47-72% от общего числа лейкоцитов; палочкоядерных – 1-6%.
В случае напряжения иммунной системы доля палочкоядерных возрастает (организм вынужден направлять на борьбу с инфекцией еще не полностью созревшие нейтрофилы). Подобные результаты анализа получили название палочкоядерный сдвиг.
Увеличение количества нейтрофилов в крови, таким образом, говорит о наличии инфекции (прежде всего, следует подозревать бактериальную инфекцию), идущем воспалительном процессе. Также это может быть результатом стресса, интоксикации, ракового заболевания.
Эозинофилы
Эозинофилы нейтрализуют преимущественно иммунные комплексы, возникающие в результате проникновения аллергена. В норме эозинофилы составляют 1-5% от общего числа лейкоцитов. Возрастание содержания эозинофилов в крови указывает на аллергическую реакцию или паразитарную инфекцию (прежде всего, заражение глистами).
Базофилы
Норма: 0-1% от общего числа лейкоцитов.
Лимфоциты
Лимфоциты – это основные клетки иммунной системы. Они обеспечивают специфический иммунитет, то есть распознают проникший чужеродный агент и уничтожают его. С помощью лимфоцитов организм борется с вирусами. В норме лимфоциты составляют 19-37% от общего числа лейкоцитов. У детей доля лимфоцитов больше.
В возрасте от 1 месяца до двух лет лимфоциты – это основной вид лейкоцитов, именно они составляют основную наблюдаемую массу. К 4-5 годам количество лейкоцитов становится сопоставимо с количеством нейтрофилов.
По мере взросления ребенка снижение продолжается, но еще в возрасте 15 лет у детей лимфоцитов больше, чем у взрослых.
Повышенное содержание лимфоцитов в крови указывает на проникновение вирусной инфекции; отмечается также при токсоплазмозе, туберкулезе, сифилисе.
Пониженное количество лимфоцитов является признаком угнетенного состояния иммунной системы.
Моноциты
Моноциты находятся в крови в среднем около 30 часов, после чего они покидают кровяное русло и переходят в ткани, где превращаются в макрофаги. Назначение макрофагов – окончательно уничтожать бактерии и погибшие ткани организма, очищая место воспаления для последующей регенерации (восстановления здоровой ткани). Норма для моноцитов – 3-11% от общего количества лейкоцитов.
Повышенное количество моноцитов характерно для вялотекущих и длительных заболеваний, оно наблюдается при туберкулезе, саркоидозе, сифилисе. Является специфическим признаком мононуклеоза.
СОЭ – скорость оседания эритроцитов
Если пробирку с кровью оставить в вертикальном положении, эритроциты – как более тяжелая фракция крови по сравнению с плазмой – начнут оседать на дно.
В конечном итоге содержимое пробирки разделится на две части: густая и темная часть внизу (это как раз и будут эритроциты) и светлая часть вверху (плазма крови). Скорость оседания эритроцитов измеряется в мм/час. Норма: 2-10 мм/час у мужчин и 2-15 мм/час у женщин.
У детей, беременных и пожилых людей диапазон нормальных значений будет иным (у детей он сильно меняется с возрастом).
Скорость оседания эритроцитов возрастает, если эритроциты начинают сильнее склеиваться между собой (при этом их совместная масса возрастает, а значит, они оседают быстрее).
Ускорение склеивания эритроцитов зависит от многих факторов. Наиболее частой причиной является существование в организме воспалительного процесса. При этом, как правило, чем сильнее воспаление, чем больше СОЭ.
Кроме того, повышенное значение СОЭ может говорить о:
- заболеваниях печени и желчевыводящих путей;
- процессах, связанных с отмиранием тканей (инфаркт, инсульт, туберкулез, злокачественные опухоли);
- заболеваниях крови;
- эндокринных заболеваниях (тиреотоксикоз, сахарный диабет и др.);
- аутоиммунных заболеваниях;
- и некоторых других.
Как сдавать общий анализ крови. Подготовка к ОАК
Кровь для общего анализа крови могут брать как из пальца, так и из вены.
Желательно сдавать анализ натощак. Если анализ сдается днем, то после последнего приема пищи должно пройти минимум 4-5 часов. Впрочем, это требование не жесткое.
Обязательно следует исключить употребление накануне жирной пищи. Нельзя сдавать анализ пока в крови находится алкоголь, а также после проведения рентгеновского обследования, физиопроцедур, солнечных ванн.
Если Вы принимаете какие-нибудь лекарства, обязательно скажите об этом врачу: некоторые препараты могут повлиять на состав крови.
Женщинам, проходящим плановое обследование, желательно повременить с анализом до окончания месячных. Если общий анализ крови назначен в ходе лечения заболевания, можно сдавать кровь, не взирая на месячные, – врач учтет это при интерпретации результатов.
Где сдать общий анализ крови в Москве
Сделать общий анализ крови Вы можете в АО «Семейный доктор». Сдать кровь на анализ можно в любой из поликлиник компании.
Если Ваше здоровье внушает Вам беспокойство, сделайте анализ крови и запишитесь на прием к врачу общей практики (терапевту) или специалисту.
Записаться на диагностику
8 мифов о холестерине: ответы на самые важные вопросы
Миф №1. Высокий уровень холестерина не передается по наследству
На самом деле: ДА
Семейная гиперхолестеринемия — генетическое заболевание, вызванное рядом мутаций в гене рецептора липопротеина низкой плотности на 19-й хромосоме.
Этот генетический сбой влияет на способность печени эффективно регулировать уровень «плохого» холестерина, то есть липопротеинов низкой плотности (ЛПНП).
Это приводит к повышенным общим показателям холестерина и может спровоцировать риск сердечно-сосудистой катастрофы (инфаркт, инсульт).
Наследуются разные формы заболевания. В случае аутосомно-рецессивного наследования заболеет ребенок, получивший два патологических гена от каждого родителя, и тогда гиперхолестеринемия проявится еще в детском возрасте. Такое состояние ребенка требует обязательного медикаментозного лечения.
При аутосомно-доминантном типе наследования заболевания может быть два варианта проявления болезни. Когда ребенок получает от родителя один патологический ген, заболевание протекает «мягче» и позже проявляется. Когда он наследует два патологических гена, заболевание возникает в раннем детском возрасте и протекает тяжелее.
Кроме этих форм, существуют формы первичной гиперхолестеринемии других типов наследования и приобретенная гиперхолестеринемия. Они легче поддаются лечению.
Чтобы исключить генетические риски, можно провести в СИТИЛАБ исследование 66-10-018 — Генетический риск атеросклероза и ИБС, предрасположенность к дислипидемии.
Миф №2. Холестерин поступает в организм только с пищей
На самом деле: НЕТ
80 % холестерина синтезируется в организме. Поэтому отказ от продуктов, содержащих холестерин, кроме проблем ничего не даст. Ежедневно тело синтезирует примерно 1000 мг холестерина, необходимого для пищеварения, развития клеток, производства витаминов и гормонов.
Дисбаланс холестерина в организме в первую очередь обусловлен внутренними проблемами, а не дефицитом, связанным с пищей. В первую очередь определяющими факторами являются:
- наследственная предрасположенность;
- заболевания печени и почек;
- вирусные заболевания;
- сахарный диабет;
- прием лекарств;
- гормональный сбой;
- возраст.
Повышение уровня холестерина и развитие гиперхолестеринемии возможны при чрезмерном употреблении продуктов с повышенным содержанием насыщенных жиров (сливочное масло, жирное мясо, яйца, сыр) и транс-жиров (жареные продукты, весь фаст-фуд) на фоне нарушений в работе печени.
Миф №3. Холестерин выполняет второстепенную функцию в организме
На самом деле: НЕТ
Холестерин — важнейший компонент жирового обмена и структурная часть гормонов, например, эстрогена и тестостерона, витамина D, желчных кислот, необходимых для переваривания жиров; он используется для построения мембран клеток.
В крови холестерин находится в свободном и связанном состоянии с белками. Липопротеины низкой плотности (ЛПНП) — комплексы холестерина с меньшим количеством белка («плохой» холестерин).
Их уровень увеличивается в крови в случае нарушений обмена веществ, ведущих к атеросклерозу.
Липопротеины высокой плотности (ЛПВП) — высокобелковые комплексы холестерина («хороший» холестерин) — обладают защитными свойствами для сосудов.
Норма холестерина ЛПВП — 0,-9-1,9 мМ/л. Снижение показателей с 0,9 до 0,78 мМ/л в четыре раза повышает риск развития атеросклероза. Увеличение показателей в большую сторону наблюдается на фоне интенсивной физической активности, под влиянием лекарств, снижающих общий уровень содержания липидов.
Норма холестерина ЛПНП — менее 3,5 мМ/л. Повышение концентрации ЛПНП (выше 4,0 мМ/л) свидетельствует об ожирении, снижении функции щитовидной железы; может быть на фоне приема бета-блокаторов, мочегонных препаратов, контрацептивов. Снижение ниже 3,5 мМ/л возникает в результате голодания, заболеваний легких, анемии, злокачественных новообразований.
Миф № 4. Повышенное содержание холестерина в крови провоцирует атеросклероз
На самом деле: ДА
Увеличение концентрации холестерина — гиперхолестеринемия — достоверный факт развития атеросклероза.
Высокие риски атеросклероза коронарных артерий наблюдаются уже при величинах свыше 5,2-6,5 ммоль/л (200-300 мг/дл) — это пограничная зона или зона риска.
Показатели 6,5-8,0 ммоль/л свидетельствуют об умеренной, а свыше 8,0 ммоль/л о выраженной гиперхолестеринемии. Безопасным считается уровень менее 5,2 ммоль/л (200 мг/дл). В этом случае риск атеросклероза минимальный.
Миф №5. Гиперхолестеринемия не лечится
На самом деле: НЕТ
Гиперхолестеринемия лечится, в том числе семейная. Для этого применяют комплексные методы терапии.
В первую очередь назначают статины, фибраты – специальные липидосодержащие препараты, которые уменьшают количество холестерина в крови, тем самым снижая риск осложнений, возможных при атеросклерозе.
Из немедикаментозных методов применяют диету и физические нагрузки для нормализации веса и профилактики ожирения, отказ от вредных привычек (употребление алкоголя, курение).
Миф №6. Занятия спортом могут понизить уровень «плохого» холестерина
На самом деле: ДА
Если риск развития сердечно-сосудистых заболеваний и гиперхолестеринемии по семейной линии минимальный, то уменьшить показатели «плохого» холестерина помогут занятия фитнесом. Так, например, было доказано, что через три недели занятий у женщин с диабетом II типа уровень липопротеинов низкой плотности (ЛПНП) снизился на 21%, а уровень триглицеридов — на 18%.
Однако не стоит экспериментировать с физическими нагрузками, если у вас диагностированы стенокардия, заболевания периферических артерий, высокие уровни «плохого» холестерина. В этом случае в первую очередь рекомендован прием лекарственных препаратов, а потом уже зарядка.
Миф №7. Существуют продукты, снижающие уровень холестерина в крови
На самом деле: ДА
При повышенном риске развития гиперхолестеринемии разумно ограничить до физиологического минимума продукты, содержащие насыщенные жиры (жирные сорта мяса, сливочное масло, яйца, сыр). Это действительно может привести к снижению уровня общего холестерина в крови. Однако многие заменяют насыщенные жиры полиненасыщенными.
Доказано, например, что омега-6 жирные кислоты понижают уровень «хорошего» холестерина (ЛПВП). Они содержатся в маслах: льняном, виноградных косточек, кунжутном, арахисовом, кукурузном. Многие считают эти виды масел более полезными, чем подсолнечное.
На самом деле, здоровая альтернатива – это оливковое масло, которое помогает снизить уровень холестерина и ЛПНП, не снижая уровень «хороших» ЛПВП. Таким же эффектом обладают морская рыба жирных сортов и оливки.
Миф №8. До 40 лет анализы на холестерин можно не делать
На самом деле: НЕТ
Контролировать уровень холестерина, ЛПВП, ЛПНП, триглицеридов необходимо с 25 лет.
Малоподвижный образ жизни, нездоровые перекусы, пристрастие к курению, алкоголю, который оказывает повреждающее действие на печень, могут приводить к повышению уровня холестерина.
Важно понимать, что гиперхолестеринемия, уровень более 5,2 ммоль/л, в четыре раза повышает риск развития атеросклероза, ишемической болезни сердца, артериальной гипертензии.
Чтобы пройти обследование и узнать, в норме ли показатели липидов, в СИТИЛАБ можно выполнить комплексные профили тестов:
99-20-022 — Липидный профиль сокращенный
В состав профиля входят:
- Холестерин.
- Триглицериды.
- Холестерин ЛПВП.
- Холестерин ЛПНП (прямое определение).
- Индекс атерогенности.
99-20-021 — Липидный статус
- Он рекомендуется всем, но особенно тем, у кого есть лишний вес.
- В состав профиля входят 8 показателей, в том числе общий холестерин, ЛПВН, ЛПНП, а также триглицериды, липопротеин А, аполипротеин А1 и B и индекс атерогенности, который отражает баланс между «плохим» и «хорошим» холестерином.
 Схематическое изображение тромбоцита
Схематическое изображение тромбоцита Для подтверждения и дифференциальной диагностики анемий, при наличии анемического синдрома в общем анализе крови, советую пройти Программу 175 «Определи причину анемии», и обратиться к вашему семейному врачу для оценки, диагностики и дальнейшего лечения.
Для подтверждения и дифференциальной диагностики анемий, при наличии анемического синдрома в общем анализе крови, советую пройти Программу 175 «Определи причину анемии», и обратиться к вашему семейному врачу для оценки, диагностики и дальнейшего лечения. 

Оставить комментарий