В последнее время заболевание контагиозный моллюск встречается часто у детей самых разных возрастов. В этой статье я отвечу на наиболее распространенные вопросы родителей относительно данного состояния.
Название «контагиозный» означает «заразный», и раньше это заболевание именовалось как «заразительный моллюск». Слово «моллюск» не означает, что высыпания на коже связаны с проникновением животных класса Моллюски. Дело в том, что форма вирусных частиц, которые определяются под микроскопом, напоминает форму моллюсков, отсюда и название этого заболевания.
Контагиозный моллюск является заболеванием вирусной природы. Передается болезнь контактным путем, т.е. при прямом контакте кожи больного ребенка и кожи здорового, а также при контакте с игрушками и другими предметами общего пользования. Если раньше это заболевание встречалось у детей, начиная с 3-ех лет, т.е.
у тех, которые ведут активный контактный образ жизни, посещают детский сад, то сейчас контагиозный моллюск часто встречается у детей первого года жизни, которые в большинстве своем не контактируют с другими детьми.
Таким образом, нашими личными предположениями относительно путей передачи вирусной инфекции у детей первого года жизни являются следующие: заражение может происходить при проведении массажа, посещении бассейна, поликлиники.
Контагиозный моллюск – это заболевание, которое не является опасным для здоровья ребенка. В подавляющем большинстве случаев оно не является свидетельством сниженного иммунитета ребенка, а появляется именно у детей потому, что детский иммунитет более уязвимый и незрелый и, в связи с этим, вирус контагиозного моллюска легко размножается в детском организме.
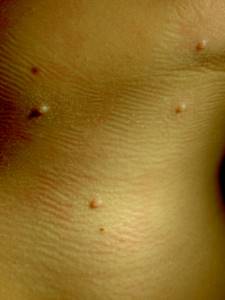
Высыпания при контагиозном моллюске могут располагаться на любом участке тела, но излюбленной локализацией являются туловище, особенно его боковые поверхности, подмышечные области, а также соприкасающиеся с туловищем поверхности рук. Но также мы часто встречаем высыпания на коже лица, в том числе около глаз, носа, на шее и на других частях тела.
Вот мы и подошли к наиболее тревожащему родителей вопросу: каким способом будет проводиться лечение?
По нашему опыту и опыту зарубежных коллег, назначение противовирусных, иммуномодулирующих препаратов при контагиозном моллюске является нецелесообразным, т.к. еще раз повторюсь, наличие контагиозного моллюска не означает снижение иммунитета у ребенка.
А вот вмешательства в здоровый иммунитет путем назначения различных препаратов внутрь, может вызвать куда более серьезные осложнения, чем наличие контагиозного моллюска.
Из личных наблюдений можем отметить, что в подавляющем большинстве случаев применение различных комбинаций противовирусных препаратов, назначаемых другими врачами, не приносят желаемого освобождения от этого заболевания.
В редких случаях наблюдается самопроизвольное исчезновение элементов, в то время как чаще всего высыпания распространяются, и тогда из 1-2 элементов появляется 10, далее из 10 появляется 20-30 и так далее.
Думаю, что никому из родителей не хочется, чтобы их здоровый малыш общался с ребенком, у которого есть подобные высыпания.
Кроме того, наличие таких высыпаний является противопоказанием для посещения детского сада!
Лечение контагиозного моллюска в нашем Центре заключается в удалении элементов механическим способом, т.е. пинцетом. К примеру, в большинстве европейских стран удаление проводят тоже пинцетом или ложечкой Фолькмана, а в США, ОАЭ вообще не лечат, но о скорости распространения высыпаний я уже сказала выше.
Долгое время эта процедура проводилась без всякого обезболивания, что оказывало травмирующее действие на психику ребенка и его родителей. Поэтому врачи нашего Центра одни из первых, еще 10 лет назад, стали активно использовать обезболивающий крем «ЭМЛА».
Процедура удаления состоит из нескольких этапов:
- Мы наносим крем ЭМЛА на высыпания, сверху наклеиваем прилагающиеся пленки для того, чтобы крем мог проникнуть в кожу и оказать обезболивающее действие. После этого ребенок гуляет 40 мин.
- Далее вы возвращаетесь, мы снимаем пленки и проводим удаление стерильным пинцетом (смотрите видеосюжет).
- Затем кожа обрабатывается раствором бриллиантового зеленого («зеленка») или фукорцином сразу после удаления элементов и еще в течение последующих 5 дней дома. Водные процедуры в этот период ограничены, эти области мочить не стоит.
В 90% случаев сама процедура удаления проходит безболезненно и спокойно, занимая приблизительно около 10-20 минут. Но встречаются индивидуальные редкие случаи, когда крем не полностью обезболил кожный покров, и ребенок может получать неприятные, но не болезненные ощущения.
Также течение и продолжительность процедуры зависят от возраста ребенка. Например, совсем маленькие дети до года и взрослые сознательные дети после 7 лет спокойно реагируют на процедуру, а вот малыши в период с 2 до 5 лет могут капризничать из-за страха перед любыми медицинскими процедурами.
И последнее: удаление высыпаний контагиозного моллюска не является гарантией того, что высыпания не появятся вновь. Чаще всего это заболевание рецидивирует, т.е. элементы появляются вновь еще 2-3 раза, но потом бесследно пропадает.
Как лечить контагиозный моллюск у детей?
На сегодняшний день нет доказательств того, что использование иммуномодуляторов и противовирусных препаратов помогает справиться с заболеванием. Если же после курса лекарств высыпания исчезли, то это не более чем совпадение.
У большинства детей и взрослых высыпания проходят самостоятельно в течение нескольких месяцев или лет, если их не ковырять и не выдавливать.
Да, выдавливание в домашних условиях одного элемента поможет избавиться от этого элемента, но при этом может произойти самозаражение, и спустя несколько недель или месяцев сыпи станет еще больше.
Помимо этого, после выдавливания элемента может произойти инфицирование ранки.
Народных методов по борьбе с моллюском вообще стоит избегать, особенно в отношении детей. Все народные методы направлены на «выжигание» патологического образования. Да, это может помочь. Но стоит помнить следующее: кожа у детей слишком нежная, а высыпания довольно-таки мелкие.
«Целебный раствор» может сильно повредить здоровые ткани, и родителям придется лечить ожоги кожи, а потом искать средство по борьбе с образовавшимися рубцами. Кроме того, малыш может выпить концентрированный раствор, или же потрогать его, а потом потереть глаза. Последствия этого могут быть самые страшные.
Поэтому народных методов по борьбе с контагиозным моллюском стоит избегать.
Удаление элементов лазером, электрокоагуляция и криодеструкция (жидким азотом) используются по сей день. Из плюсов стоит отметить то, что это быстро и довольно-таки эффективно. Из минусов: больно и оставляет рубцы на коже, может остаться участок гиперпигментации.
Хоть удаление и проводится под местным обезболиванием, после удаления высыпаний ранки все равно болят. В любом случае, с ребенком нужно договариваться, объяснять ему важность процедуры, готовить его психологически. Единичные элементы удаляют с помощью пинцета или ложечки Фолькмана: эти методы используются до сих пор.
Риск рецидива заболевания есть при использовании любого способа лечения.
Сейчас активно используются местные средства для борьбы с контагиозным моллюском:
- Молютрекс (5% раствор гидроксида калия)
Раствор наносится на элементы сыпи. Путем химического воздействия раствор разрушает вирусные частицы. Применяется у детей с 3-х лет. Хорошо переносится. Нельзя использовать на слизистых оболочках и на коже вокруг глаз. Применяется 1-2 раза в день. Курс лечения составляет 2-10 дней.
- Стоп-моллюск и Инфектоделл (это тоже 5% раствор гидроксида калия)
Отличаются от Молютрекса тем, что можно использовать у детей с 2-х лет. В остальном все точно также.
Особые подходы к лечению требуются при заболевании контагиозным моллюском детей, страдающих атопическим дерматитом или имеющим иммунные нарушения. Об этих особенностях врач расскажет родителям на приеме.
Контагиозный моллюск: методы удаления
Заражение контагиозным моллюском происходит при тесном контакте с инфицированным человеком (кожа-к-коже) или за счет аутоинокуляции. Инкубационный период длится от 1 недели до 6 месяцев.
Возбудитель контагиозен — он легко передается от человека к человеку через прикосновение пораженных участков кожи. Вирус также может передаваться через контакт с зараженным предметом — полотенцем, одеждой, игрушками и т.п. MCV может передаваться от одного человека к другому при половом контакте.
Вероятность заражения выше в том случае, если на коже или слизистой имеются повреждения. Возбудитель персистирует только в человеческом организме, то есть заразиться контагиозным моллюском можно исключительно от человека.
Человек заразен до тех пор, пока специфические образования на коже не исчезнут. Некоторые «шишки», если их не лечить, могут оставаться на срок до 4 лет.
Устойчивый иммунитет к этому возбудителю не вырабатывается, поэтому возможно повторное заражение.
Примерно в 10% случаев вокруг поражения развивается экзема. Возможно также развитие вторичной бактериальной инфекции. Расчесывание и вторичная инфекция могут привести к образованию рубцов на коже.
Правильный выбор метода лечения контагиозного моллюска, в том числе внутриэпидермальной деструкции, исключает риск развития рубцов на коже.
Лечение диссеминированных или рецидивирующих форм контагиозного моллюска, особенно на фоне хронических заболеваний или состояний, влияющих на полноценность клеточного иммунитета, представляет определенные сложности.
Диагноз не вызывает затруднений. Он основывается главным образом на клинической картине. В сомнительных случаях подтверждается результатами гистологического исследования (обнаружением моллюсковых телец в цитоплазме клеток эпидермиса). Дифференциальный диагноз проводят с бородавками, красным плоским лишаем, множественной формой кератоакантомы, эпителиомой.
При микроскопическом исследовании содержимого узелков обнаруживают ороговевшие клетки эпидермиса и большое количество своеобразных, типичных для этого заболевания овоидных (моллюсковых) телец. По данным гистологического исследования включения формируются в базальных слоях эпителия. Они постепенно увеличиваются в размерах, оттесняют ядро в сторону и заполняют собой клетку.
Общие принципы терапии контагиозного моллюска
настоящее время контагиозный моллюск, если только узелки локализуются не на веках и не в области половых органов, рекомендуется вообще не лечить, поскольку через 3 — 18 месяцев иммунная система сможет подавить активность ортопоксвируса, и все образования исчезнут самостоятельно, не оставив на коже следов (рубцов, шрамов и т.д.). К вирусу контагиозного моллюска вырабатывается иммунитет, но это происходит медленно, поэтому организму для самоизлечения от инфекции требуется не неделя, как в случае с ОРВИ, а несколько месяцев или даже до 2 — 5 лет. А если удалять узелки контагиозного моллюска до их самостоятельно исчезновения, то можно оставить на коже рубцы, и это увеличивает риск их повторного появления, причем еще в больших количествах, поскольку вирус все еще активен. Поэтому учитывая, что самоизлечение происходит всегда, и это только вопрос времени, врачи рекомендуют не лечить контагиозный моллюск удалением узелков, а просто немного подождать, пока они исчезнут сами.
Единственные ситуации, когда все же рекомендуется удалять узелки контагиозного моллюска — это их локализация на половых органах или на веках, а также выраженный дискомфорт, доставляемый образованием человеку.
В остальных случаях узелки лучше оставить и дождаться их самостоятельного исчезновения после подавления активности вируса иммунной системой. Однако если человек хочет удалить узелки, то это допускается. Причем причиной такого желания, как правило, являются эстетические соображения.
Для удаления узелков контагиозного моллюска используют следующие хирургические методы:
- кюретаж (выскабливание узелков кюреткой или ложкой Фолькмана);
- криодеструкция (разрушение узелков жидким азотом);
- вылущивание (удаление сердцевины узелков тонким пинцетом);
- лазерная деструкция (разрушение узелков СО2 — лазером);
- электрокоагуляция (разрушение узелков электрическим током — «прижигание»).
На практике, помимо указанных, официально одобренных методов для удаления узелков контагиозного моллюска, используются и другие способы. Они заключаются в воздействии на узелки контагиозного моллюска различными химическими веществами в составе мазей и растворов, которые способны разрушать структуру образований.
Так, в настоящее время для удаления узелков применяют мази и растворы, содержащие третиноин, кантаридин, трихлоруксусную кислоту, салициловую кислоту, имиквимод, подофиллотоксин, хлорофиллипт, фторурацил, оксолин, перекись бензоила, а также интерфероны альфа-2а и альфа 2в.
Такие химические способы удаления моллюска нельзя назвать народными методами, поскольку они предполагают применение лекарственных препаратов, вследствие чего их принято считать неофициальными.
Методы удаления контагиозного моллюска
Любые хирургические методы удаления узелков довольно болезненны, вследствие чего для манипуляций рекомендуется использовать местные анестетики. Наилучшим образом обезболивает кожный покров мазь ЭМЛА 5%. Прочие анестетики, такие, как лидокаин, новокаин– малоэффективны.
Удаление лазером контагиозного моллюска
На узелки точечно воздействуют лучом СО2-лазера или импульсного лазера.
Для разрушения образований оптимально устанавливать следующие параметры луча лазера: длина волны 585 нм, частота 0,5 — 1 Гц, диаметр пятна 3 — 7 мм, плотность энергии 2 — 8 Дж/см2, продолжительность импульса 250 — 450 мс.
Во время процедуры каждый узелок облучают лазером, после чего обрабатывают кожу 5% спиртовым раствором йода. Если по прошествии недели после процедуры узелки не покрылись корочками и не отпали, то производят еще один сеанс облучения образований лазером.
Лазеротерапия позволяет добиться разрушения 85 — 90% узелков уже после первого сеанса. Причем после отпадения образований на коже не остается заметных рубцов и шрамов, что делает метод пригодным для удаления узелков по косметическим соображениям.
Удаление контагиозного моллюска жидким азотом
На каждый узелок воздействуют жидким азотом в течение 6 — 20 секунд, после чего обрабатывают кожу 5% спиртовым раствором йода. Если через неделю остались узелки, то их повторно разрушают жидким азотом.
Данный метод — болезненный, и не пригоден для удаления узелков контагиозного моллюска по косметическим соображениям, поскольку после деструкции образований жидким азотом на коже могут появляться пузыри, заживающие с формированием рубцов и очагами депигментации.
Удаление контагиозного моллюска электрокоагуляцией
Метод заключается в «прижигании» узелков электрическим током подобно «прижиганию» эрозии шейки матки. После процедуры кожу смазывают 5% спиртовым раствором йода и через неделю оценивают результат. Если узелки не отпали, то их повторно «прижигают».
Удаление контагиозного моллюска кюретажем и вылущиванием
Метод заключается в механическом выскабливании узелка острой ложкой Фолькмана или удалении образований тонким пинцетом. Процедура крайне болезненна и неприятна. Удаление образований может сопровождаться кровотечением.
После механического удаления узелков все бывшие места их локализации обрабатывают 5% раствором йода или другими антисептиками.
Данные методы непригодны для удаления узелков по косметическим соображениям, поскольку в результате выскабливания или вылущивания на месте образований могут формироваться западающие рубцы.
Мазь от контагиозного моллюска — удаление узелков химическими веществами
Для удаления узелков контагиозного моллюска их можно регулярно, по 1 — 2 раза в день, смазывать мазями и растворами, содержащими следующие вещества:
- Третиноин (Весаноид, Локацид, Ретин-А, Третиноин) — мази наносят на узелки точечно 1 — 2 раза в день на 6 часов, по прошествии которых смывают водой. Узелки смазывают до исчезновения;
- Кантаридин (Шпанская мушка или гомеопатические препараты) — мази наносят на узелки точечно по 1 — 2 раза в день до исчезновения образований;
- Трихлоруксусная кислота — раствор 3% точечно наносят по 1 разу в сутки на узелки на 30 — 40 минут, после чего смывают;
- Салициловая кислота — раствор 3% наносят по 2 раза в день на узелки, не смывая;
- Имиквимод (Алдара) — крем наносят на узелки точечно по 3 раза в день;
- Подофиллотоксин (Вартек, Кондилин) — крема наносят точечно на узелки по 2 раза в день;
- Фторурациловая мазь — наносят на узелки по 2 — 3 раза в сутки;
- Оксолиновая мазь — наносят точечно на узелки по 2 — 3 раза в сутки толстым слоем;
- Хлорофиллипт — раствор наносят точечно на узелки по 2 — 3 раза в день;
- Бензоила пероксид (Базирон АС, Экларан, Индоксил, Эффезел и др.) — мази и крема наносят точечно на узелки толстым слоем по 2 раза в сутки;
- Интерфероны (Инфагель, Ацикловир) — мази и крема наносят на узелки по 2 — 3 раза в день.
Длительность применения любых вышеперечисленных препаратов определяется скоростью исчезновения узелков контагиозного моллюска. В целом, как показывают наблюдения врачей-дерматологов, для полного удаления узелков любым указанным средством необходимо непрерывно применять его в течение 3 — 12 недель.
Все вышеперечисленные средства обладают сравнимой эффективностью, поэтому можно выбирать любой препарат, который по каким-либо субъективным причинам нравится больше других.
Однако дерматологи рекомендуют сначала попробовать Оксолиновую мазь, Фторурациловую мазь или препараты с бензоил пероксидом, поскольку они наиболее безопасные.
Лечение контагиозного моллюска у детей
Лечение контагиозного моллюска у детей проводится теми же методами, что и у взрослых, и с соблюдением общих принципов терапии. То есть оптимальное лечение контагиозного моллюска у детей — это отсутствие лечения и просто ожидание, когда организм сам подавит активность вируса, и все узелки просто бесследно исчезнут.
Но если ребенок расчесывает узелки, или они доставляют ему дискомфорт, то рекомендуется попробовать удалить их различными мазями и растворами, содержащими компоненты для устранения бородавок (например, салициловая кислота, третиноин, кантаридин или перекись бензоила). Данные растворы наносят точечно на узелки контагиозного моллюска по 1 — 2 раза в день, пока они не исчезнут.
Но это допустимо только после консультации врача.
Врачи сообщают об эффективности Оксолиновой мази для удаления узелков моллюска у детей, поэтому можно воспользоваться и этой рекомендацией. Рекомендуется по 1 — 2 раза в день накладывать толстый слой мази на узелки вплоть до их полного исчезновения.
При этом сначала узелки под действием мази могут покраснеть и воспалиться, но этого бояться не нужно, поскольку через 1 — 2 дня образования покроются корочкой и начнут подсыхать. Если же принято решение удалять узелки у ребенка каким-либо хирургическим методом, то это следует делать только с использованием адекватного обезболивания.
Наилучшим образом обезболивает кожный покров и, соответственно, оптимально подходит для применения в качестве анестетика при хирургическом удалении узелков контагиозного моллюска крем ЭМЛА 5%.
Для адекватного обезболивания крем наносят на кожу в области локализации узелков, накрывают окклюзионной пленкой, идущей в наборе с препаратом, и оставляют на 50 — 60 минут.
По прошествии часа пленку снимают, остатки крема снимают стерильным ватным тампоном и только после этого проводят операцию по удалению узелков контагиозного моллюска.
При использовании крема ЭМЛА достигается хороший уровень обезболивания, вследствие чего ребенок не ощущает боли и не получает дополнительного стресса.
Профилактика контагиозного моллюска
Профилактика заключается в соблюдении правил личной гигиены жилищ. Для предупреждения распространения инфекции необходима изоляция больного ребенка из организованного коллектива, проведение профилактических осмотров детей в дошкольных детских учреждениях и школах.
Эффективны профилактические меры, такие как ежедневная смена нательного и еженедельная смена постельного белья, пользование только своими личными вещами (мочалкой, полотенцем и т.д.), ежедневный душ, особенно после посещения бассейна, сауны или полового контакта.
Если в семье есть дети, которые посещают детское учреждение — садик или ясли — то их необходимо регулярно тщательно осматривать, а в случае подозрений на наличие контагиозного моллюска, немедленно показать врачу.
Первая мера профилактики всех передающихся половым путем заболеваний (ЗППП) — разборчивость в выборе половых партнеров — в полной мере относится и к заболеванию контагиозным моллюском.
К мерам профилактики контагиозного моллюска можно отнести также раннее выявление случаев заболевания контагиозным моллюском, своевременное лечение больных и их половых партнеров.
Отдельно нужно сказать и о том, что если в семье есть больной контагиозным моллюском, то во время, пока проводится его лечение, он должен находиться в некоторой изоляции: пользоваться только своими личными вещами и посудой, избегать половых и тесных физических контактов с остальными членами семьи, не посещать бассейн или сауну. При выполнении всех этих несложных рекомендаций шансы на то, что остальные члены семьи не заразятся контагиозным моллюском, очень велики.
Количество прочтений: 9535 30.08.2018
Контагиозный моллюск: что это такое и как от него избавиться?
Контагиозный моллюск – довольно распространённая вирусная инфекция кожи. Какое отношение имеет моллюск, который поселяется на нашем теле, к обитателям водоёмов и суши? От чего появляется контагиозный моллюск? По каким симптомам можно его узнать и как вылечить, выясняем у врача-косметолога «Клиники Эксперт» Курск Екатерины Александровны Кривдиной.
— Екатерина Александровна, что такое контагиозный моллюск? Опасен ли он?
— Это заболевание вирусной природы, при котором на поражённом участке кожи появляются кратерообразные узелки. Если на них надавить, то выделяется творожистая масса. Контагиозный моллюск не опасен для здоровья человека и не относится к опухолевым новообразованиям. Воспалительный процесс в местах роста узелков также отсутствует.
— Что общего у этого заболевания с беспозвоночными? Откуда такое название?
— Несмотря на название, никакого отношения к животным класса моллюсков заболевание не имеет. Такое название болезнь получила из-за внешнего сходства (если смотреть под микроскопом) содержимого узелков с формой моллюсков. А возбудителем инфекции является крупный фильтрующийся вирус Molitor hominis, родственный вирусам оспы.
— Как можно заразиться контагиозным моллюском? Кто входит в группу риска?
— Чаще всего вирус передаётся бытовым путём. Из-за большой концентрации возбудителя, к примеру, в песочницах на игровых площадках, в детских коллективах отмечались вспышки заболевания.
Инфицирование контагиозным моллюском у взрослых происходит контактно-бытовым или половым путями.
Больше всего опасности заражения подвержены люди со сниженным иммунитетом. Это больные ВИЧ-инфекцией, онкологическими заболеваниями, страдающие аллергией, ревматоидным артритом, принимающие глюкокортикоиды. К тому же риск заразиться высок у медицинских работников, массажистов, служащих бань и т. д. Т. е. у тех, кто контактирует с кожей большого числа людей.
— Как проявляется инфекция?
— Основным симптомом контагиозного моллюска является образование на коже узелков размером от 0,1 до 0,2 см. Они безболезненны, но иногда сопровождаются слабым зудом. Высыпания могут находиться на любом участке кожи, кроме ладоней и стоп.
Образования имеют в середине ямочку (пупковидное углубление). Сначала это плотные узелки в форме купола телесного цвета. Через некоторое время они становятся мягче и достигают размера 0,5–0,7 см. При надавливании из них выделяется белая, кашеобразная масса. Число элементов сыпи может быть от 5 и до нескольких десятков.
— Чтобы поставить диагноз «контагиозный моллюск», нужно проводить какие-то исследования или достаточно внешнего осмотра?
— Как правило, достаточно визуального осмотра. Но в некоторых ситуациях (при атипичной клинической картине) требуется выполнение микроскопического и (или) патоморфологического анализа биоптатов кожи.
— Как избавиться от контагиозного моллюска? Какие существуют методы лечения?
— Согласно рекомендациям Минздрава РФ лечение контагиозного моллюска осуществляется путём деструкции (разрушения) его элементов.
Для удаления контагиозного моллюска применяются, например, такие способы, как:
- удаление каждого элемента кюреткой (хирургической ложкой, используемой для соскабливания частиц патологических мягких тканей);
- удаление высыпаний с помощью жидкого азота (криодеструкция);
- эвисцерация (вылущивание). Манипуляция производится специальным пинцетом и применяется с целью ликвидации недавно появившихся высыпаний. Полученный материал может быть использован для дальнейшей патогистологической верификации диагноза;
- лазеротерапия;
- электрокоагуляция (процедура, во время которой прижигаются мягкие ткани в необходимом месте при помощи электрического тока).
— Что делать человеку, который обнаружил у себя признаки заболевания? Можно ли удалять контагиозный моллюск самостоятельно?
— Нужно как можно раньше обратиться к врачу-дерматологу.
Чем раньше начато лечение, тем быстрее получится избавиться от болезни и избежать осложнений в виде распространения очагов инфицирования по всему телу. Удалять образование самостоятельно не рекомендуется.
Дело в том, что вызывающий эту патологию вирус очень заразен, и удалять элементы контагиозного моллюска нужно крайне осторожно, в специальных условиях.
— Каков прогноз при лечении? Человек может заразиться контагиозным моллюском повторно?
— Прогноз при данном заболевании благоприятный, но учитывая потенциальную опасность аутоинокуляции (распространения инфекции на другие участки тела), необходима ликвидация всех элементов моллюска. Чтобы избежать реинфицирования (повторного инфицирования), нужно регулярно производить обработку поражённых участков и прилегающих к ним кожных покровов антисептическими средствами.
— Екатерина Александровна, расскажите о мерах профилактики. Можно ли уберечь себя от инфицирования контагиозным моллюском?
— Прежде всего необходимо неукоснительно соблюдать правила личной гигиены: чаще мыть руки с мылом или протирать их антисептическими салфетками, не пользоваться чужими средствами личной гигиены, одеждой, стараться избегать тактильного контакта с инфицированными лицами. При половом контакте защитить от заражения контагиозным моллюском не способны никакие методы барьерной контрацепции.
Беседовала Марина Воловик
Редакция рекомендует:
Герпес: как распознать и вылечить? Виноваты ли жабы? Почему появляются бородавки у детей? Что такое демодекоз и как его навсегда вылечить? Меня не видно. А я есть! Скрытный враг – хламидиоз
- Для справки:
- Кривдина Екатерина Александровна
Выпускница Курского государственного медицинского университета 2015 г. 2016 г. – интернатура по дерматовенерологии. В 2017 г. прошла курс профессиональной переподготовки по направлению «Врачебная косметология» в Институте профессиональных технологий и сервиса ФИЗ.
Работает врачом-косметологом в «Клинике Эксперт» Курск. Приём ведёт по адресу: ул. Карла Либкнехта, д. 7.
Обновленная информация о лечении контагиозного моллюска | Дерматология в России
Контагиозный моллюск является кожной вирусной инфекцией, которая обычно наблюдается у здоровых детей и детей с ослабленным иммунитетом. Инфекция вызвана вирусом контагиозного моллюска семейства Poxviridae.
Контагиозный моллюск проявляется в виде единичных или множественных мелких белых или телесного цвета папул, которые обычно имеют углубление в центре. Углубление не всегда может быть у детей младшего возраста, и, вместо этого, папулы могут иметь вид угревой сыпи.
Повреждения различаются по размеру (от 1 мм до 1 см в диаметре) и безболезненны, хотя отдельных пациентов может беспокоить зуд в области высыпаний. В среднем на теле появляется до 11-20 папул и часто болезнь склонна к спонтанному разрешению.
Тем не менее, у пациентов с ослабленным иммунитетом контагиозный моллюск может быть тяжелой инфекцией с сотнями папул на теле. Обширные ивысыпания указывают на позднюю стадию иммунодефицита.
Высыпания контагиозного моллюска обычно начинаются на ограниченном участке кожи, хотя инфекция может распространяться на другие части тела — например, половые органы, промежность, лобок и окружающую кожу – путем аутоинокуляции.
Контагиозный моллюск может передаваться половым путем, в связи с чем следует учитывать насилие над детьми при генитальных или промежностных локализациях. Но, как правило, наиболее распространенным путем переноса инфекции на половые органы является аутоинокуляция.
В большинстве случаев, передающийся половым путем моллюск проявляется в виде папул, локализующихся исключительно на половых органах.Испанское исследование показало, что передача контагиозного моллюска половым путем увеличилось с 1987г. по 2007г. в три раза.
Редко, контагиозный моллюск может также распространяться с гениталий на полость рта, конъюнктиву и роговицу что чаще происходит во время орально-генитального секса.
Последний сценарий может привести к хроническому конъюнктивиту или поверхностному точечному кератиту, что усложняет лечение поражений в орбитальной области.
Вокруг папул у некоторых больных может развиваться экзема, что наблюдается у более 30% пациентов и, главное, повышает риск аутоинокуляции при расчесывании экзематизированных частей с распространением вирусных частиц на другие участки тела.
Хронический конъюнктивит и экзема, вызванные контагиозным моллюском склонны к спонтанному разрешению. Ранее существовавшая экзема может также предрасполагать детей к инфекцированию вирусом. 62% детей с контагиозный моллюск в Австралии страдали экземой.
КМ передается при тесном физическом контакте с инфицированным человеком или через используемые им предметы. В одних только Соединенных Штатах в 1990-х годах было зарегистрировано 280000 посещений пациентов в год по поводу контагиозного моллюска.
В то время как данные ограничены, несколько исследований показали, что во всем мире распространенность составляет 5%-7,5% среди детского населения, но число КМ увеличивается до 5% -18% среди ВИЧ- положительного населения и даже достигает 30% среди при синдроме приобретенного иммунодефицита (СПИД) у пациентов с CD4 + ниже 100 / мл.
Инфекция наблюдается также при более высокой частоте в определенных географических районах с тропическим климатом, таких как Конго, Фиджи и Папуа-Новая Гвинея, где заболеваемость может приближаться к 20% детского населения.
Не известно, то ли это увеличение распространенности обусловлено генетической восприимчивостью этих групп населения к инфекции КМ или же КМ становится более вирулентным в тропических условиях.
Инфекция у иммунокомпетентных пациентов, как правило, самоограничивается и разрешается самостоятельно в пределах 6 — 9 месяцев. В одном исследовании сообщалось спонтанное разрешение у 94,5% больных в течение 6,5 месяцев после первичного инфицирования.
Кроме того, то же самое исследование показало, что 23% участников исследования были вылечены в течение одного месяца после первой консультации у дерматолога. Следует подчеркнуть, что спонтанное разрешение в первую очередь происходит у иммунокомпетентных пациентов.
В отличие от этого, люди с подавленной иммунной системой часто страдают устойчивыми формами КМ, который напрямую коррелирует с уровнем иммунодефицита.
Биология и патогенез контагиозного моллюска
КМ является одним из самых крупных человеческих вирусов. Он относится к роду Molluscipoxvirus и содержит двухцепочечную ДНК 200-300 нм в длину. Геном ковалентно связан с обоих концов и кодирует излишние, повторяющиеся последовательности на обоих концах.
Рестрикционная эндонуклеаза используется для отличия между четырьмя видами контагиозного моллюска — КМ-1, КМ-1a, КМ-2, и КМ -3 — которые все, кажется, вызывают очень похожие проявления заболевания. Из них наиболее распространён MCV-1, а MCV-2 обычно проявляется у взрослых и часто передается половым путем.
Геном КМ-1 был полностью секвенирован и были определены некоторые новые генные продукты, участвующие в патогенезе и уклонении от иммунной системы: MC54L, MC148, MC013L, MC159 и глутатионпероксидаза.
Белок MC54L предотвращает воспаление путем связывания провоспалительного цитокина человеческого интерлейкина-18. 20 MC148 способствует репликации вируса, предотвращая дифференциацию инфицированных кератиноцитов.
MC159 взаимодействует с Fas (CD95 членом семейства рецепторов фактора некроза опухоли), фактор фактора некроза опухоли (ФНО), и ФНО, связывается с апоптозиндуцирующим лигандом (TRAIL), чтобы ингибировать апоптоз.
MC80R, главный комплекс гистосовместимости (МНС) класса I гомолог, сталкивается с хостом презентации пептидов, специфичных для КМ и ингибирует клеточную цитотоксичность инфицированных клеток.
Наконец, инфицированные клетки экспрессируют глутатионпероксидазу, чтобы предотвратить лейкоцитов-опосредованное окислительное повреждение. В совокупности эти вирусные генные продукты могут не поддерживать активную инфекцию, пока иммунная система хозяина постепенно преобладает.
КМ попадает в кожу через небольшие ссадины; это объясняет, почему КМ часто встречается у лиц с экземой и атопией, которые, как правило расчесывают воспаленные участки на коже.Далее КМ проникает в нижние слои эпидермиса и начинает репликацию, распространяясь в эпидермисе.
По разным оценкам инкубационный период колеблется от 14 дней до 6 месяцев. Когда активная инфекция начинается, эпидермис гипертрофируется, распространяясь в подлежащую дерму.
По мере прогрессирования инфекции, количество вирусов нарастает, заставляя клетки сосочкового слоя мигрировать вверх в то время как гиперплазия клеток базального слоя одновременно способствует замене ими мигрирующих клеток сосочкового слоя.
Вирусные структуры редко наблюдаются в базальном слое и структура базальной пластинки остается неизменной.Гипертрофированные клетки эпидермиса выступают над кожей и образуют характерную опухоль наблюдаемую при контагиозном моллюске в виде папулы.
Диагностика
Морфологические проявления КМ в большинстве случаев достаточно типичны, чтобы установить клинический диагноз.Тем не менее, в некоторых случаях диагностика может быть более сложной. Используя лупу или дерматоскопом визуализируется характерная центральное углубление, часто помогающее в диагностике.
Если увеличение элемента КМ не позволяет установить заключительный диагноз, врач может провести биопсию пораженного участка и провести либо гистологические исследования или методы полимеразной цепной реакции (ПЦР). Гистопатология обычно демонстрирует эпидермальную гиперплазию с образованием кратера, заполненного вирусами КМ.
Вирусы КМ определяются как огромные (до 35 мкм) дискретные яйцевидные интрацитоплазматические тельца — включения, большие ацидофильные зернистые массы, отодвигая ядро и многочисленные гранулы кератогиалина в сторону.
Хотя идентификация вируса КМ является убедительной для диагностики, обнаружение вируса может быть затруднено в некоторых уплотненных воспаленных очагах.
Интактные элементы КМ отображают небольшое воспаление в то время как разрушенные элементы показывают смешанную воспалительную реакцию, характеризующуюся мононуклеарными клетками, нейтрофилами и многоядерными гигантскими клетками.С помощью электронной микроскопии можно увидеть вирионы в форме кирпичей.
Контагиозный моллюск может напоминать клиническую картину при другим расстройствах. Редко, они могут быть спутаны с бородавками и, если расположены на половых органах, могут быть ошибочно приняты за кондиломы, вызываемые папилломавирусной инфекцией.Гигантские узелки КМ могут напоминать базальноклеточную эпителиому, кератоакантому, обыкновенные бородавки, кондиломы или бородавчатую дискератому.
Клиническое ведение
Почти у всех иммунокомпетентных лиц контагиозный моллюск является самоограничивающейся болезнью, которая спонтанно разрешается, как правило, без рубцов. Разрешение этой инфекции без терапевтического вмешательства является одной из стратегией лечения, что также минимизирует расходы на здравоохранение.
Независимо от того, требуется ли лечение, очень важно, чтобы врач информировал пациента о необходимости избегать посещения бассейнов, где купаются здоровые люди, не давать личные предметы гигиены здоровым лицам (полотенце, одежда и др., у детей личные игрушки), избегать физического контакта с другими людьми.
Терапевтическое вмешательство в лечении контагиозный моллюск предназначено только для ускорения процесса ликвидации. Систематический обзор в 2009 году показал, что нет достаточных доказательств, чтобы поддержать использование любого лечения как окончательно эффективного.
Тем не менее, для быстрого разрешения ограниченных поражений клинический опыт выступает за использование выскабливания, криотерапии, и некоторых местных средств.
Таким образом, пациент, возможно, пожелает обратиться за лечением по целому ряду причин, в том числе: уменьшение зуда, минимизация аутоинокуляции, а также передача инфекции другим, решение косметических проблем, предотвращение образования рубцов, вторичной инфекции или кровотечения из поражений.
Пациенты с передаваемым половым путем КМ должны получать лечение на ранней стадии, чтобы предотвратить распространение инфекции на будущих сексуальных партнеров.Быстрое лечение также показано для ослабленных иммунитетом пациентов, у которых инфекция может стать серьезной.
До начала лечения, врач должен провести осмотр кожи всего тела, чтобы выявить все повреждения. Отказ от лечения всех повреждений может привести к дальнейшему распространению инфекции и аутоинокуляции. Кюретаж, криотерапия, и кантаридин считаются методами терапии первой линии в связи с их популярностью и установленной эффективностью для разрешения ограниченных поражений.
Кюретаж предполагает физическое удаление поражений с использованием кюретки и является предпочтительным выбором лечения в Нидерландах. Неэффективность лечения часто встречается при обширных поражениях и сопутствующем атопическом дерматите.
Для уменьшения боли и дискомфорта, связанных с процедурой выскабливания, которая может вызывать стресс у некоторых детей, используют местные анестетики.
Криотерапия представляет собой использование ватного тампона, смоченного в жидком азотес экспозицией для каждого элемента от 6 до 10 секунд.В исследованиях показано преимущество метода криотерапии перед кремом имиквимод.Однако, криотерапия также имеет достаточно побочных эффектов, таких как боль, образование пузырей, депигментаций и мягких рубцов.
Кантаридин — самый популярный метод лечения среди американских дерматологов, наносится непосредственно на поражения, как правило, ватным тампоном.
Для предотвращения дальнейшей аутоинокуляции или передачи место нанесения кантаридина должно затем быть покрыто повязкой с последующим смыванием кантаридина водой с мылом через 2 — 6 часов после нанесения.
Лечение можно повторять через каждые 2-4 недели и оно противопоказано при наличии поражений, расположенных на лице, половых органах или перианальной области. Ретроспективное исследование показало, что 90% детей, получавших кантаридин при КМ достигли полного излечения.
Среднее число посещений пациентов для достижения полного излечения составило 2,1. Около 95% родителей детей, участвующих в исследовании заявили, что они удовлетворены лечением и были бы готовы, чтобы их ребенка снова обрабатывали кантаридином.Побочные эффекты включали кратковременное жжение, эритему, боль и зуд.
В литературе были описаны некоторые виды терапии второй линии, в том числе (но не ограничиваясь ими): Имиквимод, sinecatechins мазь, подофиллин, гидроксид калия, салициловая кислота, топические ретиноиды, оральный циметидин, импульсные лазеры на красителях и нитрат серебра.
Однако, эффективность этих методов лечения является спорной. В своих обзорах Ван дер Воуден и соавт (2009г.) и Браун и соавт. (2006г.) проанализировали сравнительные исследования с участием вышеупомянутых методов лечения второго ряда.
У пациентов с иммунодефицитом моутт развиваться серьезные, постоянные инфекции не только КМ, но и условно-патогенных микроорганизмов.
Процедуры, которые приводят к образованию ран, такие как кюретаж, у них следует избегать, поскольку раны повышают риск дополнительного инфицирования. Вместо этого рекомендуется применение имиквимода 3 раза в неделю.
Проведены исследования, позволившие добиться успешного сокращения генитальных поражений с использованием 0,05% геля ингенола мебутата в виде точечной обработки у пациентов, перенесших трансплантацию почки.
У ВИЧ-положительных пациентов резистентные поражения иногда разрешаются только после начала высокоактивной антиретровирусной терапии (ВААРТ).
Регресс резистентных поражений у ВИЧ-положительных пациентов был достигнут за счет использования внутривенного цидофовира, нуклеотидного аналога дезоксицитидина монофосфата. Однако, системный цидофовир может быть токсичным для почек.
В связи с этим в настоящее время изучается в качестве потенциального терапевтического агента топический цидофовир.
Авторы одного из испытаний сообщили о достигнутом полном разрешении серьезного случая КМ на лице больного ВИЧ через 2 месяца после лечения топическим цидофовиром в виде 2% мази.
Пациенты с атопическим дерматитом подвергаются большему риску образования рубцов с увеличением числа поражений, поэтому им кюретаж не рекомендуется.
Прежде, чем приступить к терапии КМ, врач должен провести лечение атопического дерматита топическими кортикостероидами и антигистаминными препаратами.
Джавед и Тиринг в опубликованном отчете достигли полной ремиссии КМ у ребенка с атопическим дерматитом с помощью 0,015% геля ингенола мебутата. При этом наблюдался регрес и отдаленных необработанных элементов КМ.
Ингенола мебутат был одобрен FDA США для лечения ороговевающего кератоза. Механизм препарата заключается в некротизации поражения, обусловленной нейтрофил-опосредованной, клеточной цитотоксичностью. Пациентов с периокулярными поражениями следует направлять к офтальмологу для дальнейшего лечения.
Заключение
В настоящее время нет утвержденной FDA терапии для КМ и нет широко распространенных стандартов медицинской помощи. Многие педиатры предпочитают спонтанное разрешение агрессивной терапии. Тем не менее, исследования должны по-прежнему проводиться в надежде найти ответ на подход к лечению этой детской инфекционной болезни.
Кроме того, передаваемый половым путем, КМ должен рассматриваться не только в интересах пациента, но и для предотвращения заражения сексуального партнера.
Самое главное в том, что стандартизированная терапия должна быть разработана для пациентов с ослабленным иммунитетом, которые могут сильно пострадать от генерализованного КМ как физически, так и психологически, особенно на лице и гениталиях.
Оставить комментарий