
Перелом лодыжки часто диагностируется у пациентов любого возраста и пола. Реабилитация начинается практически сразу после наложения гипса — с минимальных физических нагрузок. О полном восстановлении можно говорить, если человек успешно возвращается к активному образу жизни. Сократить срок реабилитации, избежать неправильного сращения костных отломков поможет комплексный, поэтапный подход к лечению:
- медикаментозная терапия,
- физиотерапевтические процедуры,
- сеансы массажа,
- упражнения лечебной физкультуры.
На начальном реабилитационном этапе после перелома лодыжки эти меры улучшают кровообращение в травмированной конечности: ускоряется рассасывание отеков, купируется воспаление, что способствует восстановлению костных и мягких тканей. А постепенное повышение двигательной активности помогает укрепить мышечно-связочный аппарат голеностопа.
Особый подход требуется к реабилитации пожилых пациентов, так как сращение костей у них протекает медленно, а мышцы, если допустить их атрофию, после 50 лет практически не восстанавливаются.
Для правильного сращения костей после перелома лодыжки на ногу накладывается гипс. Прочная повязка предупреждает смещение отломков, ускоряя восстановление.
Но долгое пребывание в гипсе ухудшает снабжение тканей кислородом, питательными и биоактивными веществами. Чтобы события не развивались по такому негативному сценарию, важно пройти полный курс массажа и других физиотерапевтических процедур.
Они не дают застаиваться крови и развиваться воспалению, стимулируют рост новых клеток.
Реабилитация после перелома лодыжки обязательно включает массажные сеансы. Растирания, поглаживания способствуют быстрому восстановлению поврежденных тканей голеностопа. Усилить эффективность помогут кремы с разогревающим, обезболивающим, противоотечным действием. Особенно полезны препараты с пихтовым маслом, фитоэкстрактами сабельника, окопника, золотого уса.
Восстановление после переломов ускоряется благодаря таким эффектам массажа:
- улучшение местного кровотока;
- устранение отечности и застойных явлений;
- стимулирование регенерации хрящевых тканей;
- повышение мышечного тонуса;
- увеличение амплитуды движений после переломов.
Щадящий массаж проводят и до снятия гипса — непосредственно поверх повязки, для чего в ней иногда прорезают окошки. Одновременно массируется область тела выше и ниже. Сначала движения мягкие, поглаживающие, не доставляющие больному дискомфорта.
По мере укрепления мышц и связочно-сухожильного аппарата используются более интенсивные приемы — разрешены постукивания, разминания, вибрации.
Благодаря этому уже до снятия гипса повышается объем движений в травмированной зоне, ослабевают и вскоре совсем исчезают боли в лодыжке.
Массаж после перелома голеностопа можно выполнять и в домашних условиях: поглаживать, разминать, встряхивать поврежденную ногу, захватывая область лодыжки и пяток. Но профессионалы сделают это качественнее: они лучше чувствуют мышцы, знают, где нужно усилить давление, а где действовать мягче.
В пансионате «Тульский дедушка» медицинский персонал в совершенстве владеет всеми техниками массажа: классический — расслабит мышцы, вакуумный — улучшит кровоснабжение, а точечный — усилит лимфодренаж.
Физиолечение начинают сразу после купирования воспаления. Хорошо зарекомендовали себя до и после снятия гипса такие физиотерапевтические процедуры:
УВЧ — воздействие электромагнитного поля ультравысокой частоты улучшает кровообращение.
Магнитотерапия — магнитное поле способствует полноценному и быстрому восстановлению костных тканей.
Интерференционная, или АИТ-терапия — метод лечения с применением переменных токов низкой частоты, колебания которых накладываются друг на друга. Процедура направлена на укрепление мышц.
УФО — ультрафиолетовые лучи ускоряют сращение костных отломков.
Для всех физиопроцедур характерны следующие терапевтические свойства:
- снижение выраженности болевого синдрома;
- улучшение кровоснабжения костных, хрящевых, мягких тканей;
- устранение мышечных спазмов;
- рассасывание отеков;
- профилактика атрофии мышц голеностопа в период иммобилизации;
- защита от инфицирования через раневую поверхность.
Особенно полезны после перелома лодыжки аппликации с парафином, воском, озокеритом. Под воздействием высоких температур кость восстанавливается быстрее, а вероятность осложнений снижается.
В пансионате «Тульский дедушка» используются физиотерапевтические аппараты новейших модификаций. Восстановление после перелома лодыжки проводится под наблюдением младшего медицинского персонала. Во время процедур не возникает болей, других дискомфортных ощущений. Назначения дает опытный физиотерапевт после беседы с пациентом и внимательного изучения истории болезни.
Также на начальном этапе реабилитации применяются антибиотики — они необходимы для профилактики бактериальной инфекции.
Восстановление костных структур в лодыжке медленнее протекает у пожилых людей из-за старения организма. Снижаются выработка коллагена, скорость формирования новых, здоровых клеток. Поэтому возрастным пациентам с переломом лодыжки рекомендован курсовой прием хондропротекторов. Длительность курса — от 2 месяцев до года. Лечение начинается сразу после травмы и до снятия гипсовой повязки.
Помимо хондропротекторов, способствующих восстановлению костей и хрящей, применяются витамины и минералы. Препараты восполняют запасы аминокислот, микро-и макроэлементов, укрепляют организм в целом — в итоге реабилитация после переломов занимает гораздо меньше времени.
У стариков часто есть проблемы с памятью. Пожилые люди забывают принимать лекарства, которые помогают при переломе лодыжки, или, напротив, не помнят, что выпили таблетку, и тут же глотают следующую.
Иногда нет возможности контролировать прием ЛС пожилыми родственниками. Тогда стоит воспользоваться услугами опытных сиделок.
Медсестры из пансионата «Тульский дедушка» по назначенному врачом графику выдают пациенту препараты, способствующие восстановлению кости после повреждения голеностопа.
Пациенты длительное время не могут наступать на поврежденную ногу, что может стать причиной ослабления мышц вокруг лодыжки. Физиотерапевтических процедур, массажа бывает недостаточно — требуется комплекс упражнений лечебной физкультуры.
Уже на второй день после наложения гипса нужно постоянно шевелить пальцами больной конечности, напрягая мышцы, поворачивать ногу из стороны в сторону, скользить ею по постели. Кроме того, нужно давать нагрузку здоровой ноге, делать упражнения для рук, корпуса.
Врачи рекомендуют пациентам меньше оставаться в постели. Спустя несколько дней после переломов можно передвигаться на костылях по комнате и коридору.
Но основные занятия ЛФК после перелома лодыжки начинаются на втором этапе реабилитации. Интенсивность, амплитуда движений постепенно повышаются.
Упражнения предотвращают мышечную слабость, нормализуют вегетативные функции, что позволяет сократить время восстановления конечности.
Кроме того, регулярные занятия улучшают психоэмоциональное состояние человека после переломов: он отмечает, что боль утихает, мышцы становятся крепче, движения увереннее.
Заниматься лечебной физкультурой можно в домашних условиях. Но, чтобы не допустить осложнений после переломов, лучше воспользоваться услугами медиков.
В пансионате «Тульский дедушка» постояльцы с повреждениями голеностопа занимаются гимнастикой под контролем врача-реабилитолога.
Он составляет комплекс ЛФК с учетом характера переломов (со смещением или без), выраженности симптомов, общего состояния организма; следит за правильным выполнением упражнений.
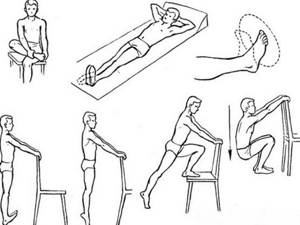
Примеры упражнений в положении лежа, сидя, стоя
Полное сращение костей возможно только с приложением дозированных нагрузок на поврежденную ногу. Сначала приходится преодолевать некоторую боль, но ее появление закономерно.
После снятия гипсовой повязки врач составляет график занятий, подбирает самые результативные упражнения. Нельзя сразу стараться выполнять их все, лучше прислушиваться к себе. Если какое-то из упражнений доставляет сильную, нестерпимую боль, тренировку надо остановить.
Возобновить ее разрешается после продолжительного отдыха, который нужно дать травмированной лодыжке.
Восстановлению после оскольчатых и простых переломов способствуют такие упражнения:
- медленное вращение стопами;
- сгибание и разгибание пальцев;
- разведение носков в стороны с максимальным разворотом бедра (лежа на спине);
- «велосипед» в положении сидя на стуле и лежа;
- подъем прямых ног из положения лежа на животе — до прямого угла в тазобедренных суставах;
- махи ногами вверх–вниз, влево–вправо;
- перекат с пятки на носок, а затем с одной стороны стопы на другую.
На втором этапе реабилитации, как только врач разрешит снять гипс, пациенты пользуются велотренажерами, бегущей дорожкой, занятия на которых укрепляют мышцы. Конечно, здесь важно не давать чрезмерные нагрузки заживающей лодыжке. Для подстраховки используют эластичные бинты, специальные фиксаторы-голеностопники.
Разновидности эластичных ортезов на голеностоп: легкой фиксации и усиленные.
После переломов полезны прогулки на свежем воздухе, оказывающие тонизирующее действие на весь организм.
- постное мясо,
- прозрачные супы, бульоны,
- постная и жирная рыба,
- крупяные каши,
- кисломолочные продукты,
- подсушенный белый хлеб,
- свежие овощи в виде салатов, приправленные растительным маслом,
- свежие и сушеные ягоды, фрукты,
- семена, орехи.
В период реабилитации важен и правильный питьевой режим. В день снятия гипсовой повязки с лодыжки рекомендуется выпить не менее 2,5 литров жидкости. Полезны после переломов слабощелочные минеральные воды, соки, компоты, морсы с кисло-сладким вкусом, молочные кисели. Из средств народной медицины используют ромашковый чай и отвар шиповника.
В пансионате «Тульский дедушка» работают повара, знающие, какие блюда помогут человеку быстрее восстановиться после перелома лодыжки. В пище содержится минимум вредных жиров, но много белков, углеводов, витаминов, микро- и макроэлементов. Ежедневное меню составляется индивидуально с учетом вкусовых пристрастий постояльцев.
Восстанавливаться после переломов целесообразно в медицинских учреждениях. В них работают врачи, практикующие комплексное лечение повреждений опорно-двигательного аппарата. Они составляют грамотные терапевтические схемы, рекомендуют наиболее эффективные упражнения, массажные и физиотерапевтические процедуры, которые в домашних условиях недоступны.
Оставить комментарий
Перелом лодыжки: лечение и реабилитация – НаПоправку
Перелом лодыжки — относительно распространённая травма, часто возникающая в результате смещения гостей в нижней части голени, в области голеностопа, при падении или спортивной травме.
Для лечения перелома лодыжки используют фиксацию костей с помощью гипсовой повязки или хирургическую операцию. Полное восстановление после перелома обычно занимает от 8 до 12 недель. Если вы подозреваете у себя перелом голеностопа, немедленно обратитесь в травмпункт.
- боль в нижней части голени, стопе;
- невозможность продолжать движение;
- припухлость лодыжки;
- «хруст» при попытке прощупать место травмы;
- деформация ноги в области голеностопа;
- кость проткнула поверхность кожи (открытый или осложненный перелом).
Иногда из-за боли при переломе лодыжки человек испытывает обморочное состояние, головокружение или чувство общего недомогания.
Отличить легкий перелом (без смещения костей или поднадкостничный) от вывиха или ушиба может быть затруднительно. Поэтому для точной диагностики нужно сделать рентген.
Попытайтесь избежать какой-либо нагрузки на ногу. Попросите знакомого или родственника отвезти вас в ближайший травмпункт или вызовите скорую помощь.
Во время транспортировки до машины помощник должен поддерживать вас со стороны поврежденной ноги, в то время как вы передвигаетесь с помощью другой ноги.
В ожидании медицинской помощи желательно приложить к месту травмы лед, обернутый в ткань (например, полотенце), и придать ноге возвышенное положение.
Вы можете принять безрецептурные болеутоляющие препараты для снижения боли. Ибупрофен или парацетамол — хороший выбор. В случае открытого перелома нужно вызвать скорую помощь.
Врач должен обеспечить вам надежное обезболивание. Для этого применяют инъекции обезболивающих препаратов, реже — капельницы с лекарственным средством или ингаляционный наркоз.
Чтобы подтвердить перелом и выбрать правильную тактику лечения необходимо рентгеновское исследование поврежденной ноги.
В случае смещения костей в области перелома, врач проведет закрытую репозицию, то есть постарается вернуть костные отломки в правильное положение, сопоставив их между собой, без операции. Во время процедуры вы не должны чувствовать боли, так как врач проводит тщательную анестезию.
Простые переломы без смещения не требуют репозиции. Репозиция костей помогает справиться с болью и отеком лодыжки и снижает риск возникновения осложнений в результате перелома.
Как правило, переломы лодыжки срастаются за 6-8 недель, в течение которых вам придется пробыть в гипсе. Через четыре недели вы сможете перемещать некоторый вес на поврежденную ногу или заменить гипс на специальную съёмную обувь. До того, как кости срастутся, вам придется регулярно посещать врача и делать контрольные рентгеновские снимки.
Более серьезные переломы часто требуют хирургической операции для проведения репозиции костей. При выполнении хирургической операции обычно используется общий наркоз (когда вас погружают в состояние сна).
Хирург делает разрез кожи около лодыжки и возвращает кости в нормальное положение. Чтобы зафиксировать отломки используют металлические пластины, винты, спицы и другие приспособления.
Затем рана зашивается. Эта операция называется открытой репозицией с использованием металлоконструкций (внутренняя фиксация перелома).
Как правило, металлоконструкции не удаляются, если они не вызывают проблем.
В редких случаях хирург может использовать внешний аппарат для фиксации сломанных костей. Эту процедуру называют внешней фиксацией. Большинство людей останется в больнице в течение двух или трех дней после операции.
Для заживления сломанной лодыжки требуется приблизительно от 6 до 12, но может потребоваться больше времени, чтобы полностью восстановить движение голени и стопы. То, как скоро вы сможете вернуться к работе, зависит от того, насколько серьёзным был перелом лодыжки и от типа работы, которую вы выполняете, но скорее всего, вы не сможете работать в течение по крайней мере 4 — 6 недель.
Соблюдайте двигательный режим, который вам рекомендовал травматолог, приходите на контрольные явки к врачу, чтобы следить за ходом восстановления функции ноги. Не мочите гипс.
Попросите, чтобы друзья или члены семьи ходили вместо вас в магазин, поскольку вы не будете в состоянии делать это самостоятельно. Вы, однако, будете в состоянии перемещаться по дому на костылях и пользоваться лестницей. Вас могут направить к физиотерапевту, он покажет вам упражнения, которые помогут разработать ногу после снятия гипса и вернуть ей прежнюю работоспособность.
Посетите врача, если:
- Боль усиливается или не снижается при приеме обычных обезболивающих. Врач сможет выписать вам более сильное обезболивающее.
- Вы ощущаете какие-либо другие медицинские проблемы или хотите посоветоваться по поводу возможности выхода на работу.
- Вы планируете полететь самолетом после хирургического лечения перелома лодыжки. Недавняя хирургическая операция является фактором риска возникновения тромбоза глубоких вен, и ваш врач поможет его предотвратить.
- Вы чувствуете покалывание или потерю чувствительности в пальцах ноги.
- Появились неприятно пахнущие выделения из операционного шва.
- Кожа в области голеностопного сустава или стопы приняла синеватый оттенок.
- Лодыжка становится сильно припухшей.
Последние 4 признака могут указывать на наличие инфекции или проблему с передачей в лодыжку нервных сигналов и крови.
Обратитесь в ближайший травмпункт, если подозреваете, что сломали лодыжку. Лечением этого вида переломов занимается травматолог, которого можно выбрать, ознакомившись с отзывами у нас на сайте.
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Можно ли делать МРТ при наличии зубных имплантов или брекет-систем?
МРТ или магнитно-резонансная томография — современный метод высокоточного исследования организма человека, основанный на действии магнитных волн. И в этом причина определенных ограничений для проведения процедуры, в том числе, пациентам с имплантами зубов. В каких случаях обследование безопасно и есть ли жесткие ограничения для людей с имплантами зубов?
Принцип работы МРТ
Конечный результат МРТ обследования — это изображения организма человека “изнутри”, создаваемое с помощью магнитных волн. В аппарате образуется магнитное поле, в которое помещается пациент, и компьютер фиксирует исходящий от молекул его тела обратный сигнал.
Полученное изображение — не просто фотография. Магнитные импульсы создают трехмерную послойную картинку, то есть, рассмотреть организм можно на разной глубине и с разных сторон. Метод позволяет получить точную информацию:
- о месте локализации новообразований, даже малой формы;
- о микроинсультах и кровоизлияниях;
- незаметной для других типов сканирования деформации сосудов, аневризме и рассеянном склерозе;
- не определяемых на других устройствах межпозвоночных грыжах.
Влияние процедуры МРТ на импланты
Поскольку обследование базируется на использовании магнитных волн, у многих пациентов возникает логичный вопрос: можно ли делать МРТ с имплантами зубов? Эти опасения понятны, но не всегда обоснованы.
В стоматологии, как и в любом другом направлении медицины, технология протезирования постоянно развивается, появляются новые материалы и методики. Так, если раньше зубные коронки изготавливались из сплава меди и золота, то сегодня вам предложат металлокерамику или титановый сплав.
В чем разница? Старая технология медь-золото давала искажения на снимках МРТ, но при этом не влияла на здоровье или состояние пациента во время процедуры.
Сегодня в стоматологии массово используется титан с небольшими примесями других элементов, что делает протез более легким и прочным.
По своей природе титан химически инертен, поэтому не окисляется, не выделяет вредных веществ и не реагирует на магнитные волны, а значит не дает искажения на снимках. Все это касается не только зубов, но и протезов костей, суставов.
Металлокерамика при МРТ также не влияет ни на самочувствие, ни на результат диагностики.
Но, кроме самого импланта есть еще штифты, пластины и винты, на которые он крепится. В них и может заключаться проблема.
Детали креплений имплантов изготавливаются из различных ферромагнетиков, особых сплавов железа, которые имеют положительную магнитную восприимчивость.
Воздействие на них магнитного поля может давать искаженные результаты и влиять на самочувствие пациента во время процедуры.
Как воздействуют железные детали имплантатов на различные области при МРТ
Вне зависимости от области обследования перед процедурой необходимо обязательно снять все металлические предметы:
- кнопки,
- заклепки,
- крючки,
- молнии,
- пряжки,
- ключи,
- монеты,
- брелоки,
- украшения,
- часы,
- мобильные телефоны,
- магнитные носители (кассеты, дискеты),
- кредитные карточки.
Кроме того, необходимо предупредить медицинский персонал о наличии в теле имплантов или протезов, особенно с содержанием металлов. При МРТ головы и шейного отдела позвоночника сплавы железа в крепеже зубных протезов могут нагреваться и двигаться.
Это может привести не только к искажению результатов диагностики, но и к дискомфорту или возможной травме обследуемого. Однако, подобный исход возможен только при наличии в теле больших фрагментов металла, а масса штифта или пластины ничтожно мала.
Поэтому даже при наличии большого количества имплантов возникновение подобной ситуации практически невозможно. И уж точно, присутствие в теле импланта не повод отказываться от МРТ.
На остальные виды МРТ – костей, суставов, грудного и поясничного отделов позвоночника – наличие металлических креплений в зубных имплантатах никакого влияния не оказывает. Непосредственно МРТ диагностику зубов назначают редко, к челюсти сложно «подобраться» с помощью этого томографа.
А МРТ конечностей, поясницы и позвоночника проходят без последствий. Диагностику зубов этим методом назначают редко — к челюсти сложно «подобраться» с помощью МРТ.
Мифы о процедуре МРТ
Чему не стоит верить, отправляясь на МРТ:
1. Во время процедуры нагреваются и двигаются импланты.
Удельный вес металлической детали крепления имплантата ничтожно мал, а значит и дефектов на снимках и дискомфорта для пациента от нее не будет.
Но все же стоит предупредить медицинский персонал, если она состоит из диоксида циркония, чистой керамики или дорогих сплавов, противопоказаний к МРТ нет, а вот если металлокерамика, необходимо уточнить, из каких металлов и примесей состоит имплантат.
Если в составе много металлов ферромагнитов, скорее всего, качество изображения будет снижено и оценить структуры, находящиеся за конструкцией, будет невозможно.
2. Нельзя делать МРТ при беременности.
Это неправда только отчасти. В первом триместре беременности происходит закладка тканей и жизненно-важных органов ребенка, поэтому любое физическое, химическое и биологическое воздействие должно быть исключено.
Поэтому МРТ в этот период проводят лишь по экстренным показаниям.
Однако на поздних сроках диагностика позволяет определить положение ребенка, выявить узкий таз у беременной и даст возможность акушеру подготовиться к правильному принятию родов.
3. Проходить МРТ с протезами больно.
Нет, это абсолютно безболезненная и безопасная процедура. Можно проходить МРТ даже с титановыми пластинами, они не подвержены воздействию магнитного поля и не могут нанести вред. В процедуре могут отказать только при имплантированной стальной пластине в теле пациента, поскольку она нагревается и смещается под воздействием магнитного поля, что может травмировать пациента.
Что может стать настоящей причиной для отказа от МРТ?
- Клаустрофобия. Пациента помещают в закрытый аппарат на непродолжительное время, что может спровоцировать паническую атаку. Но здесь все зависит от степени клаустрофобии и вида обследования. Кроме того, каждый аппарат имеет “тревожную” кнопку, при нажатии которой процедура немедленно останавливается и к пациенту подходит медицинский персонал.
- Установленный кардиостимулятор может прийти в опасный резонанс с магнитными волнами и прекратить работу.
- Слуховой аппарат перед началом обследования необходимо обязательно снять, так как под воздействием магнитного поля может быть поврежден магнит в составе аппарата.
А наличие имплантов среднего и внутреннего уха является абсолютным противопоказанием, так как в их составе часто используются сплавы металлов с сильными магнитными свойствами.
- Инсулиновая помпа является абсолютным противопоказанием для проведения МРТ.
Перед процедурой необходимо обязательно сказать врачу обо всем, что может отразиться на вашем здоровье и результате диагностики. Нельзя замалчивать что-то в страхе, что МРТ не сделают.
Как правило, любая проблема решаема, а в случае с металлическими протезами и имплантами в теле пациента врач просто настроит томограф, так, что с учетом расположения и состава протеза прибор выдаст максимально качественный четкий снимок. При абсолютных противопоказаниях к проведению МРТ врач подберет наиболее информативный и разрешенный в вашем случае вид исследования.
Если же пациент “забудет” о ненастоящей идеальной улыбке, снимки получатся смазанными, и придется проходить МРТ заново, уже честно признавшись во всех вмешательствах в организм.
Если вы планируете пройти МРТ диагностику у квалифицированных специалистов, на современном оборудовании экспертного класса в комфортных условиях и в кратчайшие сроки — позвоните по номеру телефона, указанному на сайте, или оставьте заявку в форме обратной связи. Специалисты медицинского центра «Адмиралтейские верфи» ответят на ваши вопросы и проведут все необходимые обследования в течение одного рабочего дня. Давайте заботиться о вашем здоровье вместе!
Вопросы к стоматологам и ответы на них
Марина , 32 года
Планирую установить имплант. Нужно ли перед этим сдать какие-то анализы?
Ответ:
Марина, самое правильное решение — прийти на консультацию к врачу-имплантологу. Он изучит индивидуальные особенности, расскажет о том, как будет проходить процедура и перечислит, какие анализы необходимо сдать в вашем случае.
Наталья , 37 лет
Мне удалили 3 задних зуба, сказали, что коронки ставить не было смысла. Но теперь боюсь, что испортится прикус. Подумываю об имплантации. В рекламе обещают новые зубы за 5000 рублей. Это реальная цена или заниженная?
Ответ:
Наталья, имплантация — не единственный возможный вариант для вас. Существует съемное протезирование — бюгели, пластинчатые протезы, например. Что касается несъемного, стоимость имплантов у нас — от 5000 руб., отдельно учитывается протезирование на импланте. Вы можете прийти в нашу клинику на консультацию, задать свои вопросы, а мы расскажем подробнее о процедуре и составим план лечения.
Олег , 26 лет
Слышал, что между удалением зуба и установкой импланта должно пройти какое-то время, но мне бы не хотелось испытывать связанный с этим дискомфорт. Возможно ли сделать все сразу? Если это имеет значение, врач рекомендовал импланты «Эниридж», их я и собираюсь ставить.
Ответ:
Олег, видимо, врач порекомендовал вам Anyridge не случайно: эти импланты разработаны как раз для одномоментной установки.
Одна из их особенностей — облегченное резьбовое строение, позволяющее вкручивать имплант с силой всего 40 Ньютонов. Благодаря этому можно установить имплант и пластмассовую временную коронку сразу после удаления.
Коронка не нагружает имплант, и через какое-то время можно будет провести стабилизацию с усилием закрутки до 150 Ньютонов.
Роман , 29 лет
Здравствуйте! Недавно услышал такую вещь: ставить импланты нужно с циркониевыми коронками, потому что на металлокерамических костная ткань рассасывается или как-то так. Это правда?
Ответ:
Роман, как таковой связи между скоростью убывания костной ткани, окружающей имплант, и материалом, из которого изготовлена коронка, не выявлено.
Сказаться может точность изготовления коронки или другой протезной конструкции — добиться надлежащего качества можно и с тем, и с другим материалом, но технологически проще это обеспечить с циркониевыми коронками.
Так что с точки зрения статистики озвученное вами мнение имеет право на существование.
Ирина , 34 года
Помогите советом, совсем не знаю, что делать!!! Мне поставили четыре импланта, настал черед временных коронок, проносить мне их надо как минимум месяц. У меня бруксизм, врача предупреждала заранее.
Через неделю после установки этих коронок, ВСЕ они открутились. Пришла на прием, поставили более толстые, сказали, что должны меньше расшатываться — прошла неделя, и я снова чувствую, что две уже не так плотно сидят.
Выходит, что постоянные тоже разболтаются? Как же мне теперь быть?
Ответ:
Ирина, беспокоиться не стоит. Причина, как вы правильно подметили, в жевательной перегрузке. Такая проблема в практике имплантации известна, но она разрешима, и ваш врач наверняка имеет на этот счет соображения, как действовать дальше.
Во-первых, вероятность, что временные коронки открутятся, всегда выше, чем у постоянных, потому что временные обычно выполнены из пластмассы и отличаются большей гибкостью. Во-вторых, существует два проверенных решения:
1.
Если ваши импланты стоят бок о бок, коронки на них можно объединить в монолитную конструкцию. Это возможно при отсутствии технологических и других препятствий.
2.
Даже если единую конструкцию установить невозможно, справиться с проблемой помогут специальные ночные капы — их часто рекомендуют при бруксизме. Они защитят от перегрузки не только коронки на имплантах, но и ваши собственные зубы.
Юлия , 24 года
Мне недавно удалили верхнюю семерку. Врач говорил об имплантации в перспективе. Насколько это целесообразно? Что будет, если я откажусь ставить имплант?
Ответ:
Юлия, есть некоторая вероятность, что это скажется на прикусе, поэтому лучше сделать рентген (ортопантограмму) и сходить на консультацию к ортодонту. Возможно, получится сместить зуб мудрости на место удаленного, и имплантация не потребуется.
Но если такой вариант невозможен, со временем прикус начнет меняться: без антагониста сверху нижняя семерка выдвинется вверх, отсутствие нагрузки на нее может стать причиной кариеса, десну в области удаленного зуба ожидают дистрофические изменения.
На другой стороне челюсти, напротив, нагрузка возрастет: вы можете этого и не заметить, но постепенно возникнет привычка чаще пережевывать пищу на ней — как следствие, эти зубы начнут быстрее стираться. Поэтому, если ортодонт не сможет предложить вам лечение, желательно имплант все же поставить.
Карина Шестакова , 32 года
Добрый день! Такой вопрос, в прошлом (2016) году проходила лечение по поводу онкологии — операция и неск-ко курсов химиотерапии. После лечения обострился пародонтит и я потеряла две шестерки справа. Сейчас состояние хорошее, врач говорит о стойкой ремиссии, могу ли я поставить импланты на место выпавших зубов?
Ответ:
Добрый день! Из-за того, что препараты химиотерапии негативно сказываются на способности тканей к регенерации, могут быть проблемы с приживаемостью. Однако само по себе лечение не является противопоказанием к имплантации, поэтому лучше посоветоваться с вашим стоматологом, а еще лучше, если будет иметь место взаимодействие стоматолога и онколога.
Игорь , 21 год
В 20 лет мне удалили пятерки на нижней челюсти, советовали как можно скорее поставить импланты, но уже два года не получается. То по времени, то по финансам. Как долго еще можно подождать? Не хочу ставить дешевые импланты, планирую скопить на качественные.
Ответ:
Добрый день! Лучше вообще не ждать, а провести имплантацию как можно скорее, так как прошло уже достаточно времени для того, чтобы началась деградация костной ткани.
Дальнейшее промедление грозит осложнением лечения — возможно, понадобится подсадка костной ткани.
И не стоит переживать, что доступные импланты будут некачественными — мы работаем только с проверенными материалами, и среди недорогих имплантов сможем подобрать вам достойный вариант.
Олег Петреенков , 31 год
Удалили верхнюю семерку, пока планировал ставить имплант неожиданно вырос зуб мудрости. Растет криво и занимает место под имплант семерки. Что делать, удалять? Но зуб мудрости здоровый, хотя и кривой.
Ответ:
Здравствуйте! В первую очередь вам нужна консультация ортопеда и ортодонта. Если есть возможность исправить положение восьмерки на нормальное, скорее всего, потребуется ортодонтическое лечение. И уже после него можно будет говорить об имплантации Но точный ответ вы получите только после приема стоматолога.
Кошинов Андрей , 36 лет
Добрый день. Отсутствую два соседних зуба, пятерка и шестерка слева сверху. Планировал установить два импланта вместо них, но после рентгена выяснилось, что костной ткани хватит только для одного. Можно ли на один имплант поставить две коронки?
Ответ:
Здравствуйте! Если речь идет о жевательных зубах, то нет, такой вариант — две коронки по типу консоли — не подойдет. Но проблема решается подсадкой костной ткани, после ее приживления можно будет ставить два независимых импланта.
Андрей , 28 лет
Доброго времени суток! Собираюсь вставить импланты на верхнюю челюсть полностью, посоветуйте, какие лучше системы выбрать?
Ответ:
Добрый день! Существует 3 вида: на 4, 6 и 8 имплантов. Разница в цене. Наиболее бюджетным вариантом является имплантация на 4 импланта. По качеству все они зарекомендовали себя как довольно устойчивые, однако все зависит от производителя. Выбирать нужно только надежные марки и в любом случае – во время личной консультации.
Сергей , 31 год
Приветствую! Нужна имплантация 2 передних зубов сверху. Стыдно сказать, боюсь стоматологов с детства. Предусмотрены ли обезболивающие во время этого?
Ответ:
Добрый день! Обязательно. Процедура предусматривает разрез мягких тканей, более сложные случаи сопровождаются манипуляциями с челюстной костью. В любом случае проводится анестезия. Если пациент очень боится и нет медицинских противопоказаний, может вводится общий наркоз.
Елена , 35 лет
Здравствуйте. Мне нужна чистка и отбеливание своих зубов. Но помимо них у меня 3 импланта (в разных клиниках ставила, материалы и производители тоже разные). Существует ли универсальный состав, чтобы не повредить ни свои зубы, ни коронки, ни импланты?
Ответ:
Добрый день! Вы правы, что волнуетесь по поводу универсальности отбеливающих средств. Мы используем разные составы для профессиональной чистки и отбеливания. Универсальные варианты для натуральных и искусственных зубов тоже есть. Ни тем, ни другим они совершенно не повредят. Сам состав врач подберет на первичной консультации.
Что можно и чего нельзя делать после имплантации зуба | ПрезиДЕНТ
Имплантация не ограничивается одной хирургической операцией, ей предшествует период подготовки и еще более долгий период реабилитации. Немаловажное значение для восстановления организма и приживления имплантата имеет выполнение рекомендаций. Именно от их соблюдения зависит и длительность восстановительного периода, и его течение.
Питание после имплантации: что едим и когда, и от чего отказываемся
Самые строгие правила касаются первых суток после процедуры. В это время происходит отек десен и щеки, небольшое кровотечение, боль и дискомфорт. В первые несколько часов после операции мягкие ткани особенно беззащитны перед инфекцией, которая может привести к более серьезным осложнениям.
Поэтому в первые 2 часа после имплантации категорически нельзя принимать пищу или пить. Нарушение этого запрета может привести к расхождению швов или инфицированию, не говоря об увеличении болевых ощущений. Кроме того важно дождаться, пока пройдет действие анестезии и вернется чувствительность, чтобы случайно не прокусить язык, губу или щеку.
Если имплантация проходила под общим наркозом, первый прием пищи разрешен не раньше, чем через 4 часа. В первые сутки можно принимать только жидкую пищу – бульон или пюре, избегать любой жевательной нагрузки. Нужно пить как можно больше чистой воды.
Затем можно переходить на мягкую пищу – супы-пюре, каши, мягкие отварные или тушеные овощи. Такой рацион нужно поддерживать последующие две-три недели. А вот твердые продукты, тем более сухарики, чипсы, орехи категорически нельзя употреблять.
В течение 2-3 недель после процедуры нельзя употреблять горячую, холодную, острую, слишком соленую, или кислую еду. Разрешены только теплые блюда, не слишком вязкие, чтобы не прилипали к зубам. А вот специй и пряностей стоит избегать, как и алкогольных напитков.
И главное – первое время нельзя жевать той стороной, на которой приводилась имплантация, чтобы не занести инфекцию и не нагружать раньше времени вживленный штифт.
Как устранить болевые ощущения, не навредив здоровью
Боль и отечность в первые несколько дней после операции – это нормально. Чтобы снять боль, можно принимать обезболивающие препараты. Это ненаркотические анальгетики, однако конкретный препарат назначает врач с учетом клинической картины и индивидуальных особенностей пациента. Назначать себе обезболивающие медикаменты самостоятельно категорически запрещено.
Дополнительно можно прикладывать к щеке холодный компресс – грелку с холодной водой или лед. Но делать это можно не больше, чем на 10-15 минут с перерывом в 40 минут. Дольше держать компресс нельзя, чтобы не спровоцировать переохлаждение и воспаление.
Снять или уменьшить боль поможет полоскание ротовой полости специальным раствором, какой именно препарат использовать, следует уточнить у специалиста, проводившего имплантацию.
Чтобы ускорить процесс заживления, можно наносить на прооперированный участок заживляющую мазь.
Допускается применение травяных настоев и отваров, но только по согласованию с доктором, так как отдельные компоненты могут вызывать аллергию и другие реакции. Составы используют для полоскания рта наравне с антисептическими растворами.
Сон
- В первые несколько суток после имплантации нельзя спать на боку, особенно на той стороне, где проводилась операция.
- Спать нужно на спине, на высокой подушке, чтобы кровь не приливала к голове и не вызывала отечность и кровотечение.
- В последующие недели можно вернуться к привычному положению.
Уход за ротовой полостью
В первый день после имплантации чистить зубы или полоскать рот нельзя.
Далее можно чистить их мягкой щеткой, осторожно, но не трогать прооперированную область, чтобы случайно не травмировать ткани. Само место имплантации можно чистить ватной палочкой, смоченной в 3%-ном растворе перекиси водорода.
Дополнительно следует полоскать ротовую полость несколько раз в день специальными антисептическими растворами, особенно после еды.
Образ жизни: что можно и что нельзя после дентальной имплантации
В целом, установка имплантатов – не повод отказываться от привычного образа жизни. Однако ряд ограничений все же есть:
- полный отказ от курения, алкоголя, кофе, сладкой газировки;
- отказ от спортивных тренировок – кардио и силовых, активного бега, приседаний и других упражнений;
- полностью запрещено посещение сауны, бани, прием горячей ванны, длительное нахождение на жаре и солнце;
- слишком долгое нахождение на холоде;
- на первые несколько недель нужно отказаться и от плавания, как в бассейне, так и в открытом водоеме;
- необходимо избегать сквозняков, чтобы предотвратить простуду – в период реабилитации крайне нежелательно чихать или сморкаться, это может привести к смещению имплантанта.
Общую подвижность, наоборот, стоит увеличить, пойдут на пользу и прогулки на свежем воздухе. Проводить много времени в положении лежа, наоборот, нельзя.
Для ускорения заживления можно принимать витамины, минеральные комплексы.
Что категорически запрещено после имплантации
Несмотря на обилие рекомендаций, есть ряд вещей, которые подпадают под категорический запрет, это:
- курение и употребление алкоголя;
- прием препаратов, которые не назначал доктор;
- употребление жесткой пищи – орехов, семечек, сухарей, снеков;
- нельзя трогать прооперированное место руками или языком, особенно в первый день после процедуры;
- отказываться от прописанных специалистом лекарств – обычно назначают антибиотики, они препятствуют воспалительным процессам и отторжению импланта;
- чистка зубов жесткой щеткой;
- тяжелый физический труд и занятия спортом.
Если придерживаться этих несложных правил, восстановление после имплантации пройдет без осложнений, а имплант благополучно приживется. В противном случае можно спровоцировать осложнения, вплоть до воспалений и отторжения искусственного зуба, что чревато не только повторным проведением операции, но и дополнительными расходами и потерей времени.



Оставить комментарий