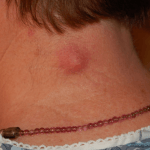
Среди множества дерматологических и хирургических проблем особого внимания заслуживают фурункул и карбункул кожи.
Ввиду кажущейся незначительности этих заболеваний на начальном этапе своего развития многие пациенты игнорируют первые симптомы, что во многих случаях приводит к достаточно серьезным последствиям, касающихся уже не только кожных покровов, но и всего организма.
В статье мы подробно разберем, что такое фурункул и карбункул, в чем их отличия, почему и как их необходимо лечить, а также к чему приводит недооценивание всей серьезности этих заболеваний и затягивание с визитом к врачу.
Что такое фурункул
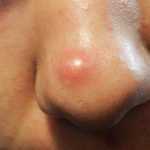
- Фурункул – это гнойное воспаление волосяного мешочка.
- Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
- Факторами, способствующими развитию фурункула, являются:
- микротравмы кожи;
- нарушения правил личной гигиены;
- недостаток витаминов в организме;
- сахарный диабет;
- нарушения со стороны эндокринной системы;
- заболевания желудочно-кишечного тракта;
- хронические дерматологические заболевания;
- снижение защитных сил организма.
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
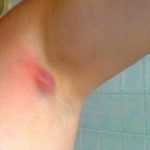
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.
В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
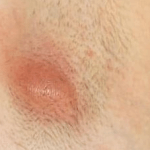
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Лечение фурункула
На начальных этапах осуществляется преимущественно в домашних условиях, но в любом случае терапию назначает врач.
В первую очередь, необходимо выявить и устранить основные причины фурункула, так как воспаление как самостоятельное заболевание возникает нечасто, соответственно необходим комплексный подход к решению проблемы.
В противном случае, высока вероятность рецидивирования процесса в осложненных вариантах его течения.
В стадии инфильтрации, когда фурункул представляет собой только набухший узелок, достаточно обработки кожи антисептическими растворами и наложения компрессов со специальными мазями.
Если же имеется гнойное содержимое, стоит обратиться к специалисту. В этом случае проводится хирургическое вскрытие, затем удаление гнойного стержня или дренирование ранки турундой со специальным раствором и наложение повязки. Хорошим эффектом обладает физиолечение, ультрафиолетовое облучение.
- В случае развития фурункулеза целесообразны антибиотико- и витаминотерапия, а также лечение сопутствующих заболеваний.
- Фурункул на лице, особенно в области носогубного треугольника или на носу, необходимо лечить в стационаре, так как инфекция ввиду анатомических особенностей может перейти на оболочки мозга.
- Конкретную схему лечения фурункула врач подбирает индивидуально для каждого пациента с учетом стадии развития воспаления, его локализации, а также особенностей организма.
Что такое карбункул
- Карбункул – это воспаление нескольких волосяных луковиц, сальных желез и окружающей их подкожно-жировой клетчатки.
- Типичными местами развития патологического процесса являются: задняя поверхность шеи, лопатки, поясница, верхняя область ягодиц и передняя поверхность бедер.
Непосредственная причина и предрасполагающие факторы возникновения карбункула такие же, как и у фурункула. Способствовать развитию заболевания могут также повышенная потливость, ожирение, работа в пыльных и жарких условиях.
Зачастую карбункул является прямым следствием плохо излеченного фурункула.
Патологический процесс развивается следующим образом: вначале наблюдается выраженный болезненный отек с покраснением, достигающий в диаметре 5-10 см. Затем через 1-2 дня происходит отслоение эпидермиса, и видны несколько гнойных очагов в виде пчелиных сот. Воспаление сопровождается подъемом температуры до 39 °С, ознобом, головной болью, слабостью.
Лечение карбункула
В этом случае требуется оперативное вмешательство – вскрытие крестообразным разрезом с последующим удалением гнойного содержимого, тщательным промыванием и обработкой раны. Все это проводится в условиях стационара.
Общая терапия карбункула включает в себя антибиотикотерапию, болеутоляющие, препараты для устранения интоксикации организма, витамины и иммуномодуляторы. Рекомендуется также соблюдение назначенной специалистом диеты и обильное для более быстрого восстановления.
При отсутствии должного лечения карбункула высок риск развития более грозного осложнения – абсцесса кожи.
Абсцесс кожи
- Это гнойная полость, ограниченная от здоровых тканей пиогенной (гнойной) оболочкой, процесс развития которой сопровождается выраженной интоксикацией организма (высокой температурой, ознобом, резкой слабостью).
- Кроме выше упомянутого стафилококка, возбудителями могут выступать также стрептококк, кишечная и синегнойная палочка.
Симптомы абсцесса кожи зависят от причин развития процесса, его локализации и площади поражения. Сначала появляется отек и покраснение участка кожи с местным повышением температуры.
Затем происходит разрастание размеров пораженной области, в центре которой начинает скапливаться гной, а по мере увеличения его количества появляется характерные для абсцесса желтизна, болезненность и чувство распирания. После этого размеры патологического очага изменяются незначительно, однако общее состояние продолжает быстро ухудшаться.
Кроме того, в зависимости от расположения гнойная полость влияет и на функциональность организма. Например, при поражении бедра очень болезненна становится обычная ходьба, а в запущенных случаях – даже просто попытки движения ногой.
При отсутствии квалифицированной медицинской помощи абсцесс может вскрыться самостоятельно, при этом общее состояние заметно улучшается. Однако в данном случае благополучный исход самостоятельного заживания является редкостью – зачастую наблюдаются серьезные последствия.
Осложнения абсцесса:
- распространение инфекции на соседние участки кожи;
- при прорыве в прилегающие ткани (а не наружу) возможно развитие разлитых гнойных воспалений – флегмоны или панникулита;
- лимфадениты, тромбофлебиты;
- сепсис.
Адекватное и эффективное лечение возможно только в условиях стационара. На начальных стадиях возможны консервативные методы, при наличии гноя – хирургическое вмешательство аналогично принципам лечения карбункула.
Профилактика фурункула, карбункула, абсцесса кожи
Чтобы снизить риск развития перечисленных гнойных воспалений. достаточно соблюдения ряда несложных рекомендаций:
- ежедневно и правильно проводить гигиенические процедуры всего тела;
- при травмах, даже небольших ссадинах и порезах, необходимо обрабатывать кожу антисептическими средствами и закрывать стерильными повязками или пластырями до момента заживления;
- своевременно лечить различные хронические заболевания;
- носить белье и одежду из натуральных материалов и не вызывающих трения о кожу;
- при заболеваниях эндокринной системы, в том числе сахарного диабета, важно соблюдать диету и рекомендации лечащего врача;
- вести здоровый образ жизни для поддержания иммунитета, правильно и рационально питаться, исключить вредные привычки.
Причины, симптомы и лечение панариция. Амбулаторная хирургия во Владивостоке
Вероятность поранить пальцы рук или ног есть всегда, после чего в ранку открыт путь инфекции. Поэтому важно сразу обработать рану дезинфицирующими средствами, так как может развиться гнойный воспалительный процесс, который называется панариций.
Панариций – это острое гнойное воспаление мягких тканей пальцев рук и ног. Основными причинами развития панариция являются: ссадины, порезы на пальцах, некачественный маникюр и педикюр, вросший ноготь, которые создают условия для проникновения микробов.
Самые распространенные из них – это стафилококки и стрептококки. Существуют ситуации, когда панариций на ноге или на руке развивается в результате попадания смешанной патогенной микрофлоры.
Основные симптомы панариция это: сильная дергающая боль в пальце, покраснение и припухлость кожи пальца (часто вокруг ногтя), повышение температуры тела.
В некоторых случаях панариций может быть причиной возникновения серьезных осложнений, требующих проведения немедленной операции. При появлении таких симптомов, как повышение температуры тела, скопление гноя под кожей в виде пузыря или полосы, а также появлении невыносимых болей в пальце необходимо немедленно обратиться к врачу.
Лечение панариция, как правило, консервативное (ванночки с лекарствами, антибактериальные мази) или хирургическое.
Причины возникновения панариция
Развитию панариция кроме загрязнения кожи способствуют некоторые внутренние факторы организма:
- Воздействие на кожу различных раздражающих, химических веществ и металлов.
- Переохлаждение.
- Нередко повышенная склонность к развитию панариция имеется при некоторых общих заболеваниях: сахарный диабет, недостаточность витаминов, изменения в обмене веществ и работе иммунной системы.
При этих состояниях нарушается питание тканей и их кровоснабжение. Поэтому болезнетворному микроорганизму легче проникнуть через микротравмы на коже пальцев рук и ног.
Наиболее часто панариций вызывают стафилококки. Реже к его развитию приводят стрептококки, протей, синегнойная палочка и другие микроорганизмы.
Проникает инфекция через мелкие колотые раны на ладонной поверхности кожи пальца о рыбью кость, металлическую стружку, древесную щепу. Или через ссадины, трещины кожи, небольшие ожоги, ранения при маникюре и другие мелкие раны.
Поскольку раны мелкие, то больные зачастую не обращают на них внимания, не обрабатывая вовремя. А, учитывая особенности строения кожи и кровоснабжения кисти, небольшой раневой канал закрывается очень быстро. Поэтому инфекция остается в ране, приводя к образованию воспалительной жидкости (гноя).
Жидкость, не имея возможности вытечь из раны наружу, устремляется вглубь по перемычкам подкожно-жирового слоя. Она вовлекает в воспалительный процесс мышцы, связки, сухожилия и их влагалища, суставы, кости. В зависимости от места возникновения и пути распространения воспалительного процесса выделяют несколько видов панариция.
Виды панариция
- Кожный панариций.
- Околоногтевой панариций.
- Подногтевой панариций
- Подкожный панариций.
- Костный панариций.
- Суставной панариций.
- Костно-суставной панариций.
- Сухожильный панариций.
Симптомы и признаки панариция
- Сильная, постоянная боль в пальце, которая может иметь пульсирующий (дергающий) характер.
- Покраснение и припухлость кожи вокруг ногтя или всего пальца. Нередко в зоне воспаление, под кожей, формируется скопление гноя, видимое как белый пузырь или полоса.
- Нарушение сгибания и разгибания в пальце.
- Повышение температуры тела.
Панариций может поражать пальцы рук или ног и развивается в несколько стадий, которые отличаются глубиной проникновения инфекции.
Так, в самом начале заболевания, когда воспаление затрагивает лишь кожу, отмечается покраснение и припухлость кожи, зуд или болезненность в области пальца.
При дальнейшем распространении инфекции вглубь, на жировую клетчатку боль становится невыносимо, дергающей.
При отсутствии адекватного лечения воспаление может распространиться на мышцы, сухожилия и кости пальца, что проявляется сильнейшей болью, отеком, нарушением подвижности пальца и повышением температуры.
Лечение панариция во Владивостоке
При подозрении на панариций необходимо как можно скорее обратитесь за консультацией к врачу-хирургу. Любая задержка с началом лечения может привести к тяжелым осложнениям.
Лечение панариция без операции, так называемое консервативное лечение, возможно только на начальных этапах заболевания и только под наблюдением врача-хирурга.
Основными методами консервативного лечения панариция являются:
- Ежедневные ванночки с раствором перманганата калия (марганцовки), который добавляют в теплую (не горячую) воду до появления слабо-розового окрашивания. В приготовленную ванночку опускают больной палец на 5-7 минут.
- Компресс с добавлением средства, вытягивающего гной, который нужно носить как можно дольше. Такие средства назначает тоже только врач. Повязку лучше всего накладывать на больную область после приема лечебной ванночки. Бинтовать поврежденное место нужно достаточно сильно, чтобы компресс крепко держался.
- Курс лечения антибиотиками, если заболевание было вызвано стафилококком или стрептококком. Если же гнойный процесс образовался из-за грибковой инфекции, то больному человеку назначаются противогрибковые лекарственные препараты.
Если несмотря на консервативное лечение симптомы панариция усилились, поднялась температура тела, либо появился нарыв на пальце (скопление гноя), срочно обратитесь к врачу-хирургу.
Операция вскрытие панариция проводится, если:
- Лечение без операции в течение одного-двух дней не способствовало обратному развитию признаков заболевания.
- В очаге образовался гной.
- После первой бессонной ночи больного из-за болей — это свидетельствует о том, что гнойный очаг уже образовался.
Врач-хирург Клиники на Комарова рекомендует
«В первые 1–2 дня возможно консервативное лечение формирующегося панариция при помощи полуспиртовых компрессов или ванночек с гипертоническим раствором соли – но положительный эффект от них наступает лишь в 20-30% случаев (ни в коем случае не пользуйтесь повязками с ихтиоловой мазью или мазью Вишневского – они лишь ускоряют нагноение).
Критерием окончательного формирования панариция в гнойной хирургии является «бессонная ночь» — после таких ночей пациенты обычно без лишних уговоров приходят к хирургу за оперативным лечением.
Попытки самолечения неприемлемы, так как могут закончиться развитием панариция вглубь.
Это приведет к появлению таких его форм, как сухожильный и костный панариций, что значительно усложняет лечение и ухудшает исход.
Подкожный или подногтевой панариций – заболевание, при котором хирург может вылечить пациента амбулаторно. Госпитализация не нужна, однако после операции необходимо проводить перевязки столько, сколько потребуется врачу для адекватного контроля за раной.
- Операция выполняется под местной анестезией, рана очищается от гноя и заживает в период от 5 до 10 дней.
- Уже в первый же день после операции наступает видимое облегчение, пациенту проводится курс лекарственной терапии антибактериальными препаратами и анальгетиками.
- В периоде восстановления пациенту можно назначить физиотерапевтическое лечение для ускорения процессов регенерации.
- Записаться на прием к врачу хирургу вы можете по телефону +7 (423) 243 14 15, 240 2727.
- Стоимость консультативного приема 1 500 рублей.
Фурункул: причины образования. стадии развития, лечение. Когда с фурункулом надо обращаться к врачу
СВАО ВАО ЮВАО ЮАО ЮЗАО ЗАО ЦАО СЗАО САО 01 02 03 05 06 07 08 09 1 0 1 1 1 2 14 18 15 16 17 Бабушкинская Проспект Мира Первомайская Бауманская Павелецкая Теплый Стан Шипиловская Пражская Академическая Университет Баррикадная Речной Вокзал Октябрьское Братиславская Таганская Академика Янгеля Октябрьское поле
- Автор
- Трищилова Екатерина Алексеевна
- Заведующий клинико-диагностическим отделением
- Хирург
Дарим 1000р на все услуги за визит в июне Подробнее Все акции
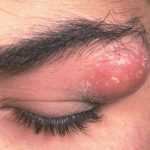
Фурункул – это гнойное воспаление волосяного мешочка (фолликула) с вовлечением в воспалительный процесс сальной железы и окружающих их тканей. Если воспаление охватывает сразу несколько фолликулов, развивается карбункул – обширное и быстро развивающееся воспаление, заболевание более опасное, чем фурункул. Если одновременно возникает несколько фурункулов (на разных участках тела), говорят о фурункулёзе. Широко известно и народное название фурункула – чирей.
Причины фурункула
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Симптомы фурункула
Фурункул может образоваться везде, где есть волосяные фолликулы (то есть практически везде, кроме ладоней и стоп). Чаще всего фурункул возникает там, где кожа больше всего потеет, трётся и загрязняется – на шее, предплечьях, в подмышечной или паховой области, на пояснице, бедрах и ягодицах. Нередко фурункулы возникают и на лице.
В своём развитии фурункул проходит несколько стадий:
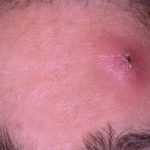
Образование фурункула
На первой стадии вокруг устья волосяного фолликула возникает инфильтрат – отечный участок с выраженным покраснением и уплотнением кожи. Инфильтрат постепенно увеличивается и может достигать в диаметре от 1 до 3 см. Кожа вокруг инфильтрата натягивается и становится тоже болезненной, иногда ощущается покалывание. В народе в этом случае говорят «чирей назревает».
Гнойно-некротическая стадия
Следующая стадия называется гнойно-некротической.
В среднем, через 3-4 дня после появления первых признаков образования фурункула, появляется характерный стержень, состоящий из гноя и отмерших тканей, конец которого приподнимается над поверхностью кожи в виде гнойничка-пустулы. Если фурункул расположен на лице, в ухе, на шее, в этот период возможны повышение температуры до 38 °C, общая слабость, ухудшение аппетита, головная боль.
Прорыв фурункула и заживление
В какой-то момент пустула прорывается, некротический стержень выходит. Неприятные симптомы исчезают, начинается заживление. В течение 3-4-х дней ранка на месте фурункула заживает. Образуется рубец, который со временем может стать практически незаметным.
Методы лечения фурункула
Ни в коем случае не следует пытаться выдавить фурункул самостоятельно, массировать его и давить на область вокруг фурункула. Инфекция может попасть в кровь и вызвать заражение крови (сепсис). Стоит помнить, что внутри гнойника находятся активные патогенные бактерии. Поэтому фурункул не надо трогать, а если всё же случилось потрогать, необходимо сразу же вымыть руки с мылом.
При одиночном фурункуле небольшого размера возможно лечение в домашних условиях. Обязательно надо обратиться к врачу, если:
- в течении 3-х дней у фурункула не возникает головка и болезненность только нарастает;
- фурункул слишком большой или болезненный;
- фурункул расположен на шее, в ухе, в носу, на лице, в области позвоночника или анального отверстия. Эти зоны наиболее опасны с точки зрения развития осложнений;
- повысилась температура;
- появились расходящиеся от фурункула красные полосы (это симптом воспаления лимфатических сосудов – лимфангита);
- при множественных фурункулах (фурункулёзе). В случае фурункулёза обязательно надо обратиться к врачу, даже при небольших фурункулах;
- фурункул возник на фоне сахарного диабета.
Консультация специалиста
Лечением фурункулов занимается хирург. При возникновении крупных фурункулов проводится хирургическое вскрытие, санация и дренирование раны. Лечение фурункулёза, как правило, комплексное, включающее применение как местных средств, так и общей терапии, необходимой, прежде всего, для повышения иммунитета организма.
Все заболевания
fdoctor.ru использует cookies. Правила использования.
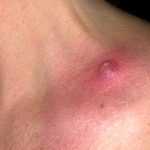
Абсцессы
Абсцесс — это скопление гноя глубоко под кожей. Патологическое новообразование формируется, когда организм пытается защитить себя от инфекции. Небольшие нарывы обычно проходят сами по себе, а вот длительное гниение может быть опасно для жизни.
Причины развития абсцесса
Гной состоит из бактерий, лейкоцитов и отмерших клеток кожи. Чтобы субстанция не распространилась по кровотоку, организм заключает гной в особый мешок, который и ощущается как прыщик.
Триггером гнойного процесса выступает золотистый стафилококк, который можно отыскать на коже большинства здоровых людей.
Однако абсцесс развивается только когда бактерии проникают под кожу (обычно через разрез или рану).
Уход за абсцессом в домашних условиях?
Главное правило ухода за кожей с патологическим новообразованием: не пытаться самостоятельно вскрыть абсцесс. Даже если кажется, что гной сам вот-вот выйдет наружу, не стоит ему «помогать» и прокалывать подкожный прыщик. Игнорирование такого простого правила может стоить жизни. Слишком глубокий прокол может привести к тому, что гной попадет в кровоток и спровоцирует обширный сепсис.
Если уж хочется как-то помочь организму справиться с абсцессом, то стоит придерживаться простейших правил:
- прикладывать к поврежденному участку кожи теплую важную стерильную ткань на 20 минут по четыре раза в день;
- прикладывать грелку к участку с подкожным прыщиком;
- максимально защищать кожу от механических повреждений.
Примерно через неделю абсцесс вскрывается сам по себе. Когда гной начнет выходить, также стоит провести несколько несложных процедур:
- промыть пораженный участок чистой водой с мылом;
- обработать открытую рану любым безрецептурным антисептическим препаратом, например, стрептоцидом;
- наложить на кожу стерильную повязку.
Если все сделано правильно, то уже через пару дней место вскрывшегося абсцесса начнет затягиваться.
Хирургическое вскрытие абсцесса
Если подкожное образование пульсирует и разрастается вширь, а не вверх, нужно обратиться к врачу. Хирург обезболит область вокруг абсцесса, а затем скальпелем вырежет патологическое скопление гноя.
Иногда, чтобы вычистить весь подкожный карман, требуется не один час работы врача. Если абсцесс был очень глубоким, то в очищенную рану помещается дренажная трубка.
После завершения процедуры на рану накладывают стерильную марлевую повязку, которая будет поглощать остатки гноя и физиологических жидкостей.
Осложнения и побочные эффекты
Если процедура была проведена профессиональным врачом, то пациент может не опасаться осложнений в виде сепсиса и повторного нагноения. Однако люди, которые курят либо страдают от аутоиммунных заболеваний, могут испытывать следующие побочные эффекты:
- постманипуляционные боли;
- длительное кровотечение;
- появление рубца.
Даже минимальное хирургическое вмешательство лучше доверять только профессионалам. В медицинском центре «Гармония» проводят вскрытия абсцессов любой категории сложности. Врачи имеют все необходимые дипломы, а также регулярно повышают квалификацию. Запишитесь на прием и забудьте о боли!
Стоимость услуг
| 1112 | Вскрытие абсцессов, флегмон 1 категория сложности | 2500 руб |
| 1113 | Вскрытие абсцессов, флегмон 2 категория сложности | 3000 руб |
| 1114 | Вскрытие абсцессов, флегмон 3 категория сложности | 4000 руб |
Примечание
ООО «Гармония» предоставляет скидки в размере 10%:
- Ветеранам
- Пенсионерам
- Инвалидам
- Многодетным семьям
- Медицинским работникам
Бранолинд N — инструкция по применению, описание, отзывы пациентов и врачей, аналоги
Цена в интернет-аптеке WER.RU: от 51
К сожалению, никто из нас не застрахован от различного рода травм кожного покрова. Ожоги, порезы, наколы могут происходить у людей совершенно разных возрастов. Зачастую они случаются из-за банальной неосторожности, либо же по другим более объективным причинам.
Что бы это ни было, важно во время подобрать средство, которое сможет оперативно обеззаразить место травмы и воздействовать на нее заживляющим способом. Одним из таких средств является мазевые повязки Бранолинд N. В качестве основы этого уникального медикаментозного средства используется перуанский бальзам.
Применение в медицинской сфере компонентов, которыми нас одаривает природа, не является новостью. Наоборот производители зачастую стараются применить в своем медикаменте те или иные лекарственные составляющие природного происхождения.
Это существенно повышает доверие пациентов по отношению к данному продукту, а также, откровенно говоря, положительно влияет на продажи. Повязки Бранолинд – это тот случай, когда использование даров природы более чем оправдано.
Перуанский бальзам представляет собой вязкую консистенцию темного цвета, добываемую из определенного рода деревьев, произрастающих в Южной Америке, а также на островах Ява и Цейлон.
Впервые его целебные свойства были обнаружены еще в шестнадцатом веке, и с тех самых пор он активно используется в медицинских целях.
Некоторое время назад данный бальзам применялся при изготовлении всем известной мази Вишневского, однако позднее из-за относительно высокой стоимости был заменен на деготь из русской березы.
Действующий компонент Бранолинда снижает воспалительные процессы в месте повреждения кожного покрова, препятствует образованию и размножению микробактерий, оказывает обеззараживающее воздействие.
Доказано, что своевременное использование повязки ускоряет процессы образования новых тканей в месте их разрыва, чем позитивно воздействует на регенеративные процессы.
Отмечается также и действие обезболивающего характера, продолжительность которого варьируется от полутора до трех суток.
Наложение марлевой повязки на пораженный участок позволяет избежать развития инфекционных осложнений. При использовании для лечения глубоких порезов существенно уменьшает вероятность рубцевания эпидермиса.
Благодаря содержанию в составе ванилина, карбоновой кислоты, фурилового спирта удается поддерживать местный иммунитет. Действующий компонент марлевых повязок не оказывает влияние на общее состояние пациента.
Это связано с тем, что он не попадает в кровеносную систему.
Пористая структура марлевой повязки позволяет циркулировать воздуху вокруг места повреждения, что препятствует возникновению патогенной микрофлоры.
Специальная основа отлично справляется с устранением жидкости, выделяемой воспаленными кровеносными сосудами.
Наличие в составе повязок веществ, имеющих отрицательное сродство с водой, позволяет избежать их разрушением под действием выделяемой жидкости. При снятии повязки в ране не остаются мелкие частицы.
Для производства марлевых повязок Бранолинд N используются следующие составляющие:
- перуанский бальзам;
- вазелин;
- glyceryl monostearate;
- жир очищенный.
Выпуск медикамента осуществляется в виде марлевых повязок из хлопчатобумажной ткани. Марлевые повязки в количестве от десяти до тридцати штук вместе с инструкцией по применению размещаются в картонной упаковке. В таком виде медикамент поступает на реализацию в аптечные пункты.
Марлевые повязки Бранолинд N применяются в следующих случаях:
- порезы кожного покрова;
- рваные раны;
- ушибы различной тяжести;
- гнойные воспаления тканей;
- болезненные кожные воспаления;
- некротические воспаления кожи и подкожной клетчатки;
- поражения кожи в результате обморожений;
- ожоги разной степени;
- после проведения операций на удалении вросшего ногтя;
- после удаления рубцов хирургическим методом;
- после операций на крайней плоти;
- повреждения кожи, возникающие вследствие длительного сдавливания тканей;
- кожные язвы.
Как правило, при использовании Бранолинда N побочных эффектов не возникает. В редких случаях возможно появление аллергических реакций.
Среди противопоказаний, препятствующих использованию средства Бранолинд N, существуют следующие:
- непереносимость организмом присутствующих в медикаменте веществ;
- гиперчувствительность;
- некроз тканей;
- кровоизлияние в большом количестве.
Применяется в период беременности и грудного кормления.
Согласно инструкции для использования данного средства необходимо выполнить ряд следующих несложных действий:
- вскрыть защитную упаковку и извлечь марлевую повязку;
- устранить с одной стороны бумажную накладку;
- наложить повязку на поврежденный участок;
- удалить бумажную накладку с другой стороны;
- закрепить повязку на травмированном участке кожи бинтом или пластырем.
При проведении перевязки в обязательном порядке осуществлять наложение свежей повязки Бранолинд N. Рекомендуемый период замены повязки составляет одни сутки. При ожоговых травмах допускается увеличение данного времени до трех суток.
Прямой запрет на использование препарата при употреблении спиртосодержащих напитков отсутствует. В то же время стоит помнить, что алкоголь может негативно воздействовать на регенерационные процессы.
Взаимодействий с другими лекарственными препаратами не выявлено.
Данные о передозировке отсутствуют.
В целях получения лечебного эффекта рекомендуется систематически менять марлевые повязки.
Медицинский препарат Бранолинд N не имеет прямых аналогов.
В аптечных пунктах марлевые повязки реализуются свободно.
В соответствии с инструкцией медикаментозное средство следует хранить в помещении с температурой, не превышающей отметку в тридцать градусов по Цельсию. Срок годности не превышает трех лет.
Отзывы о Бранолинде преимущественно положительные. Многие пациенты, использовавшие его хотя бы раз, стремятся к тому, чтобы он был завсегдатаем домашней аптечки. Отмечается, что данный препарат притупляет боль, а также оказывает бактерицидное воздействие на место повреждения.
Достаточное количество комментариев свидетельствует о том, что марлевые повязки прекрасно справляются с ожогами. Так, после ожога на руке у ребенка полутора лет медикамент использовался ежедневно в течение двух недель. Результат превзошел все ожидания. После окончания использования, на руке не осталось и следа от полученной травмы.
В особенности многие пациенты отмечают безболезненное удаление использованной повязки с открытой раны. Она не оставляет после себя кусочков материи и легко меняется на новую. Некоторые пациенты выражают недовольство отсутствием пластыря в комплекте, которым необходимо крепить марлевую повязку.
Заберите заказ в ближайшем пункте выдачи или в аптеке WER (г. Москва)
Цена: от 51 руб.

Оставить комментарий