Эпидуральная гематома – это скопление кровяных сгустков между твердой оболочкой головного мозга и внутренней частью черепной коробки. Патология опасна тем, что скопление крови начинает сдавливать определенные участки головного мозга, приводя к неврологическим нарушениям.
Кровотечение при развитии эпидуральной гематомы носит артериальный характер. Патология встречается чаще у взрослых людей, среди детей риск развития данного вида гематомы головного мозга минимален, что связано с анатомическими особенностями черепной коробки у детей.
Симптоматическая картина
Клиническая картина при эпидуральной гематоме развивается по-разному, в зависимости от степени тяжести травмы черепной коробки. Наиболее распространенный путь– потеря сознания сразу после травмирования, с дальнейшим, постепенным ухудшением состояния. Основные признаки:
- сильные головные боли;
- частые приступы головокружения;
- общая слабость, апатия;
- нарушения памяти, кратковременная амнезия.
Через несколько часов после травмы состояние пациента стремительного ухудшается, появляется рвота, нервное возбуждение, головные боли становятся невыносимыми. Если не будет проведено своевременное лечение, пациент может впасть в коматозное состояние.
Дальнейшее развитие гематомы характеризуется тем, что через некоторое время после проявления первых признаков патологии наступает светлый промежуток, во время которого вся симптоматика исчезает самостоятельно, человек чувствует себя хорошо и думает, что все прошло. Но это очень обманчивое состояние, так как скоро симптомы вновь могут вернуться.
И самый тяжелый вариант – человек теряет сознание, светлый промежуток отсутствует, наступает кома. Это самый неблагоприятный вариант течения патологии, если сразу не провести операцию по удалению гематомы, не исключается летальный исход, либо патологические изменения в организме станут необратимыми и возможна инвалидность.
Факторы, провоцирующие развитие эпидуральной гематомы
Эпидуральная гематома возникает по причине травмы черепно-мозговой коробки. Это может быть падение с высоты на голову тяжелого предмета, автомобильная авария, часто патология встречается у людей, которые занимаются активными видами спорта – лыжи, коньки. Чаще всего эпидуральная гематома развивается в височной доле или нижнетеменном отделе – наиболее уязвимых при травмах отделах.
Механическое воздействие на мягкие ткани головного мозга приводит к разрыву кровеносных сосудов, отчего начинается обильное кровотечение. Кровь, которая не может найти выход, начинает скапливаться, что приводит к формированию гематомы.
Важную роль в лечении и прогнозе играет размер гематомы и область ее локации. Протекает развитие эпидуральной гематомы в острой, подострой и хронической форме. Хронический вид эпидуральной гематомы – крайне редкое явление, чаще у пациентов диагностируется острая форма патологии.
Диагностика и методы лечения эпидуральной гематомы
Чтобы диагностировать наличие эпидуральной гематомы, специалисту необходимо провести осмотр пациента. Для детального изучения гематомы, ее места локации и размера, необходимо провести МРТ или КТ.
- Эпидуральная гематома на КТ.
- 3D – реконструкция черепа на КТ (визуализирует сложный перелом правой височно – теменной области).
Лечение применяется хирургическое. Случаи, когда при эпидуральной гематоме применяется консервативный метод лечения – крайне редки, так как данная патология развивается очень быстро и у пациента нет времени на длительное медикаментозное лечение.
Тем не менее, данный метод терапии не исключается, если гематома имеет очень маленькие размеры.
Пациенту назначаются препараты для купирования кровотечения, после чего принимаются препараты с разжижающим действием, чтобы сгустки крови самостоятельно рассасывались, отек уменьшался, и давление на соседние мягкие ткани ослаблялось.
Если состояние пациента стремительно ухудшается, поднимается внутричерепное давление, появляются судороги, немедленно проводится операция.
Какой метод хирургического вмешательства будет выбран – полноценная операция со вскрытием черепной коробки (трепанация) или более безопасный, малоинвазивный способ, зависит от состояния пациента и обширности гематомы. Если отек слишком большой, либо речь идет об экстренном случае, проводится трепанация.
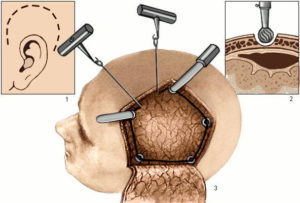
Трепанация черепа –метод хирургического вмешательства, подразумевает вскрытие черепной коробки. Проводится вскрытие черепа:
- костно-пластическим методом, когда после операции часть кости возвращается на место;
- либо резекционным методом – если часть костной ткани не удается сохранить (проводится при обширных, тяжелых черепно-мозговых травмах).
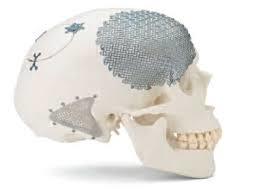
Если есть необходимость проводить резекцию кости черепа, после операции по удалению эпидуральной гематомы проводится краниопластика, когда деформированный участок черепа перекрывают трансплантатом – металлической сеткой или пластиной.
После того, как черепная коробка была вскрыта, кровяные сгустки высасываются с помощью шприца, а поврежденный кровеносный сосуд подлежит коагуляции – прижиганию для предотвращения повторного кровотечения. После удаления гематомы устанавливается специальный дренаж, предупреждающий риск повторного скопления крови, либо появления гнойного абсцесса.
Эндоскопическое удаление эпидуральной гематомы – малоинвазивная операция, проводимая на гематомах небольшого размера. В чем заключается данный метод? В черепе пациента, на месте расположения гематомы, делается небольшое отверстие, через которое будет введен специальный инструмент.
Малоинвазивной операции всегда отдается предпочтение, так как риск травмирования здоровых тканей мозга отсутствует, как и вероятность осложнений после операции.
Недостаток данного способа хирургического вмешательства состоит в том, что он не подходит для гематом, занимающих большую площадь, так как существует риск того, что не удастся удалить все кровяные сгустки, ввиду их недоступности и небольшого отверстия в черепе.
При хорошо проведенной операции, пациент будет избавлен от гематомы, риск развития осложнений будет отсутствовать. Насколько успешным будет хирургическое вмешательство, зависит не только от квалификации нейрохирурга. Значимую роль играет и то, насколько вовремя пациент обратился за помощью к врачу.
Если мягкие ткани головного мозга в течение продолжительного периода времени находились в сдавлении от растущей эпидуральной гематомы, это может привести к тому, что даже полное удаление отека не поможет привести поврежденные участки мозга в первоначальное состояние. Нередки случаи, когда из-за обширности гематомы и отсутствия своевременного оперативного вмешательства, на тканях мозга происходят изменения ишемического характера, а они являются необратимыми.
Не исключается риск рецидива после удаления эпидуральной гематомы, что вызвано тяжелой травмой и слишком обширной гематомой, с которой, ввиду труднодоступности отдельных участков, нет возможности полностью извлечь кровяные сгустки.
Вне зависимости от того, какой способ использовался для удаления эпидуральной гематомы – трепанация, либо малоинвазивная операция, пациента ждет прохождение реабилитации.
В послеоперационный период назначаются антибиотики и медикаменты, направленные на восстановление мозговых процессов, кровоснабжения в мягких тканях и процесса метаболизма.
Если гематома успела сдавить отдельные участки головного мозга и вызвать осложнения неврологического характера, лечение для их устранения проводится симптоматически. Если не выполнять все предписания врача в послеоперационный период, человек может остаться навсегда инвалидом.
Эпидуральная гематома – опасное последствие травм черепной коробки, которое может спровоцировать развитие необратимых патологических процессов.
Если человек получил травму головы, после которой возникают сильные головные боли, рвота, ухудшается общее состояние, необходимо немедленно обращаться к врачу.
Своевременное лечение – залог положительного прогноза, и высокая вероятность того, что человек вернется к полноценному образу жизни.
Эпидуральная гематома
Эпидуральная гематома — это скопление крови, заполняющее образовавшееся в результате травмы пространство между костями черепа и твердой церебральной оболочкой. В типичных случаях характеризуется нарушением сознания с наличием светлого периода, признаками внутричерепной гипертензии и компрессии головного мозга, очаговыми проявлениями, соответствующими расположению гематомы. Диагностика осуществляется на основании клиники при помощи краниографии, Эхо-ЭГ, церебральной ангиографии, КТ и МРТ. Лечение преимущественно хирургическое — трепанация черепа, удаление гематомы, поиск и ликвидация источника кровотечения.
Эпидуральная гематома формируется при скоплении крови над твердой церебральной оболочкой, что сопровождается отслоением последней от внутренней поверхности костей черепа.
Поскольку в возрасте до 2-х лет и после 60-ти лет твердая оболочка плотно спаяна с костями черепа, то в эти возрастные периоды гематомы эпидуральной локализации наблюдаются крайне редко.
В среднем эпидуральная гематома составляет около 1-1,5% от всех черепно-мозговых травм, однако при тяжелых ЧМТ она встречается у 9% пострадавших. В таких случаях эпидуральная гематома может сочетаться с ушибом головного мозга и субдуральной гематомой.
Наиболее часто эпидуральная гематома встречается среди молодых людей 16-25 лет. В этой возрастной категории 75% случаев составляют лица мужского пола.
Среди детей младшего возраста и пожилых эпидуральное кровоизлияние у мальчиков и мужчин отмечается в 2 раза чаще, чем у девочек и женщин.
Пациенты с посттравматическими гематомами совместно курируются специалистами в области травматологии и неврологии.
Эпидуральная гематома
Эпидуральная гематома имеет травматический генез. Наиболее типичны два механизма травмы. В первом случае предмет небольшой площади (молоток, палка, камень, бутылка и пр.
) наносит удар по малоподвижной голове, во втором — происходит удар головой о неподвижный предмет (падение с велосипеда, удар об угол полки или ступеньки и т. п.).
При этом зоной непосредственного приложения травмирующего фактора чаще всего выступает височная или нижнетеменная области черепа.
Источником кровотечения может являться средняя менингеальная артерия и ее ветви, менингеальные вены, венозные синусы и диплоические вены — расположенные в толще костей черепа венозные каналы. Повреждение сосудов зачастую обусловлено вдавленным переломом черепа.
До сих пор нет однозначного мнения о механизме формирования гематомы при эпидуральном кровотечении. Одни авторы утверждают, что вначале в результате травмы возникает отслойка твердой церебральной оболочка, а затем в образовавшейся полости скапливается кровь. Другие специалисты считают, что отслойка оболочки происходит по мере излития и накопления крови.
Обычно эпидуральная гематома в диаметре не превышает 8 см, а ее объем составляет от 80 до 120 мл, хотя может варьировать в диапазоне 30-250 мл.
Отличительной особенностью гематомы эпидуральной локализации является уменьшение ее толщины от центра к периферии.
Вследствие ограниченного объема полости черепа скопление крови над твердой оболочкой приводит к внутричерепной гипертензии и сдавлению подлежащих тканей мозга.
Наиболее частой является классическая клиническая картина эпидурального кровоизлияния, характеризующаяся выраженным светлым промежутком. Типична непродолжительная утрата сознания с его последующим восстановлением или сохранением некоторой оглушенности.
Пострадавший жалуется на головокружение, слабость, умеренную головную боль. Наблюдается ретро- и конградная амнезия, невыраженная анизорефлексия, некоторая асимметрия носогубных складок, легкие менингеальные знаки, спонтанный нистагм. Состояние первоначально расценивается как легкая или средней тяжести ЧМТ.
Длительность светлого промежутка варьирует от 30-40 мин до нескольких часов.
По прошествии светлого периода состояние пострадавшего резко ухудшается. Нарастает головная боль, появляются тошнота и рвота, психомоторное возбуждение сменяется быстро прогрессирующим расстройством сознания: от оглушенности до сопора и комы. Иногда наблюдается стремительное угасание сознания с переходом сразу в кому.
Отмечается брадикардия, артериальная гипертензия; в неврологическом статусе — нарастающий брахиоцефальный парез (парез лицевого нерва и мышечная слабость в верхней конечности) с противоположной гематоме стороны. На стороне гематомы наблюдается расширение зрачка, а затем и отсутствие реакции на свет.
В отдельных случаях эпидуральной гематомы на первый план выходит очаговая симптоматика (парез, анизокория), опережающая развитие симптомов сдавления головного мозга.
Нередко эпидуральная гематома протекает со стертым светлым периодом. Как правило, в таких случаях первоначально происходит глубокое нарушение сознания (кома), и ЧМТ расценивается как тяжелая.
Спустя несколько часов кома сменяется сопором, становиться возможен некоторый словесный контакт с пациентом. По поведению пострадавшего становиться понятно, что у него интенсивная головная боль. Обычно отмечается легкий или умеренный гемипарез.
Такой не ярко выраженный светлый период может продолжаться от нескольких минут до суток.
Вслед за этим состояние ухудшается: нарастает возбуждение, которое затем переходит в кому, усугубляется парез вплоть до полной плегии контралатеральных гематоме конечностей.
Возможна горметония (тонические сокращения мышц паретичных конечностей), тяжелые вестибулярные и глазодвигательные расстройства, прочие проявления поражения ствола мозга.
Возникают нарушения со стороны витальных функций.
Относительно редко встречается эпидуральная гематома без светлого периода. Наблюдается обычно при тяжелой ЧМТ с множественным повреждением головного мозга. Коматозное состояние развивается сразу же после травмы и остается без изменений.
Подострая эпидуральная гематома отличается большой продолжительностью светлого периода (до 10-12 суток). В этот промежуток сознание пострадавшего преимущественно ясное, отмечается склонность к брадикардии, отдельные легкие очаговые симптомы.
В последующем происходит постепенное, иногда волнообразное, усугубление нарушений сознания до глубокого оглушения, которому предшествует сильная головная боль и возбуждение.
На глазном дне при офтальмоскопии могут выявляться застойные диски зрительного нерва, свидетельствующие о церебральной компрессии.
Очаговые проявления, которыми сопровождается эпидуральная гематома, зависят от ее расположения. При кровоизлиянии в парасагиттальной области доминируют пирамидные расстройства с наибольшей выраженностью пареза в стопе.
Эпидуральная гематома лобной доли сопровождается нарушениями психики с лобной окраской при малой выраженности прочей очаговой симптоматики.
Эпидуральная гематома затылочной области проявляется выпадением одноименных полей зрения — гомонимной гемианопсией.
Эпидуральная гематома диагностируется неврологом или нейрохирургом при участии травматолога по данным анамнеза и типичным клиническим проявлениям: расстройство сознания, односторонний мидриаз и контралатеральный ему гемипарез, брадикардия и т. д. Диагностический минимум:
- Рентгенография. По данным рентгенографии черепа устанавливают наличие перелома, который пересекает борозды менингеальных сосудов. В 90% случаев эпидуральная гематома локализуется соответственно месту перелома. Эпидуральная гематома может быть подтверждена при проведении церебральной ангиографии, которая выявляет бессосудистую область в форме выпуклой линзы.
- Эхоэнцефалография. Обычно диагностирует прогрессирующее смещение серединного эхо. Эхо-ЭГ сохранила свое значение в диагностике внутричерепных гематом при отсутствии таких современных методов как МРТ или КТ.
- Томография. Более точные данные об объеме и месте расположения гематомы, а также о других внутричерепных повреждениях, может дать КТ головного мозга. Изоденсивная и малая по размеру эпидуральная гематома визуализируется при помощи МРТ головного мозга. МРТ также применяется для дифференциации эпи- и субдуральных гематом, для оценки состояния базальных структур и ствола мозга.
КТ головного мозга. Эпидуральная гематома в височной области справа
Консервативное лечение под постоянным динамическим контролем объема гематомы возможно в случаях, когда эпидуральная гематома не превышает в размере 30-50 мл, не вызывает грубой и прогрессирующей симптоматики, не сопровождается признаками компрессии мозга.
В большинстве случаев проводится хирургическое лечение. Над местом предполагаемой локализации гематомы делают фрезевое отверстие в черепе.
При быстром нарастании церебральной компрессии через отверстие аспирируют часть гематомы, а потом производят полноценную трепанацию черепа с полным удалением эпидуральной гематомы, поиском и перевязкой поврежденного сосуда.
При кровотечении из вен их коагулируют и тампонируют гемостатической губкой. При повреждении синусов производят их пластику и тампонаду. При кровотечении из диплоических вен применяют хирургический воск.
Операция проводится на фоне противоотечной, гемостатической и симптоматической терапии. В восстановительном периоде применяют рассасывающие и нейрометаболические препараты, для скорейшего восстановления силы в мышцах паретичных конечностях проводят массаж и лечебную физкультуру.
Около четверти эпидуральных кровоизлияний оканчиваются летальным исходом. Прогноз зависит от объема гематомы, возраста пострадавшего, сроков проведения хирургического лечения.
При проведении операции на этапе умеренной декомпенсации смертность минимальная, преимущественно отмечается хорошее восстановление утраченных неврологических функций. Благоприятный исход также имеет проведенное в соответствии со строгими показаниями консервативное лечение подострых гематом малого размера.
Тревожный прогноз имеют гематомы, прооперированные на этапе декомпенсации. В таких случаях смертность доходит до 40%, у выживших зачастую отмечается значительный неврологический дефицит.
Эпидуральная гематома головного мозга: последствия, лечение, симптомы
Эпидуральная гематома представляет собой скопление крови, локализованное между внутренней поверхностью черепа и твердой оболочкой мозга. Вызывает общее и местное сдавление головного мозга. Возникает в результате нанесения травмы. Эпидуральная гематома головного мозга встречается с частотой до одного процента от всех черепно-мозговых травм.
Эпидуральная и субдуральная гематома
Описание
Средний ее объем достигает ста двадцати миллилитров; минимальный – тридцать, максимальный – двести пятьдесят. В диаметре составляет семь-восемь сантиметров. Обычная локализация эпидуральной гематомы – одна-две доли мозга; чаще встречаются гематомы височной области и смежных с ней участков. Для них характерна утолщенная центральная часть, сужающаяся к периферии.
Компрессия твердой мозговой оболочки и вещества мозга возникает в результате несжимаемости гематомы. Она как бы продавливает оболочку своей массой, образуя вмятину соответствующей величины. Чаще всего причиной появления гематомы служит средняя оболочечная артерия вместе с ветвями, иногда вены, синусы. Еще реже источником кровотечения является диплое.
У детей до двухлетнего возраста твердая мозговая оболочка сращена с внутренней поверхностью черепа плотнее, чем у взрослых. Поэтому эпидуральная гематома у детей наблюдается значительно реже.
Симптомы
Острая эпидуральная гематома имеет три основных варианта течения:
- Классическая клиническая картина. В момент нанесения черепно-мозговой травмы больной ненадолго утрачивает сознание. Затем происходит полное или частичное (до умеренного оглушения) восстановление последнего. Пациент предъявляет жалобы на головокружение, слабость во всем теле, головную боль. Возможна потеря памяти – пострадавший не помнит события, произошедшие до получения травмы. Обнаруживаются незначительно выраженные очаговые симптомы, менингиальные знаки.
Через несколько десятков минут или часов наступает резкое ухудшение состояния. Развивается психомоторное возбуждение; усиливается головная боль; возникает рвота. Возможно вторичная потеря сознания вплоть до комы. Приходит очередь стволовой симптоматики: повышается артериальное давление, урежается пульс, появляются нарушения ритма дыхания. По достижению комы наступают тяжелые расстройства витальных функций. - Вариант, при котором «светлый» промежуток выражен незначительно. Встречается чуть реже, чем первый. Сохраняются те же фазы: утрата сознания, его восстановление, повторная утрата. Однако травма чаще всего очень тяжелая, первичная потеря сознания может достигать глубины комы.
Очаговая симптоматика носит грубый характер, витальные нарушения также крайне тяжелые. Затем наступает «светлый» промежуток – период времени, на протяжении которого возможно установить минимальный словесный контакт с больным. Вторичная потеря сознания сопровождается нарастанием психомоторного возбуждения, стволового синдрома, развитием горметонии. - Вариант, при котором «светлый» промежуток отсутствует и не устанавливается даже при сборе анамнеза. Такие больные находятся в сопоре или коматозном состоянии с момента получения травмы до операции или летального исхода.
Подострые эпидуральные гематомы отличаются от острых форм длительностью «светлого» промежутка. Этот отрезок времени занимает в данном случае до одной-двух недель.
Очаговые симптомы имеют сглаженную выраженность, витальные функции слабо изменены. Вторичной потере сознания предшествует усиление общемозговых и очаговых симптомов.
Хронические эпидуральные гематомы практически не встречаются в практике.
Диагностика
Субдуральная и эпидуральная гематома клинически не имеют значительных отличий. Дифференциальной диагностике способствует компьютерная томография. Так, на КТ головного мозга эпидуральная гематома выглядит как двояковыгнутая линза, а субдуральная приобретает вогнутую форму серпа.
Снимок при эпидуральной гематоме
При постановке диагноза острота процесса определяется временным промежутком от начала травмы, после которого развились симптомы. Для острой гематомы этот период составляет не более трех суток, для подострой – две-три недели, и для хронической – больше трех недель.
Лечение
Диагноз «эпидуральная гематома» является показанием к неотложному оперативному вмешательству. Проводится трепанация черепа, удаление жидкой крови и ее сгустков при помощи аспиратора. Затем отыскивается источник кровотечения, осуществляется тщательный гемостаз. После наложения костного лоскута на место ушивается рана.
Консервативные методы лечения подразумевают ведение больного в послеоперационном периоде, сохранение витальных функций его организма. От операции можно воздержаться при незначительном объеме гематомы и отсутствии явления декомпрессии и дислокации головного мозга.
Последствия
Прогностически эпидуральная гематома по последствиям более благополучна, нежели чем субдуральная. Летальность сведена к минимуму, особенно в послеоперационный отрезок времени, после удаления скопившейся крови и остановке кровотечения наблюдаются хорошие результаты с практически полным восстановлением.
Острые формы показывают худшие исходы, чем подострые и хронические варианты течения. Происходит это вследствие дислокации структур головного мозга.
Субдуральная гематома: что нужно знать
Человеку с травмой головы требуется немедленная медицинская помощь. Хотя он может изначально не чувствовать никаких симптомов, кровотечение может произойти внутри черепа. Внутреннее кровотечение может привести к серьезным последствиям, включая повреждение мозга и смерть.
Один из видов внутренних кровотечений называется субдуральной гематомой. Люди должны знать о признаках и симптомах черепно-мозговой травмы и немедленно обратиться к врачу.
Что такое субдуральная гематома?
Субдуральные гематомы являются результатом травм головы при повреждении вен, расположенных непосредственно под костями черепа, при этом кровь скапливается между поверхностью головного мозга и черепом.
Это пространство начинает наполняться кровью, повышая давление на головной мозг, вызывая ряд симптомов. Если давление продолжает нарастать, субдуральная гематома может привести к проблемам со здоровьем или жизнеопасным ситуациям.
В худшем случае субдуральные гематомы могут привести к коме или смерти.
Существует два типа субдуральных гематом: острая и хроническая.
Острая субдуральная гематома
Субдуральная гематома, вызванная тяжелой черепно-мозговой травмой, является острой. Вероятно, причинами могут быть дорожно-транспортные происшествия или падения с высоты. Риск смерти от острой субдуральной гематомы составляет более 50%.
Хроническая субдуральная гематома
Хронические случаи субдуральной гематомы развиваются из-за повторяющихся или легких травм головы. Пожилые люди более склонны к развитию хронической субдуральной гематомы в связи с увеличением частоты падения.
Пожилые люди также подвержены высокому риску, так как головной мозг человека с возрастом уменьшается в объеме, и это заставляет мелкие вены, расположенные на поверхности мозга, растягиваться, делая их уязвимыми к разрывам.
Хотя хронические субдуральные гематомы легче поддаются лечению, существует риск смерти или долгосрочных последствий для здоровья.
Симптомы субдуральной гематомы
- К распространенным симптомам относятся:
- сильная головная боль;
- изменение настроения или поведения;
- невнятная речь;
- потеря сознания или обморок;
- апатия;
- слабость;
- проблемы со зрением;
- головокружение;
- рвота.
Симптомы острой субдуральной гематомы возникают сразу после травмы. При хронической субдуральной гематоме симптомы развиваются медленно или не развивается вообще.
Причины субдуральной гематомы
Наиболее распространенной причиной субдуральной гематомы является тяжелое повреждение головы. Незначительные повреждения головы являются менее распространенной причиной и характерны для пожилых людей. Варфарин и другие разжижающие кровь препараты могут увеличить риск развития субдуральной гематомы. Иногда субдуральные гематомы могут возникать в результате другого заболевания.
Факторы риска, которые повышают риск развития субдуральной гематомы:
- разжижающие кровь препараты, такие как варфарин или аспирин;
- заболевания, вызывающие проблемы свертывания крови;
- длительное употребление алкоголя;
- повторные черепно-мозговые травмы, например, спортивные травмы;
- очень молодой или очень пожилой возраст.
Диагностика субдуральной гематомы
Важно диагностировать острую субдуральную гематому как можно скорее, и лечение должно начаться незамедлительно. Быстрое лечение может свести к минимуму риск смерти или долгосрочных последствий. Случаи хронической субдуральной гематомы диагностировать труднее, так как симптомы часто не имеют очевидной причины.
Для диагностики субдуральной гематомы врач обычно использует компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) для получения четкой картины головного мозга. Врач выявит кровотечение, попытается определить источник кровотечения и разработает план лечения.
Врач может также измерить артериальное давление и частоту сердечных сокращений, а также провести анализ крови, чтобы определить количество тромбоцитов.
Лечение субдуральной гематомы
Человеку с субдуральной гематомой обычно требуется хирургическое вмешательство. В острых случаях человек, скорее всего, подвергнется краниотомии.
Во время этой процедуры хирург делает трепанацию черепа вблизи субдуральной гематомы. Хирург извлекает сгусток и после этого использует методы всасывания и орошения, чтобы убрать скопившуюся кровь.
Краниотомия — рискованная хирургическая операция, но она необходима, чтобы сохранить жизнь человека.
При хронической субдуральной гематоме или при острой гематоме менее 1 см в диаметре хирург высверливает маленькое отверстие в черепе и вставляет резиновую трубку для отвода крови. После операции врач обычно назначает противосудорожные лекарственные препараты.
Больному, возможно, потребуется прием лекарственных средств в течение нескольких месяцев или лет. Препараты помогут предотвратить припадок, который может привести к другой субдуральной гематоме.
Врачи обычно назначают препараты, чтобы уменьшить отек головного мозга и предотвратить или уменьшить внутричерепное давление.
Восстановление после субдуральной гематомы
Время восстановления зачастую зависит от степени повреждения. Только 20 — 30% людей могут ожидать полного восстановления функционирования головного мозга. Даже после лечения субдуральная гематома может привести к смерти или к повреждению мозга. Необходимо, чтобы человек выполнял все рекомендации в послеоперационном периоде, чтобы увеличить шансы на благоприятный исход.
Источник фото: Интернет
Субдуральная гематома
Субдуральные гематомы представляют собой скопление крови в пространстве между твердой мозговой и паутинной оболочками мозга. Может встречаться в любой возрастной группе, основаня причина — черепно-мозговая травма.
КТ достаточно, чтобы поставить диагноз. Прогноз варьирует в широких пределах в зависимости от размеров и давности кровоизлияния.
Более > 70% субдуральных гематом имеют другие важные повреждения: САК, ДАП, контралатеральные ушибы.
Эпидемиология
Субдуральные гематомы встречаются во всех возрастных группах:
- у детей чаще случайная травма,
- у молодых людей: дорожно-транспортные происшествия,
- у лиц пожилого возраста: падения (явный анамнез травмы может отсутствовать),
- встречаются в ~ 15% всех случаев травм головы,
- встречаются в 30% от травм головы со смертельным исходом.
Клиническая картина
Острые субдуральные гематомы обычно встречаются при черепно-мозговой травме, особенно у молодых пациентов, где они сочетаются с ушибами головного мозга.
У большинства пациентов (65-80%) субдуральные гематомы сопутствуют выраженному угнетению сознания и аномалии зрачкового рефлекса.
Клинические проявления подострых / хронических субдуральных гематом у пожилых людей без или с незнечительной травмой головы в анамнезе, часто являются неопределенными и являются одной из классических причин псевдо-деменции.
Патология
Субдуральные гематомы возникают при растяжении и разрыве мостиковых вен, залегающих в субдуральном пространстве, при воздействии внезапно возникающих сдвигающих сил при травме. Так же может повреждаться паутинная оболочка, вызывая скопление крови между паутинной и твердой мозговой оболочками.
В 10 — 30% хронических субдуральных гематом имеются повторные кровоизлияния. Повторные кровотечения обычно происходят при разрыве перерастянутых корковых вен, так как они пересекают увеличенное заполненное субдуральное пространство, или из васкуляризированной псевдокапсулы.
Субдуральные гематомы располагаются между твердой мозговой и паутинной оболочкой. Как правило они имеют лентовидную форму или форму полумесяца, и я вляются более протяженными чем эпидуральные гематомы.
В отличие от эпидуральной гематомы, субдуральные гематомы не ограничиваются швами черепа, но ограничиваются серпом мозга и наметом мозжечка.
Диагностика
У взрослых 85% субдуральных гематом являются односторонними. У детей раннего возраста 75-85% являются двусторонними. Типичные места локализации субдуральных гематом лобно-теменные области и средняя черепная ямка. Межполушарные субдуральные гематомы чаще встречаются у детей с не дорожно-транспортными травмами.
В подавляющем большинстве случаев, КТ достаточно для постановки диагноза.
Введение контраста иногда бывает полезно, если есть подозрение на субдуральную эмпиему, при подозрении на наличие небольшой изоденсивной субдуральной гематомы или попытке разграничить расширение субарахноидальных пространств от хронической субдуральной гематомы.
Ренгенография черепа
При наличии КТ или МРТ модальностей нецелесообразна, бесполезна и даже вредна.
Компьютерная томография
Признак «водоворота» — это признак активного кровотечения. Проявления субдуральной гематомы при КТ зависят от давности и степени организации гематомы — в среднем плотность субдуральной гематомы снижается на 1,5 HU в день.
Острейшая субдуральная гематома
В большинстве случаев, исследование пациентам проводится позднее острейшей фазы (первый час), но в случаях когда исследование выполнено в этот период, субдуральные гематомы появляются относительно изоденсивной плотностью по отношению к коре головного мозга, с неоднородностью в виде завихрениий, из-за смеси сгустков крови и продолжающегося поступления не свернувшейся крови. Степень отека головного мозга (особенно у молодых пациентов, у которых черепно-мозговая травма часто является более тяжелой) влияет на объемное воздействие, нет прямой связи между размером субдуральной гематомы и степенью дислокации [2].
Острая субдуральная гематома
Классическая картина острой субдуральной гематомы — однородная гиперденсивная экстра-аксиально расположенная зона лентовидной формы или формы полумесяца, которая широко распространяется вдоль конвекса гемисферы головного мозга.
По мере сворачивания крови, плотность гематомы увеличивается, как правило, до > 50-60 HU, таким образом, гематома является гиперденсивной по отношению к коре головного мозга [2]. До 40% субдуральных гематом имеет смешанную гипер- или гиподенсную плотность, за счет несвернувшейся крови и плазмы.
Редко, острые субдуральные гематомы могут быть изоденсивной плотности по отношению к коре головного мозга, что встречается при коагулопатиях или тяжелой анемии, когда концентрация гемоглобина падает до 8 до 10 г/дл.
Подострая субдуральная гематома
Со временем за счет деградации белков плотность сгустков крови снижается.
В период от 3 до 21 дней (обычно 7-14 дней), плотность снижается до ~30 HU и гематома становиться изоденсивной относительно коры головного мозга, что затрудняет диагностику, особенно если имеются двусторонние субдуральные гематомы [2]. Контрастное усиление при КТ полезно при отсутствии возможности выполнить МРТ. Ключевыми моментами в диагностике является ряд косвенных признаков:
- ЦСЖ борозд не доходит не костей черепа
- объемное воздействие включающее сглаживание борозд и латеральную дислокацию срединных структур
- кажущееся утолщение коры
Хроническая субдуральная гематома
В конечном счете субдуральная гематома становится гиподенсной и может достигать ~ 0 HU, она может быть изоденсивной относительно ЦСЖ и может симулировать субдуральную гигрому.
Повторное острое кровоизлияние в хронической субдуральной гематоме
Повторным острым кровоизлияним в хроническую субдуральную гематому считается эпизод острого кровоизлияния в ранее существовующую хроническую субдуральную гематому. Проявляется в вид гиподенсного скопления с уровнями. Может наблюдаться у пациентов с нарушениями свертывания крови или принимающих антикоагулянты [2].
Магнитно-резонасная томография
Проявления обычно обусловлены биохимическими свойствами гемоглобина который варьируют от сроков гематомы. Наиболее чувствительной является FLAIR последовательность.
Сверхострая субдуральная гематома
- T1: изоинтенсивный сигнал, по отношению к сигналу от серого вещества головного мозга
- T2: интенсивность сигнала варьирует от изо- до гиперинтенсивного
- FLAIR: гиперинтенсивный сигнал, по отношению к сигналу ЦСЖ
Острая субдуральная гематома
- T1: интенсивность сигнала варьирует от изо- до гиперинтенсивного, по отношению к сигналу от серого вещества головного мозга
- T2: сигнал гипоинтенсивный, по отношению к серому веществу
- FLAIR: гиперинтенсивный сигнал, по отношению к сигналу ЦСЖ
Подострая субдуральная гематома
Во фронтальной плоскости может иметь двояковыпуклую форму, а не форму полумесяца, которая является типичной в аксиальной плоскости
- T1: обычно имеет гиперинтенсивный сигнал за счет наличия метгемоглобина
- T2: обычно гиперинтенсивный сигнал
- FLAIR: гиперинтенсивный сигнал
Хроническая субдуральная гематома
- T1:
- изоинтенсивный сигнал, относительно сигнала от ЦСЖ
- при повторных кровтечениях или инфицирование может иметь гиперинтенсивный МР сигнал
- T2:
- изоинтенсивный сигнал, относительно сигнала от ЦСЖ
- при повторных кровтечениях или инфицирование может иметь гипоинтенсивный МР сигнал
- FLAIR: гиперинтенсивный сигнал, по отношению к сигналу ЦСЖ
Дифференциальная диагностика
Смотрите так же статью Дифференциальная диагностика субдуральных и эпидуральных гематом
Основные нозологии для дифференциальной диагностики включают [1-2]:
- расширение субарахноидальных пространств за счёт атрофии головного мозга
- может выглядеть схоже
- отсутствие объемного воздействия
- сосуды проходят через пространства, а не смещены к головному мозгу
- КТ контраст помогает в визуализации, путем подчеркивания хода сосудов, а также демонстрируя усиливающуюся «капсулу» субдуральной гематомы / эмпиемы
- субдуральная эмпиема
- имеет схожие проявления на бесконтрастных изображениях
- иные анамнез заболевания и клиническая картина
- выраженное краевое контрастное усиление
- сопутствует абсцессу/инфаркту головного мозга
- эпидуральная гематома
- дифференциальная диагностика при малых размерах иногда затруднена
- двояковыпуклая (линзовидная) форма, вместо серповидной (лентовидной)
- ограничена швами черепа
- может смещать венозные синусы
- обычно имеется перелом черепа
- субдуральная гигрома
- может быть неотличима на КТ от хронической субдуральной гематомы
- соответствует по плотности церебро-спинальной жидкости
- в анамнезе нет гематомы
- двигательные артефакты
Оставить комментарий