У детей нередко бывает сыпь на теле. Это может быть проявление аллергии, кожного заболевания или других проблем. Однако в большинстве случаев сыпь на теле у ребенка не представляет угрозы и проходит самостоятельно.
Несмотря на это, если у ребенка сыпь и температура, или изменения на коже сопровождаются плохим самочувствием, нарушением обычного поведения и беспокойством, обязательно обратитесь к педиатру, чтобы он исключил серьезные заболевания и инфекции и, в случае необходимости, назначил соответствующее лечение.
В данной статье содержится информация о причинах сыпи, однако не полагайтесь на неё как на пособие по самодиагностике. Это лишь общие сведения о наиболее распространенных причинах сыпи у детей, более подробно о состоянии здоровья вашего ребенка расскажет педиатр. Причины сыпи у грудных детей описаны отдельно.
Ветрянка — это распространенное вирусное заболевание, которым болеет большинство детей. При ветрянке на теле появляется сыпь в виде красных зудящих пятнышек, которые превращаются в пузырьки, наполненные жидкостью. Затем пузырьки подсыхают, образуя корочки, которые со временем отпадают. У некоторых детей появляется совсем немного пятен, в то время как у других сыпь покрывают все тело.
Экзема — это заболевание, при котором кожа краснеет, чешется, пересыхает и трескается. Самая распространенная форма — это атопический дерматит, который чаще всего бывает у детей, но иногда встречается и у взрослых.
При атопическом дерматите сыпь чаще появляется на ногах (в области колен), на руках (в области локтевых суставов), на шее, на лице (на коже век, ушей и щек). Это неопасное заболевание, но если впоследствии ребенок заразится вирусом простого герпеса, это может вызывать обострение дерматита и появление маленьких пузырьков (так называемой герпетической лихорадки) с высокой температурой.
Импетиго — это крайне заразное заболевание, вызываемое бактериями. Оно характеризуется образованием гнойничков и пузырьков на коже. Импетиго бывает двух видов:
- буллёзное импетиго — появляются большие волдыри, наполненные жидкостью, которые не причиняют боли;
- небуллёзное импетиго — более заразное, появляются гнойнички, которые быстро вскрываются и образуют желто-коричневую корку.
Если вы думаете, что у вашего ребенка импетиго, обратитесь к педиатру. Он выпишет антибиотики в форме крема, и заболевание должно пройти в течение 7–10 дней.
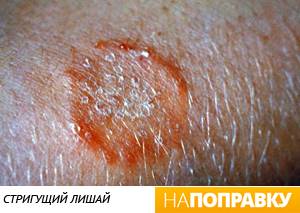
Стригущий лишай
Стригущий лишай — это распространенное и крайне заразное грибковое инфекционное заболевание, при котором на коже появляются округлые бляшки — очаги красной сыпи. Бляшки могут сформироваться практически на любой части тела, но чаще всего поражает волосистую кожу головы, ноги и пах.
Для точной диагностики необходимо обратиться к дерматологу. Стригущий лишай лечится с помощью противогрибковых средств, которые наносятся на кожу в виде кремов, мазей, шампуней или назначаются в виде таблеток. На весь период болезни назначается карантин, и ребенок не посещает школу или детский сад.
Потница может появляться у маленьких детей при потении — например, если слишком тепло одеть ребенка, или в жарких и влажных условиях.
У более старших детей это случается при несоблюдении правил гигиены или ношении неудобной синтетической одежды.
На коже появляется мелкая красная сыпь и пузырьки, которые обычно быстро проходят без специального лечения. Для этого достаточно регулярно купать ребенка и одевать его по погоде.
Экссудативная многоформная эритема — это кожная реакция, которую вызывают следующие факторы:
- бактериальная инфекция;
- вирус простого герпеса.
На руках и ногах появляются красные округлые пятна, которые постепенно растут в размерах и распространяются по всему телу.
Излюбленные места сыпи: разгибательные поверхности рук, реже ног, в меньшей степени — лицо, шея, голени и стопы. Иногда элементы сыпи наблюдаются во рту.
Центр пятна постепенно бледнеет, образую кольцевидные элементы, которые могут сливаться между собой. Иногда помимо пятен на коже появляются пузырьки.
При экссудативной многоформной эритеме часто нарушается самочувствие ребенка, сыпь сопровождается температурой. Выздоровление наступает в период от двух до шести недель.
В редких случаях экссудативная многоформная эритема может появиться в качестве ответной реакции на прием лекарства, например, антибиотика или противосудорожного средства. Это гораздо опаснее, и болезнь может представлять угрозу жизни человека.
Обратитесь к педиатру, если у вашего ребенка появилась сыпь и он плохо себя чувствует.
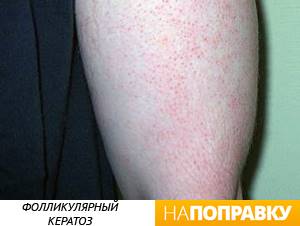
Фолликулярный кератоз («гусиная кожа»)
Фолликулярный кератоз — это распространенное и неопасное заболевание, при котором кожа предплечий становится грубой и покрывается мурашками, как будто от холода. Иногда «гусиная кожа» может появляться также на бедрах и щеках.
Обычно болезнь начинается в детстве и обостряется в подростковом возрасте в период полового созревания. Затем заболевание становится менее выражено и даже может полностью пройти с возрастом. Специального лечения от фолликулярного кератоза не существует, но обычно он не вызывает серьезного беспокойства.
Синдром руки-ноги-рот или вирусная пузырчатка — распространенное неопасное заболевание, вызываемое энтеровирусом Коксаки. Оно сопровождается появлением у ребенка сыпи и небольших пузырей на ладонях и стопах. Также могут появляться язвы во рту и чувство общего недомогания. Зуд обычно не характерен.
Иммунитет ребенка самостоятельно справится с вирусом, и симптомы проходят обычно через 7–10 дней. Вместе с тем болезнь рук, ног и рта очень заразна.
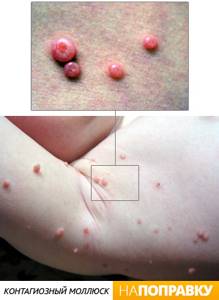
Контагиозный моллюск
Контагиозный моллюск — это кожное заболевание, вызываемое вирусом, которое приводит к появлению небольших твердых пузырьков на коже.
Чаще всего контагиозный моллюск встречается у детей в возрасте 1-5 лет, которые заражаются друг от друга. Как правило, заболевание не вызывает боли, но иногда появляется зуд. Без лечения болезнь проходит, обычно, в течение 18 месяцев. Иногда образования на коже удаляют, для чего необходимо обратиться к дерматологу.
Контагиозный моллюск — очень заразное заболевание, однако у большинства взрослых формируется иммунитет к вирусу, и у них меньше вероятность заражения при контакте с ним.
Розовый лишай — это относительно распространенное кожное заболевание. На коже появляется розовое округлое пятно, середина которого постепенно светлеет и начинает шелушиться. Сыпь иногда сопровождается умеренным зудом. Спустя несколько недель пятна распространяются по телу.
Чаще всего заболеванию подвержены дети старшего возраста и молодые люди в возрасте от 10 до 35 лет. Как правило, розовый лишай проходит без лечения в течение 2–12 недель. Причины его появления не известны.
Чесотка — это заразное кожное заболевание, вызываемое крошечным клещом — чесоточным зуднем, который проделывает ходы в коже. При этом появляется сыпь с сильным зудом. Дети заражаются чесоткой при тесном контакте с больным взрослым или ребенком — например, во время игр.
Клещи предпочитают проделывать ходы в нежной коже между пальцами, в кожных складках, на сгибательных поверхностях конечностей, в паху. У маленьких детей часто поражаются стопы, ладони, ягодицы, лицо и кожа головы.
После них остаются небольшие красные бугорки и серебристые линии на коже, как правило, на ладонях и стопах. У грудных детей зачастую на стопах появляются волдыри.
При подозрении на чесотку обратитесь к врачу, чтобы он назначил лечение (лосьон или крем).
Крапивница (уртикария) — это заболевание, характеризующееся появлением на коже красной зудящей сыпи, похожей на ожог крапивой. Это происходит при высвобождении в коже гистамина. Он вызывает покраснение, опухание и зуд.
Появление крапивницы могут спровоцировать различные факторы, в том числе аллергены (например, пищевые продукты или латекс), раздражители (крапива), лекарства или физические факторы, такие как солнечный свет или высокая температура. Однако чаще всего причину установить не удается. Это распространенная кожная реакция у детей. Обычно сыпь быстро проходит под действием антигистаминных средствами.
Инфекционная эритема («пятая болезнь») — это распространенное детское вирусное заболевание, которое вызывает ярко-красную сыпь на щеках. Как правило, ему подвержены дети в возрасте от 6 до 10 лет.
Обычно лечения не требуется, так как в большинстве случаев заболевание выражено не сильно и проходит в течение нескольких дней. Иногда оно может длиться до 4–5 недель.
Обратитесь к врачу, если у ребенка сыпь и температура.
Псориаз — это заболевание, из-за которого на коже появляются красные, шелушащиеся бляшки, покрытые серебристо-белыми чешуйками.
Псориаз вызывает косметический дефект, кроме того при длительном течении может поражать ногти и суставы.
Это хроническое заболевание, но существует ряд методов лечения, которые могут облегчить его симптомы, улучшить внешний вид кожи с высыпаниями и избежать осложнений.
Целлюлит или флегмона — это воспаление глубоких слоев кожи и подкожной клетчатки, вызываемое бактериями. Пораженная область кожи будет красной, чувствительной к прикосновениям, опухшей и горячей. Изменения на коже сопровождаются высокой температурой, болью и резким ухудшением самочувствия. При появлении подобных симптомов немедленно обратитесь к педиатру.
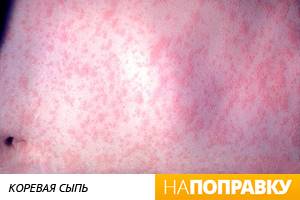
Корь
Корь — это крайне заразное заболевание, вызываемое вирусом. Заразиться корью может любой человек, если ему не делалась прививка или он раньше не болел, но чаще всего корью болеют дети в возрасте от 1 до 4 лет.
Для кори характерна мелкая точечная красно-коричневая сыпь, которая, как правило, появляется за ушами и затем переходит на голову, шею, ноги и туловище. Вероятно, у ребенка также появятся гриппозные симптомы и высокая температура. Если вы заметили перечисленные выше признаки, вызовите на дом педиатра.
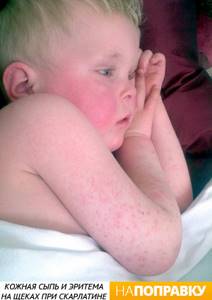
— это еще одна заразная детская инфекция. Её возбудителем являются бактерии. Болеют чаще дети от 2 до 8 лет.
При скарлатине на теле появляется характерная ярко-розовая сыпь, которая на ощупь похожа на наждачную бумагу.
Зачастую болезнь начинается с боли в горле, головной боли и повышенной температуры, через 12–48 часов появляется сыпь. Если вы думаете, что у вашего ребенка скарлатина, как можно скорее вызовите врача на дом.
Причиной сыпи у ребенка может быть смертельно опасное заболевание — менингококковый менингит. Сыпь похожа на коревую или проявляется в виде красных пятен. Обычно летучая, то есть исчезает в течение 2-3 часов. При тяжелом течении и развитии опасных осложнений на коже могут появиться кровоподтеки. Возможные признаки менингита у детей:
- ребенок заторможенный, слабо реагирует на окружающих, его движения скованные и резкие;
- ребенок раздражителен, не хочет, чтобы его держали на руках;
- необычный плач;
- рвота и отказ от кормления;
- бледная и пятнистая кожа;
- потеря аппетита;
- застывшее выражение лица;
- сильная сонливость;
- высокая температура;
- пятнистая красная сыпь, не исчезающая при надавливании твердым предметом (например, стеклянным стаканом).
Доверяйте своим инстинктам. Если вам кажется, что у вашего ребенка менингит, немедленно вызовите на дом педиатра, а если состояние ребенка тяжелое — скорую помощь (со стационарного телефона 03, с мобильного 911 или 112).
При появлении на теле ребенка сыпи, вы можете найти хорошего врача с помощью сервиса НаПоправку:
- педиатра;
- детского дерматолога.
Перейдите по ссылке, чтобы найти клиники, где можно вызывать педиатра на дом.
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Напоправку.ру 2020
Раздражение в сгибе локтя у ребенка
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Среди дерматологических проблем потница у детей с первых дней рождения вплоть до двух-трехлетнего возраста занимает одно из основных мест по обращениям родителей к педиатрам.
Потницу относят к болезням придатков кожи – расположенных по всему телу малых потовых (эккринных) желез.
Код по МКБ-10
Эпидемиология
Отечественная клиническая статистика детской потницы неизвестна.
А вот, по информации American Academy of Family Physicians, данная кожная патология поражает до 40% младенцев и обычно появляется в течение первых месяцев жизни.
В 3-4,5% случаев так называемая кристаллическая потница диагностируется педиатрами у новорожденных в возрасте 7-10 дней. Именно этот подтип или вид заболевания – наиболее распространенный.
Также в некоторых исследованиях отмечается, что потница у новорожденного ребенка чаще всего появляется при большом весе при рождении, а также у младенцев, появившихся на свет недоношенными или путем кесарева сечения.
Причины потницы у ребенка
Основными причинами потницы у детей считаются перегревание – из-за жаркой погоды и зноя, а также из-за ошибок в уходе за детьми, в частности, когда их слишком тепло одевают или плотно спелёнывают. От этого часто возникают такие проблемы с кожей, как потница и опрелости у детей.
В результате выработка пота эккринными железами усиливается, притом что его выход на поверхность эпидермиса и естественное испарение затруднены. Таким образом, появляются условия для частичной обструкции выводных пор потовых желез.
Нередко появляется потница после температуры у ребенка, когда гипергидроз при лихорадке вызывается той или иной острой инфекцией.
Данное поражение кожных покровов чаще отмечается в жару, но чрезмерное утепление и создаваемый одеждой «парниковый эффект» приводят к тому, что может появляться потница зимой у ребенка.
Факторы риска
Безусловные факторы риска возникновения потницы педиатры усматривают:
- в высокой температуре воздуха – в помещении или за его пределами в жаркое время года, особенно в сочетании с повышенным уровнем влажности;
- в одежде и постельном белье из синтетических воздухонепроницаемых тканей, не впитывающих пот и блокирующих кожный газообмен;
- в избыточной обработке кожи в теплое время года не пропускающими воздух маслами или кремами на жировой основе, что приводит к закупориванию потовых пор на ее поверхности;
- в лишнем весе ребенка и большом количестве глубоких кожных складок, кожа в которых постоянно потеет без своевременно испарения выделяемого пота.
Патогенез
Для снижения температуры тела при его перегревании маленькие дети, как и взрослые, потеют. Но почему же потница так часто появляется именно в раннем детском возрасте?
В значительной мере патогенез детской потницы обусловливается не до конца сформированной и адаптированной к условиям внешней среды терморегуляторной системой организма детей от рождения до полутора-двух лет.
Также велика роль физиологических особенностей их кожи: неплотный роговой слой дермы, отсутствие полноценной гидролипидной (водно-жировой) и кислотной мантии кожи, недостаточных для защиты кожных покровов.
При развитии потницы расположенные в коже по всему телу эккринные потовые железы (которые имеют форму трубочек) и их не до конца развитые выводные протоки, открывающиеся в поверхностных порах кожи, оказываются заблокированными.
По мнению специалистов, к развитию детской потницы, особенно потницы у грудничка, причастна обитающая на здоровых кожных покровах (то есть, являющаяся частью кожной микробиоты) условно-патогенная бактерия Staphylococcus epidermidis. Полагают, что продуцируемое данным микроорганизмом вещество, образующее пленку, и закрывает выводные поры. А выход скапливающегося пота непосредственно через стенки желез проявляется высыпаниями на коже и ее раздражением.
Кстати, другой тип потовых желез – апокринные (залегающие глубже эккринных и локализованные подмышками, в промежности и паху, в области лобка и пупка) – в детстве завершают развиваться, а «включаются» с наступлением пубертатного периода. Их выводные протоки открываются, как и у сальных желез, в волосяные луковицы.
Симптомы потницы у ребенка
Первые признаки потницы – кожные высыпания. А то, как выглядит потница у детей, зависит от ее разновидности.
Кристаллическая потница проявляется везикулами – мелкими прозрачными пузырьками, заполненными жидкостью; при этом кожа не краснеет, а сыпь не вызывает зуда и других неприятных ощущений.
Каждая везикула развивается до самопроизвольной перфорации с последующим подсыханием и десквамацией.
Сколько проходит потница у детей? Кристаллическая потница обычно разрешается сама (чешуйки отшелушиваются в течение нескольких дней), но – когда воздействие причинных факторов продолжается – сыпь может появиться снова.
Если локализуется потница на голове и на лбу у ребенка, появилась на шее (в складках, за ушами, по линии роста волос) или на теле – на спине, на животе, а также высыпала на руках (в сгибах локтевых суставов и в области предплечий) и на ногах (в сгибах коленных суставов), то в 85-92% случаев это кристаллический вид патологии. См. также – Потница у новорожденного на лице и шее
При красной потнице сначала кожа ребенка покрывается зудящими красно-розовыми пятнами, на которых буквально через несколько часов образуются красноватые узелки.
Держатся они в течение нескольких дней, часто трансформируясь в пустулы, отчего в дерматологии появилось параллельное название – «пустулезная потница».
Места ее высыпаний: сгибы конечностей, волосистая часть головы и шея; часто бывает такая потница у детей подмышками.
У новорожденного раздражение по всему телу что это
Также может появляться красная потница на ступнях (между пальцами и на своде стоп), в паху и на ягодицах, то есть на попе. Площадь высыпаний может быть довольно обширной, часто происходит мацерация эпидермиса; зуд кожи раздражает ребенка, что отражается на его поведении, сне и кормлении.
Если случается глубокая потница, сыпь в виде розовых или красных пятен и ярких папул разного размера распространяется по всему телу, но в большей степени сосредоточена в области шеи и на спине; отмечаются лихорадка, общее недомогание, зуд и раздражение кожи.
Формы
Различаемые дерматологами виды потницы:
- кристаллическая (miliaria crystallina) – поверхностная, наиболее часто диагностируемая;
- красная (miliaria rubra) – более глубокая, чаще бывает у новорожденных, обычно развиваясь между первой и третьей неделями жизни младенца;
- глубокая (miliaria profunda) – самая редкая, так как поражает, в основном, живущих в тропическом климате взрослых. При этом она самая серьезная, поскольку вызывается полной обструкцией апикальных участков трубочек эккринных желез; зачастую является осложнением многократно рецидивирующей красной потницы.
Осложнения и последствия
Если уход за кожей с потницей недостаточно качественный, или ребенок расчесывает зудящие места, то последствия и осложнения – в виде бактериального или грибкового инфицирования поврежденной кожи – не заставят себя ждать. В первую очередь, активизируется упомянутый выше эпидермальный стафилококк, маловирулентный в благоприятных условиях и довольно агрессивный при любых повреждениях поверхностных слоев кожи.
Чаще всего запущенная потница осложняется стафилококковой или стрептококковой пиодермиями – гнойничковыми воспалениями, а также перипоритом – воспалительным процессом непосредственно в порах эккриновых потовых желез.
Глубокая потница после длительного перегревания, которое заставило ребенка сильно потеть, может привести к тепловому удару: с лихорадкой, гиперемией и сухостью кожи, рвотой, слабостью, учащенным поверхностным дыханием и даже потерей сознания. Но такое может случиться только в крайнем случае.
Диагностика потницы у ребенка
- На первый взгляд, диагностика потницы у ребенка особых сложностей не вызывает, и ее обычно проводит участковый педиатр, внимательно осматривая ребенка, фиксируя и анализируя характер и локализацию высыпаний на кожных покровах.
- Но заболеваний, имеющих схожую симптоматику, очень много, и может быть сыпь у ребенка похожая на потницу при ветрянке, краснухе или кори.
- [35], [36], [37], [38], [39], [40], [41], [42]
Дифференциальная диагностика
Поэтому дифференциальная диагностика должна точно определить, какая проблема с кожей на самом деле возникла: пузырчатка новорожденных, атопический дерматит, пеленочная эритема, аллергия или потница у ребенка.
К кому обратиться?
Лечение потницы у ребенка
Проводится лечение потницы у детей в домашних условиях, и ключевой терапевтический метод – исключение воздействия тепла на кожные покровы ребенка (снижающее интенсивность выделения пота) и правильный уход за кожей. Необходимости в медикаментозном лечении, как правило, нет.
Однако родители часто задают один и тот же вопрос: чем мазать потницу у ребенка? Врачи настоятельно рекомендуют сразу ничем не мазать высыпания! Первым делом, лечение потницы у детей включает купание ребенка в воде с добавлением слабого (бледно-розового) раствора марганцовокислого калия и последующее тщательное просушивание кожи (влагу следует не вытирать, и осторожно промакивать). Добиться абсолютной сухости кожи, необходимой для избавления от потницы, помогут ванны воздушные: несколько минут ребенок должен побыть без одежды.
- Складки кожи, покраснения и высыпания припудривают детской присыпкой; также допустимые антисептические средства от потницы у детей: 0,5-1% этиловый раствор борной кислоты (борный спирт), 1% раствор салициловой кислоты (салициловый спирт), раствор фурацилина.
- Любую мазь или крем от потницы у детей важно использовать с осторожностью: средства на жировой основе (чаще всего это вазелин) забивают поры и только усугубляют ситуацию.
- Для снятия покраснения кожи (если отсутствует мацерация) могут применяться кремы Д-Пантенол и Бепантен (с D-пантенолом) или гель Пантестин (в составе которого есть еще и мирамистин).
- Когда чешется потница у ребенка старше одного месяца, исключительно по назначению врача может применяться используемое при аллергическом дерматите и крапивнице антигистаминное средство Диметинден (Фенистил) в форме геля, который два-три раза в сутки наносится на проблемную область.
Если признаки сохраняются дольше нескольких дней, и кожа мокнет, то может применяться (нанесением на пораженные участки) антисептическая и подсушивающая суспензия с окисью цинка – Циндол. Это лучшее средство, чем обычная (на вазелиновой основе) цинковая мазь. Целесообразнее использовать цинковую мазь с белым парафином (она выпускается в тубах, а не в банках).
Судя по наличию пункта «высыпания различной этиологии» в перечне показаний к применению, лосьон Каламин использовать можно – чтобы снять зуд и раздражение кожи, продезинфицировать и подсушить высыпания.
Кроме оксида цинка и цинкосодержащего минерала каламита, в составе данного средства (заявленного как детский лосьон, успокаивающий кожу) присутствует сильнейшее бактерицидное вещество – фенол, используемый для лечения гнойных заболеваний кожи, проникающий через кожные покровы в кровь и… противопоказанный детям.
Антибактериальные средства наружного применения – Левомеколь или Кортомицетин, а также линимент синтомицина с антибиотиком левомицетином – врач назначает, когда не проходит потница у ребенка из-за воспаления кожи, возникшего при ее инфицировании.
Если ситуация и далее осложняется, то дело может дойти и до топических кортикостероидов – для снятия воспаления и зуда. Однако серьезные побочные эффекты большинства этих препаратов многим хорошо известны.
И если кому-то был порекомендован крем Адвантан, то нужно иметь в виду следующее: согласно инструкции, данное средство с метилпреднизолона ацепонатом (синтетическим аналогом преднизолона) допускается использовать при дерматитах, нейродермитах, экземе, псориазе и т. д.
с 4-месячного возраста (а для препарата в виде эмульсии ограничения по возрасту вообще не указаны). Но метилпреднизолон противопоказан детям младше 12-ти лет.
Раздражение кожи ягодиц у ребенка
Глюкокортикостероиды всасываются детской кожей и попадают в кровь, повышая нежелательное системное действие синтетических гормонов коры надпочечников. Кроме того, применение таких препаратов детям без крайней необходимости вызывает дерматоз и атрофию эпидермиса.
Народное лечение
- Давно ставшее классикой народное лечение потницы – это лечение травами, то есть – купание ребенка в воде, добавляя в нее отвары лекарственных растений: цветков аптечной ромашки и календулы лекарственной, листьев подорожника большого, травы череды трехраздельной, лапчатки прямостоячей или любистка лекарственного, а также семян кориандра посевного.
- Своим противовоспалительным и вяжущим действием помогут ополаскивания кожи или чуть теплые примочки с отваром из дубовой коры, корней девясила, травы хвоща полевого или сушеницы топяной.
- С этой же целью можно использовать натуральный яблочный уксус, разбавленный кипяченой водой (1:1) – распыляя полученный раствор на кожу и давая влаге полностью высохнуть.
- А еще для снятия зуда и профилактики воспаления рекомендуется обрабатывать область потницы содовым раствором (одна чайная ложка на стакан теплой воды) или разведенным пополам с водой свежим соком алоэ.
- [43], [44], [45], [46]
Профилактика
Понятно, что профилактика потницы у детей заключается в двух пунктах: не перегревать ребенка ни летом, ни зимой (то есть не кутать его так, чтобы он обливался потом) и соблюдать правила гигиены и принципы ухода за кожей детей младенческого возраста.
[47], [48], [49]
Прогноз
- Прогноз закупорки малых потовых желез, приводящий к развитию потницы, благоприятный: проблему можно решить быстро, если правильно одевать ребенка и чище мыть.
- [50]
- Источник
Лечение экземы на локтях
- Эффективно лечим локтевую экзему
- Снимаем боль и зуд уже через 1-3 сеанса!
- Полный курс лечения всего 8-10 процедур
Автор: Грачев Илья Илларионович Редактор: Ефремов Михаил Михайлович
Лекарственный препарат Цинокап
Нежная кожа детей легко реагирует на любые внешние и внутренние раздражители, что проявляется в возникновении покраснения, шелушения, сухости, зуда, воспаления кожи малыша. Покраснение кожи (на лице, руках, ногах) у ребенка, как правило, связано либо с аллергической реакцией (пищевой аллергией), либо является следствием атопического дерматита.
Атопический дерматит является одной из широко распространённых болезней кожи. Его появление зависит от наследственной предрасположенности, здоровья и зрелости иммунной системы ребенка. Если вы сами в детстве были атопиком, то, скорее всего, у вашего ребенка также будут проявления атопического дерматита.
Атопический дерматит имеет ярко выраженные симптомы:
- покраснения в тех местах, где кожа ребенка наиболее тонкая: на сгибах рук и ног, на шее, в складках кожи;
- сильный зуд на этих участках;
- нередко — сыпь и гнойничковые образования на лице.
Типичные области поражения кожи при атопическом дерматите — это лицо, а также ручки и ножки ребенка, в местах сгибов.
Аллергическая реакция на пищевые продукты может проявиться похожими на атопический дерматит симптомами: зудом, покраснением кожи у ребенка и сыпью на коже.
Однако симптомы при подобной аллергии должны проявиться, максимум, в первые 24 часа с момента, как был употреблен в пищу тот или иной продукт.
Если сыпь и зуд возникли спустя два дня после того, как, к примеру, ребенок поел клубники, то на лицо не аллергия, а именно атопический дерматит.
Если налицо проявление пищевой аллергии, то, в первую очередь, необходимо исключить аллерген, ее вызвавший, и, во-вторых, позаботиться о системной и сопутствующей наружной терапии для облегчения симптомов раздраженной кожи.
Антигистаминных гелей в этом случае, как правило, бывает недостаточно, потому что они только устраняют кожный зуд.
В то время, как кожа нуждается также в регенерации поврежденных участков и защите от присоединения инфекции (особенно при расчесывании).
В ситуации с атопическим дерматитом лечение также должно быть комплексным. И начинать нужно с приведения в порядок среды, окружающей ребенка.
Доктор Комаровский (по материалам статьи «Аллергический дерматит»*)
- Если ребенок склонен к дерматиту, нельзя допускать даже намека на запоры, нужно добиваться своевременного опорожнения кишечника у ребенка.
- Нельзя перегружать кишечник ребенка едой (особенно если малыш хорошо прибавляет в весе, с опережением в норме) — лучше недокормить, чем перекормить. Непереваренные, гниющие в кишечнике остатки пищи — прекрасная среда для бактерий.
- Нужно ограничивать потребление сладкого.
- Поддерживать в комнате оптимальный температурный режим — не выше 20 градусов (идеально — 18). Не включать, по возможности, обогреватели, пересушивающие воздух.
- Добиться того, чтобы влажность воздуха в помещении, где находится ребенок, была не ниже 60% (убрать накопители пыли, часто проветривать и делать влажную уборку, использовать бытовой увлажнитель воздуха — особенно в период отопительного сезона).
- Не кутать ребенка, особенно дома.
- Не ограничивать потребление ребенком жидкости, ведь всосавшиеся «вредности» выходят не только с потом, но и с мочой.
- Поддерживать в комнате оптимальный температурный режим — не выше 20 градусов (идеально — 18). Не включать, по возможности, обогреватели, пересушивающие воздух.
- Добиться того, чтобы влажность воздуха в помещении, где находится ребенок, была не ниже 60% (убрать накопители пыли, часто проветривать и делать влажную уборку, использовать бытовой увлажнитель воздуха — особенно в период отопительного сезона).
- Не кутать ребенка, особенно дома.
- Не ограничивать потребление ребенком жидкости, ведь всосавшиеся «вредности» выходят не только с потом, но и с мочой.
- Важно нормализовать работу кишечника и вывести токсины из организма. Как правило, для этого используют сорбенты, пробиотики/пребиотики и, если у ребенка запоры, то препараты лактулозы.
- Важно купировать зуд, чтобы избежать присоединения инфекции. Для этого используют антигистаминные препараты для приема внутрь, а также антигистаминные наружные средства: мази и гели. С последними нужно быть аккуратным, поскольку они могут сильно пересушивать кожу (а пересушенные области особенно подвержены проникновению вторичной инфекции).
- Важно восстановить и защитить сухую, шелушащуюся и поврежденную кожу, используя специальные средства для ухода за атопической кожей с декспантенолом.
- Важно своевременно начать лечение специальными дерматопротекторными средствами. В настоящее время для лечения атопического дерматита часто используют гормональные препараты, так называемые топические глюкокортикостероиды (ТГКС). Часто к терапии ТГКС врач может назначить также антибиотикотерапию — при появлении вторичной инфекции кожи на фоне расчесывания. Однако частое и особенно длительное назначение ТГКС (тем более комбинированных с антибиотиком) обычно сопровождается развитием местных и системных осложнений: таких, как обесцвечивание и нарушение обменных процессов в коже, дерматит отмены (когда после отмены препарата симптомы заболевания возвращаются). Также надо помнить, что многие популярные гормональные препараты противопоказаны для применения на участках с чувствительной кожей (складки, область лица и шеи) и при больших площадях поражения 1.
- Поэтому современная наука сделала большой шаг вперед в поисках эффективных, но при этом негормональных препаратов для лечения атопического дерматита, — таких, как Цинокап®.
Благодаря Активному цинку в виде Пиритиона Цинка Цинокап® обладает противовоспалительной, антибактериальной и противогрибковой активностью, а также дополнительными свойствами, которые имеют большое значение в комплексном устранении проявлений атопического дерматита:
- Ингибирует выделение гистамина, тем самым выраженно (в 4–5 раз) уменьшая зуд кожи 3.
- Способствует выработке керамидов (липидов) кожи, что приводит к восстановлению ее барьерной функции и снижению чувствительности к повреждающему воздействию продуктов жизнедеятельности микроорганизмов и других агрессивных факторов 3.
- Обладает хорошим профилем безопасности, практически не всасывается с поверхности кожи, не имеет раздражающего и повреждающего действия.
Декспантенол оказывает дополнительное противовоспалительное действие, предотвращает потерю воды, обеспечивает смягчение и способствует восстановлению межклеточных структур кожи и быстрому заживлению расчесов и трещин 1.
Покраснение на лице у ребенка может быть связано и с другими заболеваниями — системными (красная волчанка), некоторыми инфекциями (скарлатина), гипертермией, болезнями желудочно-кишечного тракта, эндокринными расстройствами.
Помимо аллергии, покраснение на руках у ребенка часто бывает обусловлено воздействием внешних раздражающих факторов — ветра, холода, недостаточной гигиены. Покраснение пальцев и ладоней в сочетании с шелушением отмечается при гиповитаминозах, болезнях пищеварительной системы, паразитарных и глистных инвазиях.
О любых изменениях на коже ребенка следует консультироваться со специалистами — педиатрами, аллергологами или дерматологами.
Где купить Где купить
Детский миозит
Шейный миозит – это воспаление мышц шейно-плечевого отдела. Он встречается наиболее часто.
Миозитом может заболеть ребенок, начиная с трех лет. Заболевание может протекать как в острой, так и в хронической форме. Помимо мышц шейно-плечевого пояса, оно может затронуть и другие группы мышц. Появляется мышечный спазм, который сдавливает нервные окончания. Результат – отек, боль и ухудшение кровообращения.
Интоксикация, которая сопровождает миозит, проявляется высокой температурой, покраснением и распуханием кожи в области воспаления, а также слабостью.
Основные причины:
- сквозняк;
- травма;
- растяжение мышц шеи;
- осложнение на фоне гриппа или простуды.
Чем меньше лет ребенку, тем сложнее протекает заболевание.
Симптомы
Определить наличие болезни у ребенка крайне трудно. Родитель может понять, что что-то идет не так, только наблюдая за его поведением. Миозит, как другие заболевания, характеризуется общими и частными проявлениями. Общие проявления:
- боль;
- повышенная температура;
- слабость и симптомы отравления.
Частные проявления могут различаться. Они состоят из нескольких симптомов и зависят от места воспаления. Однако, есть несколько общих признаков заболевания:
- ограниченность движения;
- неконтролируемое сокращение мышц шеи;
- покраснение кожи в зоне воспаления и повышение температуры тела.
Чаще всего симптомы можно наблюдать после пробуждения ребенка. Он сонный и вялый, часто капризничает. Изменение положения тела сопровождается плачем. Мышцы в месте воспаления напряжены, при ощупывании появляется боль. Кожный покров при этом имеет красноватый оттенок и он более горячий по сравнению с другими местами.
Воспалительный процесс ограничивает подвижность. Ребенок болезненно реагирует на любое движение головой. Появляются онемение и покалывание.
Диагностика
Для диагностики заболевания назначается анализ крови. Также врач может назначить электромиографию для определения повреждения мышц шеи. В редких случаях назначается морфологическое обследование тканей. Также врач назначает рентгенографию. Как правило, последней хватает, чтобы определить наличие или отсутствие миозита.
Лечение
После постановки диагноза лечение миозита проводится под врачебным наблюдением. Самостоятельное лечение категорически запрещено. Миозит может быть лишь сопутствующим заболеванием более тяжелых недугов.
Основа лечения состоит в постепенном улучшении кровоснабжения в воспаленном участке и снятии болевого синдрома.
Для регресса заболевания применяется медикаментозное лечение. Лекарства подбирают индивидуально, но все они направлены на снижение температуры, снятие боли, лихорадки и воспаления. В особо тяжелых случаях применяется гормональная терапия.
В качестве вспомогательных средств используются растирания, массаж спины и шеи и согревающие повязки. Помимо этого, врач может назначить курс физиотерапии.
Важно помнить, что чем раньше был начат курс лечения, тем быстрее и проще врач добьется положительных результатов.
Лечение в домашних условиях
Если болезнь была обнаружена на первых стадиях развития и ребенку ничего не угрожает, а прогнозы благоприятны, то врач может разрешить лечение ребенка дома.
Помимо назначенных им процедур и лекарств в качестве вспомогательной терапии можно использовать припарки и компрессы, а также изготавливать домашние мази.
Например, можно приготовить средство из лаврового листа. Лист лавра мелко рубится и заливается растительным маслом. После этого смесь настаивается десять дней. Потом масло нужно процедить и использовать для растирания воспаленных мест.
Помимо средств для растирания можно применять и мази. Подобные средства можно легко приготовить дома. Самым эффективным из них считается мазь на сале. Несоленое сало пропускается через мясорубку, к нему добавляется ¼ часть полевого хвоща. Мазь используется 4-5 раз в день для смазывания больных мест.
Обязателен постельный режим. Нужно избегать любого напряжения в пораженной ткани. Физические нагрузки в период лечения также запрещены. Нередко врачи рекомендуют фиксировать пораженные мышцы с помощью корсетов, а также согревающих и фиксирующих повязок.
Народные средства при лечении миозита
Подобные средства не являются панацеей, однако они могут дополнить назначенное доктором лечение и облегчить течение заболевания. Применять их нужно после консультации с врачом.
Чаще всего применяются различные компрессы и растирки. Например, к пораженному участку прикладывается капустный лист, предварительно посыпанный содой или натертый хозяйственным мылом. На компресс накладывается материал, удерживающий тепло. Также используется компресс из растолченного вареного картофеля или корня алтея.
Диета
При миозите показано особое питание, направленное на снижение воспалительного процесса. Во время лечения нужно ограничить употребление жирной, соленой и острой пищи. Также следует исключить употребление мясных продуктов. Рекомендовано давать ребенку непастеризованное и некипяченое молоко.
Профилактика
Миозит – это заболевание, лечение которого отнимает много времени и сил. Именно поэтому лучше всего не допускать ситуаций, когда ваш ребенок заболеет. Необходимо беречь ребенка от сквозняков, особенно после физических нагрузок.
нарушение осанки влияет на развитие болезни. Поэтому нужно следить за тем, чтобы ребенок сидел правильно. Не нужно допускать его нахождения в одной и той же позе долгое время. При выполнении домашнего задания следует делать перерыв, в ходе которого ребенок будет выполнять физические упражнения.
К.М.Н., академик РАМТН М.А. Бобырь
Оставить комментарий