
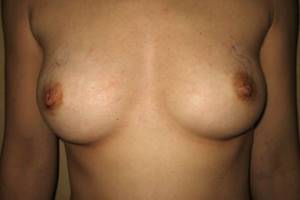
Втянутые соски относятся к состоянию, при котором часть или весь сосок погружается во внутрь железы.
Инверсия соска может причинять беспокойство пациенту, но также может вызывать функциональные проблемы, являясь источником воспаления и раздражения. Это также может привести к невозможности грудного вскармливания.
Частота встречаемости у женщин составляет 2–3% и в 50% случаев передаются по наследству.
Это состояние может быть врожденным или приобретенным, вызванным инфекциями молочной железы, опухолью, операциями на груди или гигантомастией.
Гистологически определяется нехватка плотной соединительной ткани под основанием соска, которая обычно играет важную роль в поддержании его проекции. Вместо этого имеются фиброзные тяжи, приводящие к укорочению молочных протоков и их втяжению.
Классификация втянутых сосков (Shangoon)
- Степень I. Сосок легко вынимается вручную и хорошо сохраняет свою проекцию без тяги. Под соском нет недостатка в мягких тканях, и молочные протоки нормально развиты.
- Степень II. Сосок можно вытащить вручную, но не так просто, как при степени I, и он имеет тенденцию втягиваться назад. Под соском наблюдается умеренная степень фиброза, и молочные протоки слегка втянуты.
- Степень III. Сосок втянут сильно. Его очень трудно самостоятельно вытащить, и как только он вытаскивается, сразу быстро втягивается обратно. Имеется заметный фиброз, и молочные протоки короткие. Под соском ощущается недостаток мягких тканей.
Хирургическая коррекция втянутых сосков
Операция выполняется под местной анестезией. Сосок вытягивается с помощью одного нейлонового шва-держалки для облегчения работы.
Далее делается небольшой горизонтальный разрез длиной 1 см у основания соска или 4 прокола. Фиброзные тяжи идентифицируются и пересекаются острыми ножницами, освобождая при этом сосок от втяжения.
Вся мягкая ткань под соском освобождается, в основном, продольными движениями ножницами, сохраняя сосудисто-нервное сплетение, идущее к соску.
Освобождение соска оценивается пальпацией, при этом не должно ощущаться никаких фиброзных тяжей, которые могут оттягивать сосок назад. Накладываются швы.
Следует соблюдать осторожность, чтобы не наложить слишком много или слишком плотные швы, способные ухудшить кровоснабжение соска. Кожа ушивается одним или двумя 5-0 нейлоновыми швами, что приводит к почти невидимым рубцам.
Далее накладывается цилиндрическая повязка из хлопчатобумажной марли или небольшой марли с центральным отверстием.
Осложнения
- Инфекция.
- Гематома.
- Онемение.
- Некроз соска.
- Утрата коррекции.
- Гипопигментаци.
- Сморщивание соска.
При коррекции втянутых сосков необходимо добиться максимального сохранения способности к лактации (при наличии до операции).
При этом хирургическая коррекция должна быть простой, надежной, быстрой и должна обеспечивать хорошую проекцию и форму соска, без рецидивов и с минимальным рубцеванием.
Было предложено более 50 различных методов коррекции втянутых сосков. Огромное количество статей, написанных по этому вопросу, отражает трудность достижения удовлетворительного результата с помощью какого-либо одного метода.
При I и II степени хорошие результаты могут быть достигнуты даже при использовании шовных методов, но в случае III степени трудно достичь стабильного результата даже при лоскутных методиках, поскольку молочные протоки очень короткие и сильно втянуты.
Несмотря на многочисленные описанные методики, частота рецидивов, указанная в литературе, составляет 3,9–10,6%.
Разработанный доктором Александром Маркушиным метод достаточно прост и быстр. Разрезая укороченные молочные протоки и фиброзные тяжи, сосок освобождается от втяжения. При этом накладываются внутренние швы, способствующие образованию новой фиброзной ткани, предотвращающей рецидив.
Единственным недостатком метода является невозможность кормления грудью, так как если бы молочные протоки остались нетронутыми, была бы высока вероятность рецидива. Однако, в большинстве случаев, с грудью с втянутыми сосками невозможно кормить из-за атрофии молочных протоков.
Если одномоментно проводится операция по увеличению груди имплантами и втяжение сосков минимально, втяжение соска может быть скорректированно только из-за наличия имплантата. Если втяжение более серьезно, выполняется одномоментная коррекция по одной из методик.
Чувствительность соска не изменяется, если рассечение протоков и фиброзных тяжей производится достаточно глубоко, сохраняя при этом сосудисто-нервное сплетение.
Камень в груди. Причины, симптомы и деликатные методы лечения мастита
Мастит – воспаление тканей молочной железы, поэтому, в первую очередь, в группу риска входят кормящие грудью женщины. Состояние сопровождается болевыми ощущениями, уплотнением, вызванным закупоркой млечного протока, либо инфицированием через трещины на соске – это основные симптомы мастита.
Считается, что лактационный мастит возникает примерно у 10% кормящих мам, однако результаты исследования разительно отличаются – от невысокой доли случаев до 33%.
Развивается он, главным образом, в первые три месяца после родов, но может возникнуть и через два года.
Обычно мастит бывает односторонний, и неопытные мамы ошибочно отлучают ребенка от больной груди, хотя ее нужно предлагать первой.
Некормящие женщины тоже подвергаются развитию заболевания, но таких случаев немного, еще реже мастит поражает мужчин. Ключевые факты: — мастит редко поражает обе железы одновременно; — практически не встречается среди мужчин; — начинается с закупорки протока; — типичные признаки включают озноб, усталость, отек груди.
Симптомы мастита развиваются стремительно: — часть груди краснеет и опухает; — становится горячей и болезненной при ощупывании; — появляется чувство жжения, иногда возникающее во время кормления; — симптомы, схожие с ОРВИ.
Могут присутствовать: — тревожность и стресс; — озноб и тремор; — повышение температуры; — общее недомогание.
Мастит: лечение
Первое, что нужно обеспечить – это достаточный отток молока при кормлении. Если первопричиной стала закупорка и, как следствие, лактостаз, то основное внимание уделяют дренажу протока. При инфицировании врач может назначить антибиотики, но некоторые исследования показывают низкую эффективность и нецелесообразность такого метода при грудном вскармливании, поэтому стоит предпочесть немедикаментозные средства лечения. В случае прогрессирующего осложнения необходима госпитализация, а прием антибиотиков оправдан острым течением болезни. Дополнительно может быть назначен парацетамол. Если после курса антибиотиков мастит не проходит, требуется повторное посещение специалиста. Лечение мастита должно протекать последовательно и обязательно под чутким контролем специалистов.
Причины закупорки протока: — неправильный захват груди; — ребенок испытывает трудности при сосании; — редкие кормления; — сон мамы на животе; — тесная, давящая одежда. Частой причиной закупорки бывают сильное сжатие протоков пальцами в области носа ребенка при кормлении. Словом, все, что препятствует свободному выходу молока приводит к лактостазу.
Бактерии не размножаются в свежем материнском молоке, но в блокированных протоках риск заражения повышается. С поверхности кожи в железу бактерии проникают через микротрещины и повреждения кожи. Мастит, не связанный с грудным вскармливанием Мастит может развиться даже в отсутствие грудного вскармливания, иными словами, когда железы не производят молоко.
Это называется перидуктальным маститом, и такие случаи редки. Нелактационный инфекционный мастит обычно развивается у курящих от 25 до 35 лет, это объясняется тем, что курение способно навредить млечным протокам, делая их восприимчивыми к инфекциям.
Мастит после пирсинга Риск его развития выше, если пирсинг сосков проводился не в профессиональной студии мастером без соответствующей квалификации. Симптомы мастита в этом случае такие же, как у кормящих матерей.
- Профилактика мастита в домашних условиях
- Как предотвратить мастит
— Пейте больше жидкости и старайтесь отдыхать; — Часто прикладывайте ребенка и начинайте кормление с больной груди; — Аккуратно сцеживайте оставшееся молоко; — Узнайте у консультанта по грудному вскармливанию, правильно ли ребенок захватывает грудь; — Пробуйте разные позы для кормления, чтобы подобрать ту, в которой грудь опорожняется эффективнее; — Чередуйте выбранные позы; — До кормления прикладывайте теплый компресс, иногда это облегчает выход молока; — Для устранения дискомфорта используйте сухой холод после кормления, например, мешочки с замороженными овощами; — Массируйте и простукивайте пальцами забитый проток в сторону соска во время кормления, чтобы помочь оттоку; — Носите свободную одежду; — Направляйте ребенка подбородком в проблемную зону для рассасывания молока; — Чтобы снизить болевые ощущения, оберните грудь смоченным в теплой воде полотенцем. Мастит имеет свойство повторяться, поэтому после заживления необходимо продолжать наблюдение. Следующие шаги помогут предотвратить его развитие, если произошла закупорка протока: — Чаще кормите грудью, особенно когда она переполнена; — Постарайтесь до шести месяцев кормить только грудным молоком; — Научитесь правильно прикладывать малыша сразу после рождения; — Не вынимайте сосок изо рта, дождитесь, пока он расслабится и сам его отпустит; — Избегайте тесной одежды и нижнего белья; — Используйте разные позы для кормления; — Ежедневно проводите пальпацию за соском на наличие шишечек; — Под душем обрабатывайте струей больную грудь; — Мягко массируйте грудь и прикладывайте тепло перед кормлением; — Сцеживайтесь после кормления до исчезновения признаков лактостаза; — Если на соске появилась белая точка, приложите тепло и попробуйте ее соскрести; — Уточните у врача возможность приема лецитина, чтобы предотвратить рецидив; — Когда молоко высвобождается, оно может выйти сильным потоком, и облегчение наступает в ту же минуту. Если застоявшееся молоко успело сгуститься, то его консистенция может напоминать мягкий сыр. Само молоко при этом не будет заражено, поэтому ни в коем случае нельзя прекращать кормить больной грудью. Маме очень важен отдых, потому что он стимулирует иммунную систему бороться с зарождающейся инфекцией. Также любые возникшие сложности с грудным вскармливанием необходимо обсудить со специалистом.
Диагностика мастита Определить мастит несложно, доктору достаточно физикального обследования и выяснения симптомов. При тяжелом состоянии в отсутствие положительной динамики при лечении врач может взять образец молока на анализ.
Воспалительная форма рака молочной железы встречается редко, однако для нее тоже характерны покраснение и отек, поэтому при подозрении на рак потребуется биопсия. Это нужно, чтобы: — Определить, имеет ли место инфекционное заражение; — Определить тип бактерий и подобрать лечение.
Если причина в неправильном прикладывании, женщину могут попросить продемонстрировать, как она кормит грудью. Для мамы важно понимать, что ее не осуждают, ведь правильное грудное вскармливание требует практики.
Осложнения
Если долго не принимать меры, лактостаз может закончиться осложнениями. Рецидив: если мастит случился хотя бы раз, то он с большой вероятностью повторится, риск увеличивается без своевременного лечения. Абсцесс: позднее или неправильное лечение приводит к нагноению или абсцессу, что требует хирургического вмешательства. Сепсис: угрожающее жизни заболевание, развивающееся вследствие нелеченой инфекции.
Жар, боль, воспаление и все, что усложняет грудное вскармливание – это очевидные симптомы мастита, их следует обсудить с врачом. Лечение мастита капустным листом может привести к тяжелым последствием. Поэтому обращение к специалисту – обязательное условие излечения.
Лечение мастита и способы избежать осложнений
14 сентября 2020 00:22
Многие женщины мечтают стать мамами. Это событие приносит в семьи радость и счастье. Однако случается и такое, что вслед за рождением ребенка и грудным вскармливанием приходят воспаления и боли в груди. Эти симптомы могут стать сигналом развития опасного заболевания, такого как мастит. Мы решили выяснить все подробности об этой болезни и задать специалисту вопросы, которые так интересуют пациентов.
Что это такое
Маститом называют воспалительное поражение молочной железы, которое может протекать как в острой, так и в хронической форме. Возникает заболевание из-за попадания в женский организм болезнетворных бактерий. Различают три основных способа инфицирования:
• попадание микробов через расширенные молочные ходы в тот период, когда женщина только недавно родила;
• занесение вредоносных микроорганизмов вследствие травмы молочной железы или через образовавшиеся трещины на сосках;
• распространение бактерий из близлежащих инфицированных очагов.
- Если говорить о механизме инфицирования, то в медицине их два:
- • лактационный;
• нелактационный.
Порядка 90% случаев проявления мастита связаны с началом грудного вскармливания. Причем заболевание проявляется только спустя некоторое время — через две-три недели после родов. Именно в это время девушки начинают кормить ребенка естественным путем.
В беседе с нашим изданием доктор маммолог-онколог, врач высшей категории Медицинского женского центра Ирина Петрова отметила, что основным возбудителем этого заболевания являются стафилококковые и стрептококковые бактерии, которые и приводят к развитию гнойных воспалений. Если в организме имеются благоприятные условия для их развития, то они начинают свое активное размножение. К таким условиям можно отнести послеоперационный период, когда организм сильно ослаблен, лактостаз или же недавно перенесенные вирусные и бактериальные инфекции.
Согласно статистике, чаще всего мастит возникает у родивших первого ребенка женщин, которые еще не освоили правильный метод прикладывания малыша. Однако, по словам доктора, в последнее время участились случаи нелактационного мастита. Как правило, возникает он на фоне снижения иммунитета или простуды, из-за которых и активируются возбудители заболевания.
Типы болезни и ее симптомы
Несмотря на то, что заболевание характеризуется воспалением в одной зоне, у него есть несколько типов. Рассмотрим каждый из них:
• серозная форма — молочная железа увеличивается в размерах, появляются отеки и чувство тяжести, а прикосновения вовсе могут быть болезненными. Внутри груди прощупывается уплотнение. Помимо этого ухудшается и общее состояние: появляется вялость, наблюдается повышение температуры тела, усиливается потоотделение и ухудшается аппетит.
• инфильтративная форма — границы уплотнения в молочной железе становятся нечеткими, а болезненность только усиливается.
Грудь может сильно увеличиться в размерах, температура поднимается до более высоких показателей;
• абсцедирующая форма — в этом случае наблюдается сильная интоксикация организма, наблюдается сильная слабость, возможна лихорадка, в молочной железе усиливаются боли;
• флегмонозная форма — характеризуется тяжелым и крайне тяжелым состоянием.
Появляется токсикоз, озноб и лихорадка. Грудные железы сильно увеличиваются и при прикосновении наблюдается сильная и резкая боль;
• гангренозная форма — протекает довольно тяжело. Если вовремя не помочь пациентке, то велика вероятность развития сепсиса;
• хронический̆ инфильтративный̆ — это заболевание не сильно сказывается на общем состоянии, и в случае обострения протекает в виде местной формы.
Все перечисленные типы можно назвать последовательным развитием мастита. Если вовремя не обратиться к специалисту, то заболевание может привести к необратимым последствиям.
- Симптомы мастита зависят напрямую от того, распространилась ли инфекция на соседние ткани. Но все же из них можно выделить наиболее частые:
- • боль в одной груди или обеих;
• гнойные выделения из сосков;
• покраснение кожи на груди;
• сухая и потрескавшаяся кожа вокруг сосков;
• увеличение лимфатических узлов, находящихся в подмышках;
• повышение температуры; - • наличие признаков интоксикации.
Почему эта болезнь возникает
Как мы и говорили ранее, основной причиной возникновения этой болезни являются стафилококковые и стрептококковые бактерии. В некоторых случаях мастит возникает из-за лактостаза — застоя молока в молочных железах.
Однако причин может быть намного больше. Для того, чтобы определить природу происхождения болезни необходимо посетить врача, который после осмотра и изучения результатов анализов поставит точный диагноз и назначит лечение.
Ведь каждый случай индивидуален.
Лечение мастита
В том случае, когда на груди обнаруживается воспаление и странная болезненность, необходимо сразу же показаться специалисту. Врач назначит ряд анализов, которые помогут определить причину возникновения болезни.
По словам доктора Петровой, лечение включает в себя прием антибиотиков направленных на устранение причины возникновения мастита, а также на улучшение состояния пациентки. В том случае, если в молочной железе образовалась гнойная полость, то врачу придется прибегнуть к хирургическому вмешательству и опорожнить ее. Только так получится избежать страшных последствий.
Стоит отметить, что гангренозная форма мастита не подразумевает лечения поврежденных тканей. Это именно тот процесс, который требует немедленной ампутации молочной железы, чтобы предотвратить сепсис.
Мы также изучили множество народных методов, по которым авторы в Сети активно рекомендуют лечиться. Якобы они не вредят ребенку и не наносят ущерб слабому организму молодой матери. Однако врач посоветовала, все-таки, не заниматься самолечением и сразу же обращаться за квалифицированной медицинской помощью.
Профилактика заболевания
Во время беседы с доктором Петровой мы задали вопрос о возможной профилактике заболевания. По ее словам, в первую очередь, это правильное кормление грудного ребенка и предотвращение развития лактостаза.
«Я всегда советую до родов во время беременности посещать школу матерей, где подробно рассказывают как избежать лактостаза, поскольку мастит всегда возникает именно из-за него. Сначала идет лактостаз, потом — мастит».
- Как правило в таких школах учат не только правильному кормлению детей. В них молодым мамам объясняют массу интересных и полезных вещей:
- • рассказывают, как проходят роды;
• дают характеристику всех физиологических процессов женского организма;
• рассказывают о развитии плода в утробе матери;
• учат правильному уходу за младенцем; - • дают совет по правильному питанию до и после родов.
- Помимо этого обучение включает в себя и практические занятия, где молодым мамам рассказывают о схватках и их различиях, о правильном дыхании во время родов, а также показывают им упражнения и позы, которые снижают болевые ощущения.
Что запрещено делать при мастите
Во время воспаления молочных желез врачи, в первую очередь, запрещают тереть и прогревать больную область. Помимо этого нельзя самостоятельно начинать прием различных антибиотиков и противогрибковых препаратов. Назначать их может исключительно доктор, который провел осмотр и установил форму мастита.
Также нельзя перетягивать грудь, накладывать на больной участок всевозможные компрессы, отсасывать молоко для освобождения протоков и протирать грудь спиртосодержащими веществами.
Мифы о мастите
В Сети можно найти массу неверной информации, которая касается мастита и его лечения. Так, по словам доктора Петровой, прежде чем читать недостоверные данные в Сети, необходимо обратиться к квалифицированному специалисту, который сможет помочь еще на стадии планирования беременности.
Также во время изучения темы мы наткнулись на информацию, что для профилактики заболевания женщинам необходимо тщательно сцеживать молоко после процесса кормления. Однако доктор подчеркнула, что для профилактики такой метод совершенно не годится.
Мастит очень быстро из небольшого воспаления может превратиться в кошмар любой девушки и омрачить радостное пополнение в семье. Поэтому советуем со всей внимательностью отнестись к своему здоровью и при любых неприятных симптомах обращаться к врачу. Только доктор сможет быстро поставить вас на ноги и вернуть к нормальной женской жизни.
Вернуться назад
Юлия Вегнер; маммолог-онколог Ирина Петрова Комментировать
Причины боли и кожных изменений соска и околососковой области
Несмотря на сложившееся мнение, сосок и околососковая область (ареола) могут стать источником проблем не только в период кормления. Воспаление соска (телита) и ареолы (ореолита) вызывают также кожные болезни, вирусы, инфекции, травмы, опухоли.
Как устроена околососковая область
Эта часть отличается от всей остальной женской груди более тонкой, чувствительной кожей, имеющей множество нервных окончаний. По степени чувствительности ее можно сравнить с половыми органами.
На ореоле имеется несколько возвышений, похожих на небольшие прыщики. Это железы Монтгомери, выделяющие специальную жидкость, не дающую пересыхать нежной коже. На соске открываются отверстия, называемые млечными порами. Через них выделяются молозиво и молоко.
Ореола может иметь разный цвет, зависящий от количества гормонов и пигмента в коже. Поэтому у некоторых женщин она достаточно светлая, а у других – темная. Цвет этой зоны может меняться в течение жизни – в молодости он более светлый, а к старости темнеет. Потемнение ареолы также наблюдается во время беременности.
Поэтому равномерное изменение оттенка этой области, а также наличие беловатых возвышений считается нормой. Но на соске и возле него могут появляться патологические очаги, имеющие различные причины.
Раздражение кожи
Поскольку эта область богата нервными окончаниями, она легко реагирует на различные воздействия. Ношение неудобного, сдавливающего бюстгалтера вызывает ее раздражение и боль.
Такая же ситуация возникнет, если после тренировки в спортзале не снять потное белье. Соль, содержащаяся в поте, будет раздражать нежную кожу и вызовет воспалительную реакцию. Раздражение проходит самостоятельно, поэтому такая ситуация не представляет опасности.
Инфекция
Инфицирование тканей околососковой зоны чаще всего вызывается микробами стафилококками и стрептококками. Микроорганизмы проникают внутрь железы несколькими способами:
- Через повреждения кожи и трещины сосков, возникающие в период грудного вскармливания.
- Через молочные поры и железы Монтгомери.
- С током крови. В этом случае микробы могут проникнуть в молочную железу из полости рта, носоглотки, дыхательных путей.
- Попавшие микроорганизмы вызывают воспалительный процесс, сопровождающийся болью и нагноением. Наблюдаются повышение температуры, увеличение лимфоузлов, отек железы, гнойные или кровянистые выделения.
В дальнейшем микроорганизмы могут распространиться по всей железе. Возникают галактофорит – воспаление млечных протоков, – гнойный мастит и абсцесс – гнойник внутри тканей.
Строение молочной железы и соска
Кандидоз (молочница)
Грибок кандида может поражать не только половые органы, но и околососковую область. Часто такое состояние возникает во время грудного вскармливания. Возле соска и на нем образуется белый налет, при снятии которого видна воспаленная ткань, иногда покрытая язвочками.
Причины кандидоза:
- Выраженный дисбактериоз всего организма, наступивший из-за приема высоких доз антибиотиков.
- Сниженный иммунитет, при котором организм не сопротивляется инфекциям, в том числе грибковым.
- Инфицирование кандидозом ребёнка у кормящей матери. У детей при разрастании колоний кандида появляются белый налет и язвочки на нёбе, внутренней щечной поверхности и языке. При кормлении грибок переходит к матери и остаётся внутри млечных протоков, образуя инфекционный очаг.
- Долго не заживающие трещины. Очень часто такие поражения кожи возникают при кормлении. Если это состояние не лечить, на тканях может появиться грибок.
Для лечения молочницы применяется комплексная терапия, убивающая грибок не только снаружи, но и внутри организма. При кандидозе, возникшем в период грудного вскармливания, нужно лечить еще и малыша.
Лактостаз
Так называется застой молока внутри грудных желез. Молочная среда отлично подходит для размножения возбудителей, которые проникают внутрь тканей через млечные поры или трещинки. Возникает воспаление сосков и протоков.
Если вовремя не провести правильное сцеживание и не ликвидировать лактостаз, разовьется воспаление тканей груди – мастит.
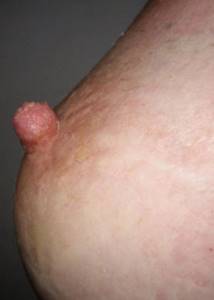
Внутрипротоковая папиллома
Эта доброкачественная опухоль, возникающая внутри протока молочной железы, склонна к росту и кровоточивости. Внутри грудных тканей скапливается кровь, служащая питательной средой для микробов.
Микроорганизмы, попавшие через протоки, начинают усиленно размножаться, вызывая воспалительную реакцию. Возникают боль, отек тканей, жжение, повышение температуры. При отсутствии полноценного лечения может развиться галактофорит (воспаление протоков), мастит или абсцесс (гнойник).
Травмы молочных желез
При травмировании околососковой области образуются скопления (гематомы) и ссадины, вызывающие боль.
Это состояние также опасно присоединением инфекции с развитием гнойных поражений – мастита, абсцессов, флегмоны. Кроме того, травмы провоцируют появление доброкачественных и злокачественных опухолей.
Герпес
Эта область может поражаться вирусами простого и генитального герпеса, а также возбудителем, вызывающим опоясывающий лишай и относящимся к этой же группе.
При заражении у женщины возникают высокая температура, боль, покраснение и отек тканей железы. В дальнейшем на коже появляются красные раздраженные пятна и прозрачные пузыри. Пузырьковая сыпь увеличивается в размерах, темнеет и лопается, превращаясь в язвочки. Через некоторое время на ее месте образуются корки, которые постепенно отпадают.
Болезнь опасна постоянным рецидивированием и присоединением бактериальной инфекции, приводящей к гнойным поражениям. Кроме того, герпес заразен для окружающих.
Кожные болезни
- Экзема – кожное заболевание, имеющее аллергическую природу, проявляющееся сыпью и корками. Пораженные участки чешутся, болят и шелушатся. Болезнь провоцируется травмами, аллергией, стрессом, авитаминозом, иммунными нарушениями, гормональными сбоями.
- Гранулы Фордайса – светлые прыщики, образующиеся при закупорке сальных желез. Они не вызывают осложнений, не заразны и не причиняют вреда, являясь чисто косметической проблемой. В редких случаях может возникать зуд, который легко снимается противозудными препаратами.
- Кератома – доброкачественная опухоль кожи, часто встречающаяся у женщин старшего возраста. Выглядит как возвышение или пятно коричневого, сероватого или желтоватого цвета с неровными краями. Новообразование не вызывает боли и не опасно.
- Папилломавирусная инфекция. В околососковой зоне могут обнаруживаться папилломы – кожные образования, которые часто называют «висячими родинками». Эти наросты травмируются нижним бельем и болят. Во время беременности папилломы часто увеличиваются в размерах и занимают здоровые участки кожи. В период лактации они повреждаются, кровоточат, болят, травмируются и инфицируются. Поэтому от папиллом в области соска нужно избавляться — их удаляют.
Болезнь Педжета (рак соска)
Этот тип рака кожи развивается в околососковой области и на соске. Заболевание имеет высокую степень злокачественности и очень рано дает метастазы. Причины появления опухоли до конца не известны, но выявлено, что ее провоцируют кожные заболевания в области соска, трещины и папилломы.
Различают несколько типов этой формы рака:
- Острый экзематоид – на околососковой слизистой возникает мелкая сыпь, которая может изъязвляться. Заболевание протекает остро, с болью и воспалением.
- Хронический экзематоид – эта форма имеет стертое течение. В околососковой зоне появляются корочки, при снятии которых обнаруживается мокнущая поверхность.
- Псориатический – на ареоле образуются участки, покрытые корками и чешуйками. Больную беспокоит зуд.
- Язвенная – возле соска появляется язва с плотным основанием, увеличивающаяся в размере.
- Опухолевая – выглядит как плотное образование. При распаде возникают кровоточащие язвы.
- Пигментный рак – при этом типе заболевания на ареоле появляется большое коричневое пятно неправильной формы. Патологический очаг постепенно увеличивается, переходя на кожу железы.
У больных раком Педжета наблюдаются увеличение лимфоузлов, ухудшение общего состояния, постоянное незначительное повышение температуры, слабость, потеря веса и аппетита. Из железы могут выделяться гной или кровянистая жидкость.
Поскольку заболевание очень быстро развивается и прогрессирует, самое главное – вовремя его выявить и начать лечение.
Что нужно делать при возникновении боли или высыпаний в области соска
Нужно срочно обратиться к врачу, поскольку болевые или кожные симптомы могут оказаться признаками рака или других опасных болезней.
Нелеченые болезни вызывают серьезнейшие осложнения:
- Распространенные гнойные поражения – гангрену, флегмону, заражение крови (сепсис).
- Метастазы в отдаленные органы, возникающие при раке Педжета.
Запущенные болезни соска и ареолы оставляют рубцы, стянутые участки и приводят к асимметрии желез. Все это значительно ухудшает внешний вид груди, мешает последующей лактации и приводит к боли и отеку, вызванному застоем лимфы.
Диагностика и лечение
Для выяснения причины боли и высыпаний женщине назначают:
- УЗИ молочных желез, выявляющее мастит, воспалительные процессы и опухоли.
- Бакпосев выделений из железы. Исследование позволяет обнаружить возбудителя, вызвавшего болезнь, и провести тест на чувствительность к антибиотикам.
- Анализы на гормоны – поскольку функция молочной железы связана с эндокринной системой, женщине назначаются анализы на пролактин, гормоны щитовидной железы, надпочечников, половые.
- Кровь на онкомаркеры СА 15–3, СА 27–29 сдается при подозрении на рак Педжета.
При лечении заболеваний применяются:
- Местные препараты, снимающие боль, воспаление и уничтожающие инфекцию.
- Антибактериальные средства, используемые в таблетках и уколах. При их применении в период грудного вскармливания молоко нужно сцеживать. Кормить ребенка можно будет только по окончании антибиотикотерапии.
- Противогрибковые лекарства, назначаемые при молочнице внутрь и наружно.
- Противовоспалительные и гормональные препараты, применяемые для лечения экземы и других кожных патологий.
- Общеукрепляющие и иммуностимулирующие средства, усиливающие естественную защиту организма.
- Удаление папиллом с помощью лазера. Процедура избавляет от наростов, не оставляя следов на груди.
При обнаружении злокачественной опухоли проводится операция с удалением патологического очага или всей молочной железы. При распространенном раке в дальнейшем назначаются химиотерапия, лучевое и гормональное лечение.
Чтобы избежать возникновения таких заболеваний, нужно тщательно соблюдать гигиену молочных желез, особенно в период кормления. Следует правильно подбирать нижнее бельё, своевременно лечить трещины сосков и регулярно показываться врачу-маммологу.
Как распознать заболевания молочной железы и сохранить грудь здоровой и красивой
В погоне за внешней красотой груди мы используем множество средств, чтобы изменить форму, увеличить объем и подтянуть кожу… Но часто забываем о главном — грудь должна быть здоровой!
Признаки, на которые стоит обратить внимание, и срочно обратиться к врачу
- Не терпите боль в молочных железах! Боль — сигнал бедствия вашего организма и его просьба о помощи!
- Любые изменения формы, симметричности или размеров молочных желез, изменения конфигурации молочных желез (втянутые участки или выпячивания).
- Состояние соска и ореолы (деформация, язвы, втянутые участки).
- Наличие выделений из соска и ореолы, их характер (цвет, количество).
- Состояние кожных покровов молочной железы (покраснение, отек, «лимонная» корочка).
- Расширенная сеть кровеносных сосудов
- Наличие узловых уплотнений, болезненных участков.
- Увеличение, уплотнение или болезненность подмышечных и лимфоузлов.
Как распознать заболевания молочной железы и сохранить грудь здоровой и красивой?
Ответьте на несколько простых вопросов:
- Каждый месяц за несколько дней до менструации вы чувствуете, что ваша грудь отекает, набухает, становится болезненной?
- Вы можете прощупать уплотнения различных размеров в молочных железах?
- У вас появляются выделения из соска при надавливании?
- Вы принимаете противозачаточные таблетки?
- Вы принимаете менопаузальную или заместительную гормональную терапию?
- Вы испытываете постоянную тянущую боль в молочных железах?
- Вы страдаете избыточным весом, сахарным диабетом, заболеванием щитовидной железы?
- Вы давно курите?
- Были ли случаи заболевания раком молочной железы, матки или яичников у ваших близких родственников?
- У вас были поздние первые роды (после 30 лет) или вы перенесли аборт или послеродовый мастит?
- Вы перенесли операцию на молочной железе?
Если вы ответили «ДА» хотя бы на один вопрос, вам нужна консультация маммолога.
Факторы риска рака молочной железы:
- первая беременность старше 30 лет;
- индекс массы тела более 30 кг/м2, после наступления менопаузы (инсулинорезистентность);
- менархе до 12 лет;
- злоупотребление алкоголем;
- высокое потребление насыщенных жиров;
- поздняя менопауза;
- наличие у женщины семейного анамнеза, отягощённого раком молочной железы;
- носительство генов BRCA1 и BRCA2
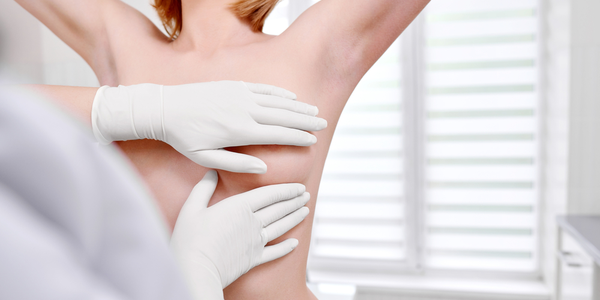
Мы регулярно чистим зубы, ходим на маникюр и педикюр, стрижем волосы, делаем макияж – и все это привычные гигиенические процедуры для большинства женщин. Так почему же гигиена самообследования молочных желез остается для большинства женщин чем-то ненужным?
Регулярное обследование — надежный метод профилактики рака молочной железы, особенно у женщин с периодической болью в груди!
Методы диагностики заболеваний молочных желез:
- 1.Самообследование молочных желез один раз в месяц.
- 2.Обследование у гинеколога не реже одного раза в год.
- УЗИ молочных желез — наиболее информативно у женщин до 35 лет не реже 1 раза в год. Преимущества метода заключаются в следующем:
- безопасность в плане дозовой нагрузки;
- отсутствие возрастных ограничений;
- высокая разрешающая способность;
- оценка состояния силиконовых имплантов молочных желёз;
- обследование молочных желёз в острый период выраженной масталгии, травмы или воспаления;
- визуализация регионарных лимфатических узлов;
- проведение прицельных пункционных биопсий под объективным визуальным контролем пальпируемых и непальпируемых образований в молочной железе;
- беременные и лактирующие женщины;
- обследование детей и подростков;
- динамический контроль в процессе лечения;
- мониторинг доброкачественных опухолей.
- Маммография — это рентгеновское исследование тканей груди, позволяющее обнаружить опухоль до того, как ее можно будет ощутить при пальпации. Рекомендуется всем женщинам после 40 лет один раз в год; женщинам от 35 до 40 лет выполняется в случае наличия изменений опухолевидного характера при объективном ультразвуковом и других исследованиях. Маммография необходима перед пластической операцией, назначением гормональной терапии. Маммограммы выполняют в первую фазу менструального цикла (с 5 по 12 день, счет с первого дня менструации); женщинам в менопаузе снимки можно делать в любое время.
- Биопсия с цитологическим или гистологическим исследованием – получение под УЗИ-контролем небольшого количества клеток или кусочка опухоли для изучения под микроскопом (по показаниям).
- Определение онкомаркеров (Са15-3, РЭА) — это вещества, которые выделяет опухоль в кровь человека. При этом наиболее значительный рост этих показателей отмечается при злокачественных заболеваниях, что позволяет использовать онкомаркеры, во-первых, для ранней диагностики рака, а во-вторых, для контроля проводимой противоопухолевой терапии и раннего выявления метастазов. Однако, небольшое увеличение уровня онкомаркеров в крови возможно при доброкачественных процессах и воспалительных заболеваниях органов. Поэтому выявление повышенного содержания того или иного онкомаркера не является основанием для постановки диагноза рака, а служит поводом к углубленному обследованию пациентки.
- Определение генов предрасположенности BRCA1 и BRCA2
- Проведенные исследования дают основания предположить, что мутации этих генов ответственны за 30-40% наследственной предрасположенности к раку молочной железы.
- ОКДЦ располагает всеми перечисленными современными и актуальными методами диагностики состояния молочных желез.
- Самообследование молочных желез
- Самообследование необходимо проводить на 5-7-й день после менструации или в один и тот же день ежемесячно, если менструации нет.
- Если вы обнаружите какие-либо внешние изменения груди или изменения ощущений в области груди, немедленно обратитесь к врачу.
- Обратите внимание, что с каждым месяцем самообследование будет становиться для вас все более простой и привычной процедурой.
- 6 простых шагов для проведения осмотра молочных желез
- (это лучше делать, стоя в ванной с намыленными руками)
- Шаг 1
Самообследование начинается с осмотра молочных желез перед зеркалом. Встаньте прямо, руки опустите вдоль туловища. Внимательно осмотрите молочные железы, обращая внимание на изменение объема и формы груди, а также изменение цвета кожи, соска и околососкового кружка.
Шаг 2
Поднимите руки за голову. Исследуйте молочные железы в этом положении: их форму, наличие втяжений или выпуклостей. Убедитесь, что на коже нет участков, напоминающих «лимонную корку» и изменений оттенка. Форма и размеры молочных желез могут немного отличаться друг от друга, это не признак заболевания, но если эти отличия вдруг появляются или нарастают — нужно обратиться к врачу
Шаг 3
Слегка сожмите сосок большим и указательным пальцами противоположной руки. Проверьте, есть ли при этом какие-либо выделения из соска. Если выделения есть, то обязательно обратите внимание на их цвет.
Шаг 4
Поднимите правую руку и запрокиньте ее за голову. Подушечками трех-четырех пальцев левой руки, круговыми движениями, медленно прощупывайте правую грудь.
Для более тщательного обследования разделите молочную железу на 4 части (квадранты) и проводите исследование последовательно — квадрант за квадрантом. Повторите то же с левой грудью (зеркально).
Шаг 5
Обследуйте молочные железы по квадрантам в положении лежа. Это позволит более тщательно обследовать нижние зоны молочной железы.
Шаг 6
Ощупайте подмышечную впадину и попытайтесь найти подмышечные лимфатические узлы. Если они стали прощупываться недавно или их форма изменилась, то обратите на это внимание и расскажите о своих наблюдениях вашему гинекологу.
Социальные кнопки для Joomla

Оставить комментарий