
Борсук А. Д, врач-эндоскопист, Тишкова Н. В., врач ультразвуковой диагностики ГУ «Республиканский научно-практический центр радиационной медицины и экологии человека»г. Гомель, Беларусь
До настоящего времени остается проблемой своевременная диагностика злокачественных лимфом ввиду полиморфизма проявлений заболевания, возможности мультисистемного поражения и редкости пациентов с данной патологией в общей лечебной сети.
Неходжкинская лимфома (НХЛ) – гетерогенная группа злокачественных новообразований лимфоретикулярной системы. По месту локализации опухолевого очага выделяют нодальное (лимфатические узлы), экстранодальное (другие органы и ткани) и сочетанное поражение. Среди экстранодальных локализаций превалируют органы желудочно-кишечного тракта (ЖКТ), печень, селезенка, почки, легкие, костный мозг.
Поражение органов ЖКТ при НХЛ является одним из наиболее часто встречающихся экстранодальных вариантов. Среди всех злокачественных опухолей желудочно-кишечного тракта НХЛ составляются от 1 до 10%. С наибольшей частотой поражается желудок (50-75%), реже – тонкая (20–35%) и толстая кишка (5─10%).
Поражение желудка при НХЛ встречается как при изолированной, так и при сочетанной форме. У 2/3 больных опухоль пищеварительной трубки оказывается первым проявлением болезни (первичное экстранодальное поражение). Инфильтративная форма роста опухолей встречается в 50% случаев, экзофитная форма – в 20–25% случаев. Реже отмечаются смешанная и язвенная формы (менее 15% случаев каждая).
Характер поражения желудочно-кишечного тракта обусловливает высокую частоту осложнений (кровотечение, перфорация, перитонит, кишечная непроходимость), смертность при которых достигает 12–19%.
Приводим собственное наблюдение:Пациент К., 21 год, 04.08.
2011 обратился в приемное отделение РНПЦ РМиЭЧ с жалобами на общую слабость, тошноту, частый жидкий стул черного цвета, повышение температуры в течение одной недели.
Со слов пациента, несколькими днями ранее в районной больнице, по месту жительства ему проводилось эндоскопическое исследование, при котором была выявлена острая язва желудка.
Из анамнеза известно, что в 1996 году в детском хирургическом центре г. Минска пациент был оперирован по поводу обтурационной кишечной непроходимости. При гистологическом исследовании операционного материала диагностирована лимфома. В дальнейшем проходил курсы химиотерапии на базе Республиканского научно-практического центра детской онкологии и гематологии.
В приемном отделении пациент был осмотрен дежурными терапевтом и хирургом. Госпитализирован в хирургическое отделение с диагнозом: Острая язва желудка, осложненная состоявшимся кровотечением. Постгеморрагическая анемия средней степени тяжести.
С целью верификации источника кровотечения пациенту была проведена эзофагогастродуоденоскопия (ЭГДС), при которой имелась следующая картина:
Пищевод свободно проходим, слизистая эластичная, бледнорозовая. Кардия смыкается вяло.
Желудок средних размеров, хорошо расправляется воздухом, содержит небольшое количество слизи и жидкости. Перистальтика прослеживается в антральном отделе. Слизистая в антральном отделе эластичная, бледно-розовая, умеренно отечна, с белесоватой зернистостью.
В области дна, в теле на большой кривизне складки грубые, воздухом не расправляются, ригидные при инструментальной «пальпации». Слизистая красная, рыхлая, неэластичная, с узлами (Рис. 1). В теле, на большой кривизне, определяются несколько разновеликих изъязвлений – основания приподняты, с налетом фибрина, края валикообразные, ригидные (Рис.
2). Выполнена биопсия слизистой краев изъязвлений, узлов. Единичный узел имеется в антральном отделе.
Рис. 1. Узловые образования в нижней трети тела желудка Рис. 2. Изъязвление и узловое образование по ходу складок на большой кривизне тела желудка
12-перстная кишка свободно проходима, слизистая бледнорозовая, эластичная. В луковице имеются два узла до 0,4см и 0,6см, плотной консистенции, слизистая красная, рыхлая (Рис. 3). Выполнена биопсия слизистой узлов.
Рис. 3. Узловые образования в луковице 12-перстной кишки
Заключение: Лимфома желудка, смешанная форма. Лимфома 12-перстной кишки.
Еще до получения результатов гистологического исследования, учитывая заключение ЭГДС, анамнез, клиническое течение заболевания пациенту был проведен ряд инструментальных методов исследования.
При ультразвуковом исследовании (УЗИ) органов брюшной полости выявлены: увеличение размеров печени, повышение эхогенности ее паренхимы, выраженная неоднородность эхоструктуры, наличие множественных гипоэхогенных образований с нечеткими неровными контурами максимальным размером до 2,9см, резкая деформация сосудистого рисунка; увеличение размеров почек с наличием в паренхиме гипоэхогенных участков с четкими неровными контурами размером до 2,5см; при осмотре желудка на фоне контрастной среды – неравномерное утолщение стенок до 1,5см, отсутствие перистальтики, неровность внутреннего контура, отсутствие дифференцировки слоев; наличие в левой подвздошной области неоднородного солидного образования размером до 2,7–2,4см, вероятно, исходящего из стенки сигмовидной кишки.
При рентгеновском двойном контрастировании желудка определялась инфильтрация дна и тела по большой кривизне, бугристость контура, деформация складок, отсутствие перистальтики в этих отделах (Рис. 4).
Рис. 4. Рентгеновское двойное контрастирование желудка. Дно и тело желудка по большой кривизне инфильтрированы, контур бугристый, складки деформированы Рис. 5. Нативная КТ брюшной полости. Стенки желудка неравномерно утолщены, внутренний контур бугристый
При рентгеновской нативной КТ брюшной полости выявлены увеличение размеров печени и селезенки, резкое утолщение и неоднородность паренхимы почек со сдавлением почечных синусов.
На фоне контрастного вещества («Триомбраст») отмечалось утолщение стенок желудка до 1,0–1,5см, неровность и бугристость внутреннего контура (Рис. 5).
В базальных сегментах левого легкого – несколько шаровидных очагов до 19мм в диаметре.
- Патологогистологическое заключение: Диффузная мономорфная лимфоцитоподобная инфильтрация слизистой оболочки желудка и 12-перстной кишки, характерная для неходжкинской лимфомы.
- Колоноскопия, ввиду очевидности опухолевого поражения ободочной кишки и отсутствия необходимости его морфологической верификации, не проводилась.
- Данные эндоскопического и патогистологического исследований дали основание предположить рецидив неходжкинской лимфомы, а результаты ультразвукового и лучевых методов – мультисистемный характер поражения.
- Пациент был переведен в областной онкологический диспансер для проведения курса химиотерапии.
Заключение:ЭГДС, являясь «золотым стандартом» в диагностике заболеваний желудка и 12-перстной кишки, дает возможность оценить визуальные проявления лимфомы и выполнить биопсию.
УЗИ, как скрининговый метод, позволяет выявить очаговое и диффузное поражение паренхиматозных органов, увеличение их размеров, заподозрить злокачественный характер поражения лимфатических узлов.
Лучевые методы диагностики играют ведущую роль в диагностике лимфомы, характера распространения заболевания и стадии процесса. Комплексный подход способствует ранней диагностике экстранодальных локализаций НХЛ.
Рецидив лимфомы
Злокачественные новообразования могут возникать повторно даже после проведения оперативного вмешательства и комплексной терапии. Так, у пациентов нередко диагностируют рецидив лимфомы даже на фоне длительной ремиссии. Повторный рост опухоли часто обусловлен тем, что во время операции хирургу не удается полностью удалить злокачественные ткани. Кроме того, ни один метод лечения онкологии не гарантирует полного выздоровления. Консультация онколога поможет пациенту узнать больше о такой патологии, как лимфома: рецидив, лечение, осложнения, частота возникновения, рецидив лимфобластного лейкоза и возможности профилактики.
Информация о патологическом состоянии
В медицинской литературе лимфомой называют распространенный тип гематологического заболевания, при котором возникает злокачественное разрастание лимфоцитов. Болезнь характеризуется изменением морфологии клеток и распространением патологического очага в организме.
Чаще всего на фоне лимфомы у пациента возникает увеличение одного или нескольких лимфатических узлов, однако опухоли лимфоцитарного происхождения также могут возникать в других органах. Частота встречаемости такой патологии зависит от возрастной категории.
Так, например, у детей рецидив лимфомы или первичная опухоль входит в тройку самых распространенных онкологических заболеваний.
Лимфоциты – это клетки иммунной системы, являющиеся разновидностью белых кровяных телец (лейкоцитов). В зависимости от своего функционального типа лимфоциты выделяют антитела для уничтожения патогенных агентов или непосредственно избавляют организм от бактерий и других болезнетворных организмов.
Эти клетки выделяются в красном костном мозге, после чего проникают в кровоток и инфильтруют ткани. Большое количество лимфоцитов можно обнаружить в лимфатических узлах, где происходит созревание иммунологических клеток.
В свою очередь, функция лимфатических узлов связана с дренированием жидкости из органов и тканей с последующей задержкой болезнетворных клеток и веществ. Эти органы распространены во всех анатомических областях.
8 (495) 320-19-03
Круглосуточно без выходных
Ученым известные разные типы лимфом. Главным критерием классификации является гистологическая форма новообразования, поскольку от этого признака зависят особенности протекания болезни.
Двумя основными категориями лимфоцитарных опухолей являются лимфомы Ходжкина и неходжкинские новообразования. Также Всемирная организация здравоохранения включает в классификацию множественные миеломы и иммунопролиферативные заболевания.
Согласно эпидемиологическим данным, около 90% всех выявленных лимфоцитарных опухолей являются неходжкинскими лимфомами.
Отдельные виды:
- Новообразование Ходжкина или лимфогранулематоз – патология, для которой характерно массовое образование так называемых гигантских клеток Штернберга. Рецидив лимфомы Ходжкина может возникать достаточно часто.
- Неходжкинская лимфома, рецидивы которой также встречаются. Это разнообразная группа лимфоцитарных заболеваний, развивающихся из разных клеток.
- Лимфома Беркитта. Рецидив для этой патологии характерен в большей степени из-за агрессивного течения и быстрого распространения злокачественных клеток в другие анатомические области. При этом поражаются B-лимфоциты.
Как и в случае других онкологических заболеваний, актуальной проблемой является поздняя диагностика лимфоцитарных опухолей. Проведение регулярных обследований для пациентов из группы риска помогает решить такую проблему и даже предотвратить рецидив лимфомы после лечения.
Причины возникновения
Этиология опухолей лимфоцитарного происхождения до конца не изучена. Врачам лишь известны различные факторы предрасположенности болезни, которые связаны с индивидуальным анамнезом пациентов и наследственностью.
Предполагается, что некоторые внутренние и внешние негативные факторы могут быть связаны с этиологией лимфом.
При этом своевременное обнаружение у больного предрасположенности к онкологическому процессу важно для назначения профилактики и скрининговых обследований.
Рецидив лимфомы развивается несколько иначе, чем первичное новообразование, однако существуют общие патологические механизмы. Изначально из-за длительного воздействия факторов риска отдельные гематологические клетки изменяются.
Потеря морфологических признаков и утрата регуляции клеточного цикла приводит к активному делению аномальных лимфоцитов. Постепенно в лимфатическом узле или другом органе формируется злокачественный процесс, быстро распространяющийся на другие ткани.
Пусковым фактором патологии может быть экспрессия мутантного гена.
Известные факторы риска:
- Возраст пациента. Некоторые виды лимфоцитарных новообразований чаще встречаются у молодых людей, однако обычно подобные заболевания диагностируют у пациентов старше 55 лет. Стоит упомянуть и то, что рецидив после лимфомы Ходжкина может быть выявлен как в возрасте от 20 до 35, так и у больных после 55 лет.
- Половая принадлежность пациента. У мужчин такие заболевания встречаются чаще.
- Нарушение работы иммунной системы. Защитные системы организма могут предотвратить рост некоторых злокачественных новообразований, поэтому расстройство иммунитета нередко приводит к онкогенезу.
- Возникновение определенных инфекционных заболеваний. Это вирус Эпштейна-Барра, ВИЧ/СПИД (вирус поражает лимфоциты) и даже Helicobacter pylori.
- Воздействие некоторых иммунодепрессантов и пестицидов.
- Употребление большого количества красного мяса и курение.
- Рецидив лимфомы в анамнезе близких родственников пациента.
К сожалению, факторы риска лимфоцитарных опухолей изучены не так хорошо, как причины других онкологических заболеваний. Врачам известны лишь отдельные виды предрасположенности к болезни. Тем не менее проведение регулярной диагностики для пациентов из группы риска помогает вовремя обнаруживать заболевание и проводить эффективное лечение.
8 (495) 320-19-03
Круглосуточно без выходных
Стадии и рецидив лимфомы
Особенности прогрессирующего течения лимфоцитарного новообразования зависят от конкретного типа патологии.
В целом, механизм развития болезни обусловлен увеличением размера злокачественных тканей и распространением аномальных лимфоцитов в организме. На определенном этапе у пациента обнаруживают вторичные опухоли.
Наиболее эффективное лечение доступно при локализованной стадии, когда врач может провести оперативное вмешательство для иссечения злокачественных тканей.
Стадии неходжкинских лимфом:
- Первая стадия. Новообразование обнаружено в одном лимфатическом узле или в одном органе.
- Вторая стадия. Злокачественные ткани в одной или нескольких группах лимфатических узлов на одной стороне тела.
- Третья стадия. Пораженные лимфоузлы расположены по обе стороны диафрагмы.
- Четвертая стадия. Распространение лимфомы на разные органы, включая селезенку, печень и легкие. Возможен рецидив метастаз в лимфоузлах после терапии.
Рецидив рака лимфоузлов может возникать и при достаточном лечении. Дело в том, что отдельные злокачественные клетки могут сохраняться в лимфатических узлах даже после облучения или химиотерапии, поэтому повторный рост опухоли невозможно гарантированно предотвратить. Онкологическим пациентам следует проходить обследования 1-2 раза в год после терапии для исключения возвращения болезни.
Симптомы
Симптоматическая картина может быть разнообразной. Большинство признаков, появляющихся даже на 2-3 стадии, не являются специфическими, поэтому при появлении любых симптомов со стороны иммунной системы следует обратиться к врачу.
Возможные проявления болезни:
- Постоянная усталость.
- Повышение температуры тела (лихорадка).
- Обильное потоотделение в ночное время суток.
- Нарушение дыхания.
- Необъяснимая потеря веса.
- Снижение настроения и апатия.
На поздних стадиях могут появляться признаки поражения других органов метастазами.
Диагностика и лечение
При обнаружении опухших лимфатических узлов или других признаков заболевания необходимо обратиться к онкологу.
Во время приема специалист спросит о жалобах, изучит анамнестические данные для выявления предрасположенности к болезни и проведет физикальное обследование. С помощью пальпации можно легко обнаружить увеличенные лимфатические узлы.
Следующим этапом диагностики будет проведение инструментальных и лабораторных исследований для уточнения типа и стадии заболевания.
Назначаемые диагностические процедуры:
- Анализ крови для подсчета форменных компонентов и уточнения биохимических показателей.
- Удаление пораженного лимфатического узла для микроскопирования тканей. Биопсия помогает определить гистологический тип опухоли, что очень важно для проведения лечения.
- Биопсия красного костного мозга. С помощью иглы врач получает образец кроветворной ткани и направляет материал в лабораторию. Результаты помогают выявить причину и точную форму лимфомы.
- Визуальная диагностика анатомических областей для выявления опухоли. Это компьютерная и магнитно-резонансная томография.
Предполагаемое лечение:
- Хирургическое удаление опухоли.
- Химиотерапия.
- Лучевая терапия.
- Таргетная терапия.
- Костномозговая трансплантация.
Важно своевременно обратиться к онкологу при появлении первых симптомов, поскольку на ранних стадиях доступны более эффективные методы лечения, включая оперативное вмешательство.
8 (495) 320-19-03
Круглосуточно без выходных
«У меня лимфома»: 3 истории о поисках верного диагноза
15 сентября — Всемирный день осведомленности о лимфомах, задача которого — привлечь внимание к этим заболеваниям и распространить информацию. Разбираемся, что такое лимфома, кто более подвержен развитию этого вида рака, а также рассказываем истории людей, которые победили лимфому.
Группа заболеваний
Лимфома — онкологическое заболевание, поражающее лимфатическую систему. Болезнь считается редкой: в 2018 году в мире зарегистрировано около 590 тысяч новых случаев заболевания, что составляет всего 3,5% от общего количества новых случаев рака.
Лимфомы представляют собой целую группу заболеваний, среди которых выделяют две главные формы: лимфому Ходжкина и неходжкинские лимфомы (НХЛ). Лимфома Ходжкина изучена лучше других и хорошо поддается лечению — около 90% заболевших полностью выздоравливают. Но НХЛ встречаются чаще — на них приходится около 90% случаев.
Опухоль возникает из-за генетической мутации лимфоцитов: они начинают бесконтрольно делиться, дрейфуют к лимфоузлам и другим частям организма, где продолжают размножаться.
Среди многообразия видов лимфом существуют агрессивные, например, одна из наиболее часто встречающихся — диффузная В-крупноклеточная лимфома, и вялотекущие или индолентные разновидности, например, фолликулярная лимфома. В первой группе симптоматика развивается очень быстро — от дней до недель, потому что опухолевые клетки очень быстро делятся. Неагрессивные лимфомы начинаются исподволь и первое время протекают незаметно.
Причины и факторы риска
Причины появления лимфом пока остаются неизвестными, а значит, нет возможности предотвратить болезнь. Однако известны факторы, повышающие риск развития лимфом:
- Возраст. С возрастом вероятность заболеть раком увеличивается. Однако есть типы лимфом, которые развиваются, в основном, у молодых людей.
- Пол. Лимфомой болеют чаще мужчины, но некоторые виды НХЛ больше распространены у женщин.
- НХЛ у близких родственников (родителя, ребенка, брата).
- Некоторые химические вещества и лекарства, физические факторы. К ним относятся, например, отдельные пестициды, препараты химиотерапии и лучевая терапия.
- Ослабленная иммунная система. Так бывает при ВИЧ-инфекции, после трансплантации органов, при носительстве некоторых генетических мутаций, ответственных за первичный иммунодефицит (например, синдром Вискотта-Олдрича).
- Аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка).
- Некоторые инфекции, например, ВИЧ, вирус Эпштейна-Барр, вирус герпеса человека 8 типа, Helicobacter pylori.
- Некоторые виды грудных имплантов.
Симптомы
Лимфому можно обнаружить на ранней стадии. Для этого важно обращать внимание на симптомы, они характерны для обеих групп лимфом:
- Увеличение одного и более лимфоузла. Чаще всего на шее, в подмышечной впадине, в паху.
В большинстве случаев воспаленные лимфоузлы остаются безболезненными.
- Лихорадка.
- Постоянная усталость.
- Потливость по ночам.
- Необъяснимая потеря веса.
- Изнуряющий кожный зуд.
Как лечить?
В зависимости от вида и стадии лимфомы применяются химио-, лучевая, иммунная и таргетная терапии, трансплантация костного мозга. В большинстве случаев лечение комбинированное
Думала, что со мной такого произойти не может
Катя де Йонг, 42 года, домохозяйка, живет в Псковской области.
Диагноз: анапластическая крупноклеточная лимфома. Прошла 22 курса химиотерапии, перенесла трансплантацию костного мозга. В ремиссии с 2016 года.
В апреле 2013 года мы отдыхали в Египте, там у меня начала подниматься температура до 38,5C, знобило в жару. Появился болезненный шарик подмышкой. По страховке обратилась к доктору, он предположил инфекцию и назначил антибиотик в таблетках. Состояние ухудшалось, появились боли внутри тела. Антибиотик поменяли на внутривенный, но лучше не становилось.
Вернувшись в Россию, сразу обратилась в поликлинику по месту жительства. Опять предположили инфекцию, но по анализам все было чисто. А вот на рентгене легких нашли затемнения, заподозрили туберкулез и направили в тубдиспансер. Диагноз не подтвердился.
После УЗИ надключичных лимфоузлов меня прозвали «воздушный шоколад» — так много увеличенных лимфоузлов там оказалось. Мне выдали направление в онкологическую больницу в 70 км от дома.
Я была уверена, что онкологический диагноз не подтвердится — он казался страшным и смертельным. Думала, что со мной такого произойти не может. К сожалению, пункция показала наличие атипичных клеток.
Состояние ухудшалось с каждым днем, не болели только руки и ноги. Боль удавалось снимать только временно. Еда не усваивалась, таблетки и куски пищи проглотить уже не могла.
Врачи назначили день комиссии, чтобы решить вопрос с диагнозом и лечением. Это было в начале мая, доктор сказал, что впереди майские праздники, поэтому биопсию сделают только в середине месяца, потом дней 10 ждать результат. Если будут вопросы по результатам, материал придется отправлять в Санкт-Петербург для уточнения.
Я объяснила, что с каждым днем все хуже себя чувствую, попросила сразу в Петербург ответ отправить, чтобы ускорить процесс. Доктор ответил, что такой необходимости нет и квоту в Санкт-Петербург мне не дадут. Сказал, что у меня лимфома Ходжкина, они ее и сами лечить могут, направление в другую больницу мне не нужно.
Но это был неверный диагноз.
На семейном совете решили сменить врача и поехали самостоятельно в онкоцентр в Песочном. Там праздничных дней было немного, и вскоре мне сделали биопсию.
КТ легких и малого таза, МРТ брюшной полости и иммуногистохимическое исследование для уточнения вида опухоли сделали платно. Недели через три поставили диагноз, и в конце мая меня взяли на лечение в НМИЦ онкологии им. Н. Н.
Петрова. Очень благодарна грамотной работе врачей этого центра!
Лечилась я в общей сложности три года.
За это время познакомилась со многими пациентами и поняла, что очень часто из регионов России сложно попасть в федеральные клиники — трудно добиться направления от местной поликлиники, получить квоту на лечение из-за большой очереди.
Проблема в том, что болезнь ждать не собирается: лимфома может быть вялотекущей, а может быть очень агрессивной, как например, в моем случае. Обследования надо пройти в кратчайшие сроки и тогда станет понятно, где предпочтительней лечиться пациенту.
Разница между ближайшим и федеральным онкоцентрами не только в удаленности от дома, но иногда и в профессионализме врачей, наличии необходимого оборудования и препаратов.
Людям, которые заподозрили у себя лимфому, я бы посоветовала меньше читать интернет и не примерять на себя чужие истории. Например, считается, что при лимфоме лимфоузлы не болят. В моем случае они были очень болезненны.
Необходимо четко следовать рекомендациям врачей и прислушиваться к своему сердцу — желательно, чтобы оно было «холодным». И самое главное, — не дать стержню внутри сломаться. Из возможных вариантов необходимо выбрать цель «ВЫЖИТЬ» и любыми путями двигаться к ней.
На пути будут кочки и горы, важно подниматься, карабкаться и приближаться к цели.
Практически с самого начала я подозревала лимфому
Полина, 26 лет, фрилансер, живет в Северной Осетии.
Диагноз: лимфома Ходжкина. Прошла 6 курсов химиотерапии и 15 сеансов лучевой терапии. В ремиссии с 2016 года.
Моя лимфома началась по необычному сценарию. Первым звоночком были красноватые круглые уплотнения на голени обеих ног 1-2 см в диаметре. Их было немного — где-то 5-6.
Недели через две после появление этих уплотнений я нащупала на шее лимфоузел, небольшой, около сантиметра. Это меня очень смутило, так как у меня никогда не увеличивались лимфоузлы.
Также я стала чувствовать дискомфорт в грудной клетке, мне было сложно дышать, лежа на правом боку.
Тогда я подумала, что это межреберная невралгия, но позже оказалось, что это опухоль в 7 см сдавливала легкое. У меня не был ни ночной потливости, ни субфебрильной температуры, ни потери веса, несмотря на прогрессирующее заболевание.
В первую очередь я обратилась к терапевту, но не получила внятных объяснений. Врач лишь предположил, что это варикоз и направил к сосудистому хирургу. Тот, особо не вникая в суть дела, выписал свое лечения.
Я по своей инициативе сдала общий анализ крови, и там были отклонения — повышенные СОЭ и лейкоциты, пониженные лимфоциты, которые заставили меня сомневаться в варикозе. Изучая статьи в интернете, я поняла, что эти уплотнения на ногах называются узловатой эритемой, и лечит их дерматолог.
Я обратилась к дерматологу, упомянув также об увеличенных лимфоузлах (к тому времени появилось еще несколько на шее и ключице), дерматолог также не вникал в мои жалобы и прописал свое лечение.
Я продолжала искать информацию в интернете и выяснила, что увеличенные лимфоузлы могут быть от мононуклеоза, вызванного вирусом Эпштейна-Барр.
Кроме того, я сделала УЗИ брюшной полости — там тоже было множество увеличенных лимфоузлов. Я по своей инициативе сдала анализ на вирус Эпштейна-Барр, и он подтвердился.
Также прошла КТ: она показала все увеличенные лимфоузлы на шее, ключице, в грудной клетке, брюшной полости.
Со результатами всех обследований я пошла к инфекционисту в районную поликлинику. Но врач, пожилая женщина, всю жизнь проработавшая инфекционистом, ничего не знала о вирусе Эпштейна-Барр и о его связи с лимфомой. Тогда я обратилась к платному инфекционисту, и она заподозрила лимфому. От момента появления симптомов до постановки диагноза прошло примерно 5 месяцев.
Практически с самого начала я подозревала лимфому. У меня никогда в жизни не увеличивались никакие группы лимфоузлов. Врачи, к которым я обращалась, не слушали меня и говорили, что я слишком хорошо выгляжу для человека, у которого может быть рак, да и симптомов, по их мнению, у меня было недостаточно для постановки такого диагноза.
Я бы посоветовала воспринимать болезнь, как один из этапов жизни, не приятный, но который нужно прожить.
Конечно, находясь в моменте, я так не считала: переживала, что не смогу вернуться к прежней жизни, постоянно буду бояться рецидива, не смогу иметь детей после химиотерапии — у меня пока детей нет, но репродуктивная функция полностью восстановлена.
Много переживаний было связано с тем, как я буду переносить химию, но все прошло намного легче, чем я себе это представляла. Если бы можно было отмотать время назад, то я меньше бы переживала и накручивала себя.
Я не видела у себя симптомов рака
Екатерина, 22 года, студентка медицинского университета, живет в Санкт-Петербурге.
Диагноз: лимфома Ходжкина. Прошла 6 курсов химиотерапии, 18 сеансов лучевой терапии. В ремиссии с 2016 года.
В 2013 году у меня были эпизоды аритмии неуточненного генеза. Кардиолог не мог найти причину. Позднее мы выяснили, что это опухоль длиной 9 см давила на перикард. Аритмия со временем прошла, но я начала терять в весе: было желание прийти в форму, но фактическая потеря веса превышала ожидаемую. Через 6-8 мес появилась усталость, началась аменорея, но вес вернулся.
Я обратилась к гинекологу и эндокринологу. Гинеколог назначил УЗИ малого таза — там все было в норме. Эндокринолог велел проверить половые гормоны и гормоны щитовидной железы. Половые гормоны были не в норме, но доктор сказал, что это не его компетенция. Мне не пришло в голову начать свои поиски с терапевта.
Я практически не ходила к врачам, так как училась на 1 курсе в чужом городе. Гинеколог и эндокринолог от меня отмахнулись. Больше мне не к кому было пойти, и со временем я сама себя успокоила.
Я не видела у себя симптомов рака. Ежедневно проходила 10-12 км, продолжала следить за питанием: вес закономерно подрастал при погрешностях в еде. Усталость списывала недостаток витамина Д — я же все-таки в Петербурге живу.
Диагноз мне поставили в тубдиспансере в 2015 году. Плановая флюрография перед летней сессией показала затемнение в средостении. Фтизиатр дал слово разобраться: поставить диагноз за неделю и позволить мне выйти на сессию.
Уже тогда на рентгене было видно, что это не туберкулез. Доктор меня поддержал и слово свое сдержал. Я очень благодарна ему, так как успела вовремя закрыть сессию.
В дальнейшем я не брала академический отпуск и смогла остаться в своем университете во время лечения, которое продолжалось около полугода.
Если вы чувствуете в себе изменения, а вам говорят, что вы здоровы и это фантазия — не верьте. Ищите грамотного доктора с широким кругозором, читайте статьи на специальных сайтах для пациентов. Разберитесь в своей проблеме. Кто, если не вы?
Благодарим врача-гематолога Алексея Константиновича Титова за помощь в подготовке текста.
Татьяна Бобровицкая
Саша Васильева
Лечение неходжкинскoй лимфомы
Чтобы можно было предусмотреть реакцию пациента на лечение и возможность рецидива, врачи часто используют Международный прогностический индекс (International Prognostic Index (IPI)). Индекс образуют пять факторов:
- Возраст пациента
- Стадия лимфомы неХоджкина
- Уровень энзима – лактатдегидрогеназы (ЛДГ) в крови, который свидетельствует о количестве опухоли в организме
- Количество мест нахождения опухоли за пределами лимфатической системы
- Общее состояние здоровья пациента
В наше время доступно лечение при всех типах лимфомы неХоджкина.
Не всегда возможно полностью вылечить болезнь, но в случае медленно прогрессирующей лимфомы неХоджкина обычно возможно достичь ремиссию или, по крайней мере, значительно уменьшить массу лимфомы. В некоторых случаях ремиссия продолжается многие годы.
Принципы лечения медленно прогрессирующей лимфомы
Хотя благодаря лечению часто возможно достичь ремиссию, многие медленно прогрессирующие лимфомы неХоджкина через какое-то время рецидивируют (в период времени от 1,5 до 4 лет).
Некоторые медленно прогрессирующие лимфомы неХоджкина рецидивируют в другой форме (как агрессивные лимфомы).
Поэтому очень важно, чтобы у пациентов, которые получили лечение медленно прогрессирующей лимфомы неХоджкина, проводились регулярные проверки и обследования, как рекомендовал врач, даже тогда, когда они себя чуствуют полностью здоровыми.
У пациентов, у которых диагностирована медленно прогрессирующая лимфома неХоджкина на ранней стадии, когда затронуты одна или две группы лимфатическиз узлов (хотя это достаточно редкий случай), применяют лучевую терапию поражённых лимфоузлов. В этом случае лучевая терапия часто обеспечивает выздоровление.
Пациенты, у которых болезнь диагностируют на поздней стадии, но у которых нет симптомов, нередко не нуждаются в немедленном лечении, им рекомендована тактика ‘наблюдения и выжидания’.
У пациентов, у которых наблюдаются симптомы в момент постановки диагноза, обычно необходимо немедленное лечение. Чаще всего применяемый вид лечения — химиотерапия, часто в комбинации с применением моноклональных антител.
Иногда, для лечения больших масс лимфомы, химиотерапию комбинируют с лучевой терапией.
Другие используемые виды лечения – лечение при помощи только моноклональных антител или химиотерапия высокими дозами с последующей трансплантацией костного мозга.
Трудно предусмотреть, как пациент будет реагировать на лечение, но примерно у 75% пациентов с медленно прогрессирующей лимфомой неХоджкина на поздней стадии достигается ремиссия. К сожалению, у большей части этих пациентов вновь наступает рецидив. Период времени между лечением и рецидивом может отличаться, но обычно он составляет от 1,5 до 4 лет.
Пациентам, которые не реагируют на лечение и пациентам, у которых развился рецидив лимфомы, подбирают другие методы терапии или комбинацию разных методов лечения.
В случае рецидива болезни лечение зависит от различных условий. Некоторым пожилым пациентам, если у них нет выраженных симптомов, рекомендуют статегию ‘наблюдения и выжидания’. Однако большей части пациентов назначают комбинированную химиотерапию, чаще всего с применением моноклональных антител.
Если медленно прогрессирующая лимфома неХоджкина рецидивирует в агрессивной форме, используется химиотерапия в высоких дозах в комбинации с трансплантацией стволовых клеток. Если нет возможности применять химиотерапию высокими дозами, тогда, вероятнее всего, будет использована паллиативная (облегчающая симптомы) химиотерапия.
Принципы лечения агрессивной лимфомы
Хотя название агрессивной лимфомы неХоджкина ‘агрессивный’ звучит пугающе, эти лимфомы часто очень хорошо реагируют на лечение.
Даже если стандартное лечение первого ряда не было успешным, хороший результат можно достичь при помощи химиотерапии высокими дозами и трансплантации стволовых клеток.
Вероятность полного излечения агрессивной лимфомы неХоджкина выше, чем в случае медленно прогрессирующей лимфомы неХоджкина.
Полное излечение агрессивной лимфомы неХоджкина возможно в 40% — 50% случаев. Даже у тех пациентов, которых не удаётся вылечить полностью, часто достигается ремиссия (период времени, когда не наблюдается активности болезни).
Пациентов, у которых диагностирована агрессивная лимфома неХоджкина на ранней стадии, обычно лечат комбинированной химиотерапией, которая включает несколько химиотерапевтических медикаментов и моноклональные антитела.
Часто назначают лучевую терапию – либо после химиотерапии, либо одновременно с ней. Она применяется для какой-то отдельной группы затронутых лимфатических узлов.
Хотя невозможно предусмотреть заранее реакцию пациента, при лечении агрессивной формы лимфомы неХоджкина на ранней стадии ремиссия достигается в 80% и больше случаев.
У пациентов, у которых агрессивная лимфома неХоджкина диагностируется на поздней стадии, лечение похоже на лечение ранней стадии.
Пациентам с лимфомой неХоджкина, которые не реагируют на лечение или у которых болезнь рецидивирует, необходимо дальнейшее лечение химиотерапией высокими дозами и трансплантация периферических стволовых клеток. Таким образом, контроль над болезнью возможно достичь примерно у 30% — 50% пациентов.
Если лечение лимфомы оказалось безуспешным или не является возможным, тогда целью лечения является уменьшение симптомов, т.е., паллиативное лечение.
Главные методы лечения лимфомы
- Химиотерапия
- Моноклональные антитела
- Лучевая терапия
- Наблюдение и выжидание
- Трансплантация
- Операция
- Симптоматическое лечение
1. Химиотерапия
Многие годы основным методом лечения лимфомы неХоджкина была химиотерапия.
Большинство клеток организма проводят большую часть своей жизни в состоянии покоя и размножаются только тогда, когда необходимо заместить повреждённые клетки. В противоположность этому, злокачественные клетки размножаются непрерывно. Лекарства химиотерапии предназначены для того, чтобы использовать это отличие и уничтожать клетки опухоли во время их размножения.
Некоторые лекарства взаимодействуют с рецепторами на поверхности клеток, а другие нарушают нормальную функцию ДНК, таким образом, прерывая размножение клеток. Часто применяют комбинацию химиотерапевтических средств, воздействующую на различные стадии процесса деления; это увеличивает возможность того, что будет уничтожена большая часть клеток опухоли.
Однако это объясняет также и то, почему лекарства вызывают побочные эффекты. Так как химиотерапия является ‘системным ’ лечением, в которое вовлекается весь организм, лекарства действуют токсически также и на нормальные клетки организма, которые часто делятся. Это клетки кожи, слизистой кишечника и волос.
Существует много медикаментов, применяемых для химиотерапии. Выбор химиотерапевтической программы для пациента страдающего лимфомой неХоджкина зависит от многих факторов:
- Типа лимфомы неХоджкина – является ли она медленно прогрессирующей или агрессивной, и её стадии
- Диагностирована ли лимфома недавно, и это будет первое лечение, или она рецидивировала
- Какие симптомы лимфома вызывает у пациента
- От возраста пациента и других возможных заболеваний
В некоторые программы химиотерапии включён только один медикамент, в других -применяется комбинация из двух или трёх препаратов.
Подробнее
Побочные эффекты химиотерапии
Часто люди очень боятся побочных эффектов, вызываемых химиотерапией. Однако важно помнить, что:
- Не у всех пациентов развиваются побочные эффекты
- Различные медикаменты могут вызывать разные побочные эффекты, которые не суммируются
- Побочные эффекты могут быть слабо выражены и проходить сами по себе
- Многие побочные эффекты можно предотвратить или значительно уменьшить
Многие побочные эффекты вызывает воздействие химиотерапии на нормальные клетки организма. Так как химиотерапия влияет на рост и деление клеток, особенно на деление быстро растущих клеток, чаще всего страдают места, где смена нормальных клеток происходит быстрее всего:
- Слизистая оболочка пищеварительной системы, т.е., слизистая ротовой полости, пищевода, желудка и кишечника. Воздействие на эти клетки может вызвать образование язв в ротовой полости или воспаление горла, понос или запоры.
- Кожа и волосы. Воздействие на эти клетки может вызвать усиленное выпадение волос или облысение; оно обычно развивается постепенно через 2 — 3 недели после начала химиотерапии. После окончания химиотерапии волосы отрастают обычно такие же густые, как и и до терапии. У большей части пациентов через 6 месяцев опять имеется нормальное количество волос. Иногда отросшие волосы мягче и более кудрявые, чем они были раньше, и иногда их цвет отличается от первоначального, который был до терапии. Не все лекарства химиотерапии вызывают потерю волос.
- Костный мозг. В костном мозге образуются клетки крови, поэтому воздействие на него может вызвать уменьшение количества клеток крови, которое вызывает у пациентов усиленное кровотечение или образование синяков и делает их восприимчивее к инфекциям. Пациентам во время химиотерапии обязательно нужно информировать медицинский персонал о необычном кровотечении или образовании синяков, или о любых симптомах инфекции и/или лихорадке. Во время курса химиотерапии регулярно проводятся анализы крови для контроля количества клеток крови. Если количество клеток крови сильно снижается, возможно следует отложить следующий курс химиотерапии или уменьшить дозу, чтобы костный мозг успел восстановиться.
- Тошнота и рвота также являются частыми побочными эффектами химиотерапии. Так как эти побочные эффекты в большой степени зависят от используемого препарата химиотерапии и от каждого пациента индивидуально, не всегда возможно предвидеть — будут ли они, и насколько выражены они будут. У некоторых людей эти побочные эффекты не развиваются вообще. Побочные эффекты обычно развиваются в период времени от нескольких минут до пары часов после начала химиотерапии. Они могут продолжаться несколько часов или пару дней – их продолжительность индивидуальна. В настоящее время доступны новые медикаменты, эффективно устраняющие тошноту.
- Частым побочным эффектом химиотерапии является потеря аппетита, которую часто наблюдают одновременно с изменением ощущения вкуса пищи. Многие люди во время курса химиотерапии ощущают общую слабость и сонливость, некоторые становятся более раздражительными, чем обычно.
- Другие побочные эффекты вызывают усиленно образующиеся шлаки в результате гибели клеток опухоли. Одним из них является мочевая кислота. В нормальных условиях мочевая кислота растворяется в моче и выводится из организма. Так как у пациентов, получающих химиотерапию, погибает намного больше клеток, чем в нормальных условиях и образуется намного больше мочевой кислоты, чем почки способны вывести. В этом случае мочевая кислота может накапливаться в крови и кристаллизоваться в почках (образуются камни в почках). Если это не лечить, последствия могут быть достаточно серьёзными; возможна даже почечная недостаточность. Повышенное количество мочевой кислоты воздействует также на суставы, вызывая артрит.
Эти побочные эффекты обычно кратковременны и исчезают, при прерывывании терапии.
Некоторые препараты химиотерапии влияют на детородность. Например, у женщин менструации могут стать нерегулярными и исчезнуть, а у мужчин может снизиться количество сперматозоидов.
Хотя этот побочный эффект может быть проходящим, некоторые виды лечения могут вызвать постоянное бесплодие. Если существует такая вероятность, пациенту необходимо говорить oб этом со своим врачом до начала лечения.
В некоторых случаях мужчинам необходимо обсудить возможность сдать свою сперму в банк спермы.
Также возможно постоянное длительное воздействие на сердце или чувствительные нервы, и увеличивается риск развития другого рака в будущем. Однако, всегда неоходимо оценить соотношение возможного риска и пользы от лечения и увеличение продолжительности жизни. Пациенту и врачу необходимо серьёзно обсудить эти вопросы до начала лечения.
Как уживаться с химиотерапией
В наше время возможно сделать очень много, чтобы предотвратить возможные побочные эффекты или имеющиеся сделать легче переносимыми.
Советы:
- Язвы во рту или горле: часто помогает полоскание рта тёплым содовым раствором. Чтобы избежать развития инфекции, после каждого приёма пищи необходимо тщательно чистить зубы мягкой зубной щёткой и зубной пастой мягкого действия. Если Вы пользуетесь протезами, вынимайте их, когда только возможно – так вы будете чуствовать себя намного удобнее
- Тошнота и рвота: современные противорвотные медикаменты очень эффективны. Их можно вводить внутривенно вместе с препаратами химиотерапии или принимать в виде таблеток. Противорвотные медикаменты эффективнее для профилактики тошноты, чем для её лечения. Таким образом, лучше всего их принимать регулярно, как назначено, даже тогда, когда нет тошноты и рвоты. Доступны различные противорвотные средства и каждому пациенту какой-то из них помогает лучше других. То есть, если кажется, что какие-то лекарства не помогают, возможно, что помогут другие.
- Потерю аппетита может вызывать тошнота, но, возможно, она возникает потому, что иногда во время химиотерапии изменяются вкусовые ощущения пищи. Помогает более частый приём пищи и небольшими порциями. Желательно избегать приготовления пищи (запах может вызвать тошноту); есть скорее прохладную или холодную пищу вместо горячей и избегать пищи с сильным ароматом. Очень важно принимать жидкость в достаточном количестве, даже когда нет аппетита
- Усталость и сонливость: если чувствуете себя так , необходимо взять отпуск и приспособить свой распорядок дня. Некоторые люди продолжают свой обычный ритм жизни
В наше время препараты химиотерапии часто комбинируют с моноклональными антителами, .
2. Моноклональные антитела
В отличие от химиотерапии и лучевой терапии, чей механизм воздействия не является таким специфичным, задача моноклональных антител – целенаправленно уничтожать только клетки лимфомы неХоджкина, не повреждая другие виды клеток.
Подробнее
Моноклональные антитела – относительно новый вид лекарств и их создание – одно из самых лучших достижений в лечении лимфомы неХоджкина за последние годы.
Моноклональные антитела – эффективное средство для лечения некоторых чаще всего встречаемых типов лимфомы неХоджкина.
Обычно их применяют в комбинации с химиотерапией, хотя в некоторых случаях — и сами по себе.
У многих пациентов моноклональные антитела улучшают эффективность других видов лечения (обычно — химиотерапии).
В случае медленно прогрессирующей лимфомы неХоджкина их применение может увеличить продолжительность ремиссии, достигнутой в результате лечения.
В случае агрессивной лимфомы неХоджкина доказано, что добавление моноклональных антител увеличивает возможность излечения пациента и увеличивает продолжительность жизни по сравнению со стандартной химиотерапией в чистом виде.
Существенно, что побочные эффекты, связанные с введением моноклональных антител, обычно развиваются только во время введения лекарств и уменьшаются при введении следующих доз.
Применение моноклональных антител совместно с химиотерапией не увеличивает существенно число или тяжесть побочных эффектов, вызванных химиотерапией.
Побочные эффекты редко наблюдаются дольше пары минут или часов, и они обычно клинически несущественны.
Подробнее
3. Лучевая терапия
Лучевая терапия применяется, если болезнь затронула одну или две зоны организма. Некоторым пациентам для последующего лечения применяется химиотерапия высокими дозами.
Необходимо иметь в виду, что лучевая терапия существенно и негативно воздействует на костный мозг, поэтому после облучения может быть необходимо его восстановление.
Это возможно при помощи трансплантации стволовых клеток.
У некоторых пациентов страдающих медленно прогрессирующей лимфомой неХоджкина в начале может не быть симптомов и немедленное лечение может не быть необходимо; это называют тактикой ‘наблюдения и выжидания’.
Перед утверждением плана лечения лучше всего подождать, пока будут известны все результаты обследований. Может показаться, что лечение откладывается без необходимости, но небольшую задержку оправдывает уверенность в том, что возможно применить самое правильное и соответствующее лечение.
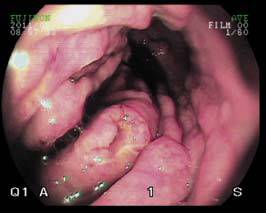 Рис. 2. Изъязвление и узловое образование по ходу складок на большой кривизне тела желудка
Рис. 2. Изъязвление и узловое образование по ходу складок на большой кривизне тела желудка 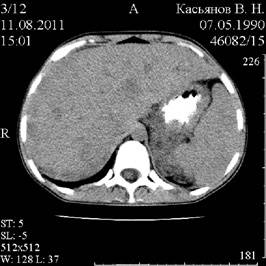 Рис. 5. Нативная КТ брюшной полости. Стенки желудка неравномерно утолщены, внутренний контур бугристый
Рис. 5. Нативная КТ брюшной полости. Стенки желудка неравномерно утолщены, внутренний контур бугристый 

Оставить комментарий