
Определение стадии опухоли называется стадирование меланомы. Заключение основано на размере, толщине, скорости митоза, как часто и сильно изъязвляется новообразование, поразило ли оно лимфоузлы или другие органы.
Стадию меланомы определяют по результатам комплексного обследования:
- медицинского осмотра у дерматолога-онколога;
- с помощью дерматоскопа;
- гистологии;
- биохимии крови;
- диагностических методов (КТ – компьютерная томография, МРТ – магнитно-резонансная томография, УЗИ – ультразвуковое исследование, рентгенография).
Стадирование злокачественной опухоли очень важно, поскольку дает врачам возможность подобрать максимально эффективное лечение для разной степени меланомы.
Методы стадирования меланомы
Фактически существует два основных метода для определения стадии развития меланомы: клинический, в основе которого осмотр специалиста и результаты биопсии (морфологическое исследование образца клеток), и гистологический (микроскопический метод исследования тканей, органов и систем организма, включающий биопсию и операционный материал). Гистология, которую делают после биопсии, часто бывает выше клинической стадии. Например, биопсия показала ІІІ стадию, результаты гистологии могут быть более серьезными – рак кожи 4 стадии.
| Стадия меланомы | Характеристика распространения меланомы |
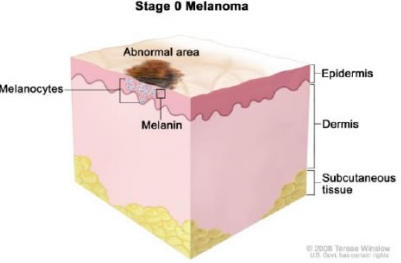
| Стадия 0 | Tis, N0, M0:Меланома на месте, означает, что она находится в эпидермисе, но не распространена на дерму (нижний слой). |
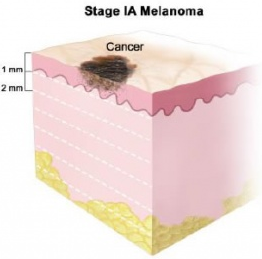
| Стадия IA | T1a, N0, M0: Меланома тоньше 1 мм. Она не изъязвлена и скорости митоза меньше 1/мм2. Не была обнаружена в лимфатических узлах или дистальных органах. |
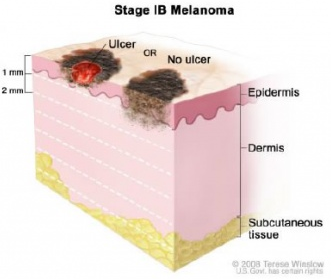
| Стадия IB | T1b или T2a, N0, M0: Меланома тоньше 1 мм и изъязвлена, или скорость ее митоза меньше 1/мм2, или ее толщина между 1,01 и 2,0 мм и она не изъязвлена. Не была обнаружена в лимфатических узлах или дистальных органах. |
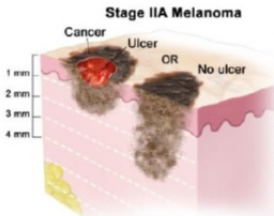
| Стадия IIA | T2b или T3a, N0, M0: Толщина меланомы между 1,01 и 2,0 мм и она изъязвлена, или толщина меланомы между 2,01 и 4,0 мм и она не изъязвлена. Не была обнаружена в лимфатических узлах или дистальных органах. |
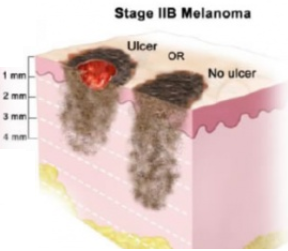
| Стадия IIB | T3b или T4a, N0, M0: Толщина меланомы между 2,01 и 4,0 мм и она изъязвлена, или толщина меланомы больше 4,0 мм и она не изъязвлена. Не была обнаружена в лимфатических узлах или дистальных органах. |
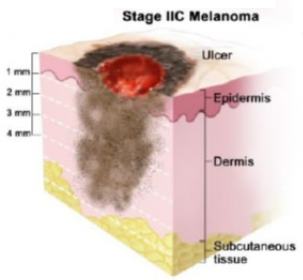
| Стадия IIC | T4b, N0, M0: Меланома толще 4 мм с изъязвлениями. Не была обнаружена в лимфатических узлах или дистальных органах. |
| Стадия IIIA | T1a до T4a, N1a или N2a, M0: Меланома может быть любой толщины, но не изъязвлена. Меланома распространена на 1-3 лимфатического узла рядом с пораженным участком кожи, но узлы не увеличены и меланома обнаруживается только при просмотре под микроскопом. Отдаленное распространение отсутствует. |
| Стадия IIIB | Применяется одно из следующего: T1b до T4b, N1a или N2a, M0: Меланома может быть любой толщины, и изъязвлена. Меланома распространена на 1-3 лимфатического узла рядом с пораженным участком кожи, но узлы не увеличены и меланома обнаруживается только при просмотре под микроскопом. Отдаленное распространение отсутствует. T1a до T4a, N1b или N2b, M0: Меланома может быть любой толщины, но не изъязвлена. Распространена на 1-3 лимфатических узла рядом с пораженным участком кожи. Узлы увеличены из-за меланомы. Отдаленное распространение отсутствует. T1a до T4a, N2c, M0: Меланома может быть любой толщины, но не изъязвлена. Распространена на небольшие участки близлежащей кожи или лимфатические каналы вокруг исходной опухоли, но узлы не содержат меланомы. Отдаленное распространение отсутствует. |
| Стадия IIIС | Применяется одно из следующего: T1b до T4b, N1b или N2b, M0: Меланома может быть любой толщины, и изъязвлена. Распространена на 1-3 лимфатических узла рядом с пораженным участком кожи. Узлы увеличены из-за меланомы. Отдаленное распространение отсутствует. T1b до T4b, N2c, M0: Меланома может быть любой толщины, и изъязвлена. Распространена на небольшие участки близлежащей кожи или лимфатические каналы вокруг исходной опухоли, но узлы не содержат меланомы. Отдаленное распространение отсутствует. Любые T, N3, M0: Меланома может быть любой толщины и может быть изъязвлена или нет. Меланома распространена на 4 или более близлежащих лимфатических узла, которые скучены вместе, или она распространена на близлежащую кожу или лимфатические каналы вокруг исходной опухоли и на близлежащие лимфатические узлы. Узлы увеличены из-за меланомы. Отдаленное распространение отсутствует. |
| Стадия IV | Любые T, любые N, M1(a, b, или c): При 4 стадии меланома распространена за пределы первоначальной площади кожи и близлежащие лимфатические узлы к другим органам, таким как легкие, печень или мозг, или в отдаленные участки кожи, подкожной ткани, или отдаленные лимфатические узлы. На данной стадии не рассматриваются ни распространение на близлежащие лимфатические узлы, ни толщина, но меланома, как правило, толстая и также распространена на лимфатические узлы. |
Классификация меланомы
В современной онкологии используется несколько классификаций для определения стадии рака кожи – меланомы (по Кларку, по А. Бреслоу, митотический индекс).
Наиболее часто обращаются к системе TNM, которую разработало AJCC (Американское общество по изучению рака).
В названии TNM заложены ключевые факторы для определения степени рака кожи: Tumor – опухоль, Lymph Node – лимфатический узел, Metastasis – метастазы.
Категория Т
обозначает толщину опухоли (измеряют по системе Бреслоу). Кроме того, учитывают скорость митоза (дает возможность прогнозировать, насколько быстро рак распространится на другие ткани и органы), есть или отсутствуют изъязвления (повреждения, разрывы верхнего слоя кожи поверх опухоли). В описании истории болезни можно встретить, к примеру, такие значения категории Т: Т1а (характерно для рака кожи на первой стадии) или Т4b (такой индекс чаще встречается на последней стадии рака кожи).
Категория N
указывает, есть ли опухоль в лимфоузлах, которые рак поражает в первую очередь. Эту маркировку используют на основе результатов биопсии. Для ранней стадии меланомы характерно обозначение N0 (опухоль не метастазировала на регионарные лимфоузлы), для поздних стадий – N3 (в близлежащих лимфоузлах есть 2–3 метастазы), N2b (патологическое увеличение лимфатических узлов видно без микроскопа).
Категория М
указывает, распространилась ли меланома на другие органы и какие именно, а также, насколько изменился уровень фермента ЛДГ (лактатдегидрогеназа, принимает участие в гликолизе). На ранней стадии рака кожи опухоль, как правило, не метастазирует.
Степени меланомы
| Меланома пока только в эпидермисе (in situ). Неинвазивна, не распространяется в глубокие слои и другие части тела. | |
| I (бывает А и В) | На ранней стадии толщина злокачественного новообразования – до 1 мм. Она не кровоточит, нет язв и шелушений. Низкая скорость клеточного деления. Хирургическое удаление ракового образования – обычно это все, что требуется на первой стадии меланомы. Метастаз в лимфоузлах и отдаленных органах не наблюдается. |
| II (бывает A, В, С) | Опухоль прорастает вглубь, ее толщина увеличивается до 2,0 мм (4,0 мм), поверхность злокачественного образования гипертрофирована, шелушится, покрыта язвами, иногда кровоточит. На этой стадии раковые клетки еще не поражают лимфатические узлы и отдаленные органы. |
| III (бывает А, В, С) | Раковые клетки достигают лимфатических узлов. Они увеличиваются или остаются прежними. Опухоль становится толще, прорастает вглубь ткани. Изъязвления могут быть или нет. Для борьбы с болезнью используют хирургические методы, лучевую и химиотерапию. |
| IV | Последняя стадия меланомы, когда опухоль метастазировала на внутренние органы (легкие, печень или мозг), отдельные участки кожи или отдаленные лимфоузлы. Терапия на этом этапе комплексная и длительная, справиться с опухолью можно хирургически (удаляют и кожные очаги, если возможно – метастазы из внутренних органов). |
Методы лечения
Лечение меланомы зависит от стадии опухоли. Ранние стадии рака кожи хорошо поддаются терапии, поскольку поражена только кожа, и опухоль не проросла в глубокие слои, не задела лимфоузлы и другие органы.
На второй и третьей стадиях также проводят хирургическое иссечение плюс иммунную терапию.
Меланома на 4 стадии распространяется на внутренние органы и костную систему, терапия заболевания – комплексная (хирургическое вмешательство, прием противоопухолевых препаратов, лучевая терапия).
Существует общепринятый протокол лечения меланомы кожи, которого придерживаются в разных странах:
Стадия in situ: широкое иссечение опухоли, лечение иммуномодуляторами.
І стадия: хирургическое удаление опухоли и участка здоровой кожи вокруг нее. Биопсия сигнального (сторожевого) лимфатического узла, при необходимости – удаление. Медикаментозная терапия.
II стадия: хирургическое удаление меланомы и участка здоровой кожи вокруг нее. Биопсия сигнального (сторожевого) лимфатического узла, при необходимости – удаление. Медикаментозная терапия для предупреждения рецидива заболевания.
ІІІ стадия: хирургическое удаление меланомы и участка здоровой кожи вокруг нее, а также сигнального лимфоузла, при необходимости – региональных и других участков, где обнаружены злокачественные клетки. Иммунно-, химио- и таргетная (молекулярно-прицельная) терапия.
IV стадия: иммунная и таргетная терапия, лучевой метод, препараты-ингибиторы сигнальной трансдукции, паллиативное лечение.
После удаления опухоли пациент регулярно обследуется в течение трех лет, когда высок риск рецидива меланомы.
Прогнозы выживаемости
По данным ВОЗ, ежегодно в мире диагностируют более 132 тысяч случаев меланомы. Заболевают чаще женщины, чем мужчины. Меланома может передаваться по наследству – около 10% случаев.
Однако благодаря ранней диагностике и новым разработкам в области медицины в последние 10 лет повысилась общая выживаемость (до 5 лет) пациентов. Меланома на ранней стадии характеризуется положительным прогнозом в лечении и стойкой ремиссией у более чем 90% пациентов.
Данные по статистике по пятилетней выживаемости: I степень (до 92%), ІІ степень (53–81%), ІІІ степень (40–78%), IV степень (15–20%).
Иногда прогноз при меланоме IV степени даже лучше, чем, к примеру, ІІ или ІІІ степени, поскольку раковые клетки метастазируют в отдаленные участки кожи и лимфатические узлы, «обходя» важные органы и системы. Кроме того, при прогнозе обязательно учитывают уровень ЛДГ – если он в норме, то шансы на то, что болезнь отступит, еще больше повышаются.
На прогноз выживаемости влияет возраст пациентов. Так, у людей пожилого возраста шансов немного меньше, чем у молодых, причем независимо от стадии меланомы.
От рака кожи чаще страдают белокожие люди, если же заболевание диагностируют у темнокожего человека, шансы на выживаемость его более низкие.
Тем, кто перенес пересадку органов, имеет ВИЧ, серьезные хронические заболевания, также дают худшие прогнозы на выздоровление.
Признаки меланомы
Меланома – опасная форма рака, развивается незаметно, но стремительно, быстро метастазирует в лимфоузлы, переходя затем на внутренние органы и ткани. Именно поэтому так важна своевременная диагностика, которая повышает шансы пациента на выздоровление. Рак кожи на начальной стадии имеет характерные симптомы. Правило АВСD – основной маркер для меланомы:
- А (Аsymmetry) – асимметрия: края родинки или невуса не симметричны;
- В (Border) – границы: края новообразования неровные, нечеткие, зазубренные;
- С (Color) – цвет: окраска родинки неравномерная, есть оттенки коричневого, серого, иногда встречаются вкрапления розовых, красных или белых пятен;
- D (Diameter) – диаметр: диаметр образования более 6 мм и постепенно увеличивается в размерах.
Начальная стадия меланомы кожи может проявляться такими симптомами: зуд, жжение, болезненность, кровоточивость, появление на поверхности новообразования чешуек и язв. Самый главный признак – это то, что пятно сильно выделяется на фоне других родинок. При любых тревожных признаках следует обратиться к онкологу.
Материалы, использованные при подготовке статьи
О меланоме, ранней диагностике заболевания, а также о классификации стадий можно узнать из таких источников:
http://www.cancerresearchuk.org/about-cancer/melanoma/stages-types
https://www.cancer.net/cancer-types/melanoma/stages
https://www.medicinenet.com/melanoma/article.html
https://www.medicalnewstoday.com/articles/154322.php
https://www.cancer.org/cancer/melanoma-skin-cancer/detection-diagnosis-staging/melanoma-skin-cancer-stages.html
Меланома стадии: 1б стадия прогноз, 4 стадии, 1 стадия, меланома на ранней стадии
Меланома — это злокачественная опухоль, которая развивается при трансформации меланоцитов — пигментных клеток кожи. Данное образование возникает преимущественно на коже, но может образовываться и в слизистых оболочках (ротовая полость, влагалище, уретра, мочевой пузырь), а также в глазном яблоке.
Определение стадии меланомы имеет решающее значение для определения прогноза заболевания и выбора тактики лечения.
Например, при ранних стадиях для достижения хорошего результата достаточно хирургического иссечения новообразования. При распространенном процессе лечение дополняют иммунотерапией и таргетной терапией.
На 4 стадии, когда имеются метастазы во внутренние органы, для продления жизни больного может применяться химиотерапия.
Для определения стадии меланомы используются следующие методы:
- Гистологическая верификация меланомы и определение степени ее инвазии в слои кожи и подкожную клетчатку.
- Определение наличия регионарных и отдаленных метастазов. Для этого используются методы медицинской визуализации (КТ, МРТ, ПЭТ, УЗИ), а также биопсия лимфоузлов и подозрительных очагов.
Стадии меланомы по Кларку
Стадирование меланомы по Кларку учитывает глубину прорастания новообразования, которая определяется во время морфологического исследования после полного хирургического удаления опухоли. В данном случае выделяют следующие уровни поражения:
- 1 уровень — злокачественные меланомные клетки находятся в пределах эпидермиса, на дерму процесс не распространяется. Такая стадия соответствует процессу in situ.
- 2 уровень — меланомные клетки прорастают базальную мембрану и затрагивают сосочковый слой дермы, точнее его верхнюю часть.
- 3 уровень — злокачественные меланоциты распространяются на всю толщину сосочкового слоя дермы, но не выходят за его пределы.
- 4 уровень —клетки меланомы распространяются на сетчатый слой дермы.
- 5 уровень — меланомые клетки выходят за пределы всех слоев кожи и распространяются на подкожную жировую клетчатку.
На определении степени глубины инвазии основывается еще один способ стадирования меланомы — стадирование по Бреслоу. Он предложил классифицировать опухоль в зависимости от ее толщины, что по его мнению ассоциировано с прогнозом заболевания.
Например, при 1 стадии меланомы инвазия соответствует толщине опухоли менее 0.75 мм, и по мнению автора гарантирует безрецидивное течение при своевременном удалении.
Если опухоль распространилась на толщину до 1,5 мм, то ожидается высокая вероятность наличия метастазов в регионарные лимфатические узлы. При превышении толщины меланомы более чем 1,5 мм возрастает вероятность гематогенного метастазирования.
И, наконец, при 4 стадии инвазии, когда меланома имеет толщину более 4 мм, прогноз неблагоприятный, поскольку ожидается появление множественных лимфогенных и гематогенных метастазов в ближайшие сроки наблюдения.
Стадии меланомы по TNM
Стадирование меланомы согласно системе TNM основано на определении степени инвазии опухоли (кодируется буквой Т, от слова tumor — опухоль), вовлечения в процесс лимфатических узлов (N — nodus — узел), и наличия отдаленных метастазов (кодируется буквой М — metastasis — метастазы).
Критерий Т оценивается гистологически после удаления меланомы, критерии N и М оцениваются с помощью клинических и инструментальных методов исследования, например, пальпации, УЗИ, КТ или МРТ.
Классификация меланомы по критерию Т
рТх — данных для гистологической оценки толщины меланомы недостаточно. Такие ситуации возникают при спонтанном регрессе меланомы, или при повреждении опухоли во время ее хирургического иссечения.
рТ0 — первичной опухоли нет.
РТis — меланома in situ, что соответствует 1 уровню инвазии по Кларку, когда злокачественые меланомные клетки располагаются только в эпидермальном слое. Клинически диагноз может звучать как меланоцитарная дисплазия.
рТ1 — меланома с первой стадией инвазии по Бреслоу, т.е. менее 1 мм. Эта стадия делится на 2 подстадии:
- рТ1а — опухоль затрагивает сосочковый слой дермы (в том числе на всю его толщину), но на ее поверхности нет изъязвлений.
- РТ1b — опухоль распространяется за пределы сосочкового слоя, и распространяется на сетчатый слой дермы или подкожную клетчатку, либо опухоль не выходит за пределы сосочкового слоя, но на ее поверхности есть изъязвления.
рТ2 — меланома со степенью инвазии по Бреслоу в пределах 1-2 мм. Делится на 2 стадии:
- рТ2а — на поверхности меланомы нет изъязвлений.
- РТ2b — на поверхности меланомы есть изъязвления.
рТ3 — меланома со степенью инвазии по Бреслоу в пределах 2-4 мм. Делится на 2 стадии:
- рТ3а — на поверхности меланомы нет изъязвлений.
- РТ3b — на поверхности меланомы есть изъязвления.
рТ4 — меланома со степенью инвазии по Бреслоу более 4 мм. Делится на 2 подстадии:
- рТ4а — на поверхности меланомы нет изъязвлений.
- РТ4b — на поверхности меланомы есть изъязвления.
Классификация меланомы по критерию N
Как мы уже говорили, критерий N учитывает наличие метастазов меланомы в регионарных лимфатических узлах. Если метастазы в лимфоузлах обнаруживаются за пределами регионарных зон, их относят к критерию М, т. е. к отдаленным метастазам. Классификация по критерию N выглядит следующим образом:
- Nx — невозможно определить или исключить наличие метастазов меланомы в лимфоузлах.
- N0 — метастатического поражения нет.
- N1 — имеются метастазы в одном лимфатическом узле. В данном случае возможны следующие подстадии:
- N1а — с помощью метода медицинской визуализации метастазы не определяются, а выявляются только при помощи биопсии.
- N1b — увеличение лимфоузла определяется клинически или с помощью методов медицинской визуализации.
N2 стадия диагностируется при обнаружении одного из следующих критериев:
- Метастазами поражены 2-3 регионарных лимфоузла.
- Имеются сателлитные метастазы — меланомные клетки или очаги, обнаруживаемые макро или микроскопически в пределах до 2 см от первичной меланомы.
- Имеются транзитные метастазы — кожные метастазы или метастазы в подкожную клетчатку на расстоянии, превышающем 2 см от первичной меланомы, но не выходящие за пределы регионарных лимфатический узлов.
В данной ситуации выделяют следующие подстадии:
- N2a — имеются клинически неопределяемые микрометастазы в 2-3 регионарных лимфатических узла.
- N2b — имеются визуально определяемые метастазы в 2-3 лимфатических узлах.
- N2c — имеются либо сателлитные, либо транзитные метастазы меланомы без вовлечения в процесс регионарных лимфоузлов.
Классификация по критерию М (наличие отдаленных метастазов)
Как мы уже говорили, отдаленными являются все метастазы, выходящие за пределы зоны регионарных лимфатических узлов, либо поражающие внутренние органы. Здесь выделяют следующие варианты:
- М0 — отдаленные метастазы отсутствуют.
- М1 — отдаленные метастазы есть. При этом данная стадия делится на следующие подстадии:
- М1а — имеется метастатическое поражение кожи, подкожной клетчатки и лимфатических узлов (не регионарных) при нормальном уровне лактатдегидрогеназы (ЛДГ).
- М1b — метастазами меланомы поражены легкие, уровень ЛДГ в норме.
- М1с — имеются метастазы в другие внутренние органы, либо метастазы в кожу, подкожную клетчатку или лимфоузлы с повышенным уровнем ЛДГ.
4 клинические стадии меланомы
Клинически выделяют 4 стадии меланомы, при этом учитывается как степень инвазии опухоли, так и наличие регионарных и отдаленных метастазов.
- 0 стадия — меланома in situ. Она не распространяется за пределы базальной мембраны, метастазов нет.
- 1 стадия — здесь есть два варианта. Либо толщина меланомы по Бреслоу до 1 мм, при этом может быть изъязвление ее поверхности (1А стадия), либо толщина до 2 мм, но без повреждения поверхности меланомы. Метастазов нет (1b стадия).
- 2 стадия меланомы также делится на несколько подстадий:
- 2а — толщина меланомы 2-3 мм без изъязвления ее поверхности.
- 2b — толщина меланомы 1-2 мм, но с изъязвлением поверхности.
Метастазов в обоих случаях нет.
- 3 стадия характеризуется наличием метастазов в регионарных лимфоузлах.
- 4 стадия — имеется поражение внутренних органов либо метастазы в отдаленных лимфоузлах.
Метастазы
Метастазирование представляет собой сложный процесс, при котором из первичного опухолевого очага отсеиваются злокачественные клетки и колонизируют лимфатические узлы, внутренние органы и ткани. В результате образуются вторичные очаги опухолевого роста. Для реализации процесса метастазирования необходимы следующие механизмы:
- Изменение поверхности злокачественных клеток.
- Увеличение подвижности злокачественных клеток.
- Способность к адгезии — прикреплению на новом месте.
- Активация механизмов отбора опухолевых клеток с высоким метастатическим потенциалом.
- Попадание отдельных злокачественных клеток или их конгломератов в просветы кровеносных или лимфатических сосудов и их транспортировка.
- Вторичная инвазия эндотелия сосудов и выход злокачественных клеток из сосудистого русла.
- Инфильтрация окружающих тканей.
Если говорить о меланоме, то метастазы часто обнаруживаются уже в первый год после диагностики заболевания, в том числе и после радикального удаления опухоли.
При увеличении промежутка безрецидивной выживаемости, вероятность возникновения метастазов снижается и достигает минимума через 7 лет от момента радикального лечения.
Однако известны случаи позднего метастазирования меланомы, когда вторичные очаги обнаруживались через 10 и более лет. Описаны также случаи образования метастазов и через 25 лет после радикальной операции.
Прогноз выживаемости по стадиям
При 0-1 стадии меланомы пятилетней выживаемости удается достичь в 96-99% случаев.
При меланоме второй стадии при отсутствии метастазов на момент постановки диагноза пятилетняя выживаемость колеблется в пределах 80-87%.
При меланоме 3 стадии прогноз определяется количеством пораженных лимфоузлов на момент постановки диагноза. Если это 1 узел, пятилетней выживаемости удается достичь у 45-50% пациентов, если поражено 2-3 лимфоузла, только 15-20% больных переживает пятилетний рубеж.
И наконец, прогноз при меланоме 4 стадии наиболее неблагоприятен. Пятилетний рубеж в этом случае переживают менее 5% больных.
Лечение первичной меланомы
К стандартам лечения можно отнести лишь те методы, преимущества которых доказаны. В силу ряда биологических особенностей, присущих меланоме кожи, разработка единых стандартов лечения этой опухоли сталкивается с объективными трудностями.
Протоколы химиотерапии и иммунотерапии, рандомизированные на основе действующей классификации, нередко дают противоречивые результаты, причиной которых является неадекватная стратификация исходного материала.
Существующая международная классификация не отражает такие важные прогностические факторы, как толщина и изъязвление опухоли, наличие микрометастазов в клинически не изменённых лимфатических узлах, число поражённых узлов, локализацию отдалённых метастазов и уровень ЛДГ в сыворотке крови.
К примеру, 5-летняя выживаемость больных меланомой III стадии колеблется от 69% при отсутствии изъязвления до 13% при изъязвленной меланоме. Вместе с тем многие вопросы, дебатировавшиеся в предыдущие годы, в частности об объёме хирургического иссечения первичной опухоли, нашли окончательное решение на основе крупных многоцентровых рандомизированных исследований и в настоящее время могут рассматриваться в качестве стандартов лечения.
Стадия 0 – pTisN0M0 – меланома in situ (атипическая меланоцитарная гиперплазия, неинвазивная меланома – I уровень по Clark)
Принципиально допустима минимальная эксцизия при условии, что края резекции при гистологическом исследовании препарата свободны от опухоли. На практике стандартом является иссечение до 1 см от видимого края опухоли.
Стадия I – pT1N0M0 или pT2N0M0
Стандарт лечения меланомы pT1 (опухоль толщиной менее 0,75 мм – II уровень по Clark) – иссечение опухоли на расстоянии 1 см от края опухоли. При pT2 (опухоль толщиной 0,75–1,5 мм – III уровень по Clark) необходимо иссекать опухоль на расстоянии 2 см от видимого края.
Два рандомизированных исследования показали, что меланомы промежуточной толщины (0,75–4,0 мм) нуждаются в иссечении не более 2 см.
Установлено, что иссечение таких опухолей на расстоянии 2 см от видимого края по сравнению с более широкой эксцизией (4–5 см) не влияет на частоту местных рецидивов, отдалённых метастазов и выживаемость при медиане наблюдения 6 лет.
Сокращение объёма иссечения прилежащих тканей с 4 до 2 см сопровождается значительным снижением частоты использования свободной кожной пластики для закрытия образующихся дефектов (с 46 до 11%; p < 0,001) и сокращением сроков пребывания в стационаре. Эффективность лимфаденэктомии при меланоме I и II стадии была изучена в протоколе меланомной группы ВОЗ.
В протокол были включены 553 пациента с меланомами дистальных 2/3 конечностей I и II стадии. 286 (52%) пациентов были подвергнуты широкому иссечению первичной опухоли и послеоперационному наблюдению за состоянием лимфатических узлов. У 267 (48%) больных было выполнено широкое иссечение опухоли с одномоментной лимфаденэктомией. Статистически значимых различий в выживаемости при наблюдении за больными в сроки до 14 лет не получено.
Стадия II – pT3N0M0 (опухоль толщиной 1,5–4 мм, IV уровень по Clark)
Стандарт – иссечение на расстоянии 2 см от края опухоли, что доказано результатами указанных нами для рТ2 двух рандомизированных протоколов.
Хотя профилактическую лимфаденэктомию часто производят при рТ3, в нескольких проспективных рандомизированных исследованиях не удалось показать улучшения выживаемости для пациентов, перенёсших такие операции при меланомах конечностей.
Для оценки эффективности адъювантной химиотерапии при меланоме кожи II и III стадии меланомной группой ВОЗ было проведено рандомизированное проспективное исследование (протокол № 6). 192 больных в послеоперационном периоде получали DTIC в дозе 200 мг/м2 в 1–5-й день каждые 4 нед в течение 24 нед.
Безрецидивная и общая выживаемость этих больных не отличалась от таковых в контрольной группе, получавшей плацебо.Большой интерес представляют данные клинических протоколов по низкодозной адъювантной иммунотерапии при меланомах II стадии.
Проведённое во Франции рандомизированное исследование включало 499 больных с толщиной опухоли более 1,5 мм и без метастазов в лимфатических узлах. 244 пациента получали интерферональфа-2а в дозе 3 млн МЕ подкожно 3 раза в неделю в течение 18 мес.
Авторы отмечают достоверное удлинение безрецидивного периода в группе леченых больных и явную тенденцию к улучшению общей выживаемости. Так, смертность после 3 лет наблюдения в основной группе составила 13%, в контрольной – 21%. Аналогичный дизайн протокола был использован Австрийской онкологической группой [19].
В проспективное рандомизированное исследование были включены 311 больных меланомой II стадии, из них 154 получали интерферон-альфа-2а в дозе 3 млн МЕ 3 раза в неделю в течение 12 мес. 157 пациентов составили контрольную группу. Средний срок наблюдения в этом исследовании был 41 мес.
Авторы зафиксировали статистически значимое по сравнению с контролем увеличение безрецидивной выживаемости у больных, получавших интерферон.Серьёзная попытка внести ясность в проблему профилактического лечения интерферонами была предпринята меланомной группой EORTC [8]. В 1996 г. ею было инициировано проспективное рандомизированное исследование (протокол № 18952). Изучалась эффективность и переносимость двух схем адъювантной иммунотерапии у 1418 больных меланомой кожи II–III стадии. Пока это самое крупное исследование по числу включенных больных. В группе А (565 больных) интерферон вводили первые 4 нед подкожно ежедневно по 10 млн МЕ и далее 3 раза в неделю до 1 года. В группе В (567 больных) применялась такая же индукционная схема, затем интерферон вводили по 5 млн МЕ 3 раза в неделю в течение 2 лет.
Контрольную группу составили 286 больных. Суммарная доза интерферона в обеих схемах лечения составила 1760 млн МЕ. Лечение хорошо переносилось больными: токсичность III и IV степени наблюдалась только у 2% больных. Небольшой срок наблюдения не позволяет оценить общую выживаемость, однако наибольшая продолжительность безрецидивного периода зафиксирована в группе В у больных со II стадией.
Стадия III – pT4N0M0 или любое pTN1–2M0
Лечебный стандарт при меланомах рТ4 (толщина опухоли более 4 мм, V уровень инвазии по Clark или наличие сателлитов) – широкое иссечение первичной опухоли на расстоянии 3 см и более от края. При необходимости выполняют пластическое замещение образующегося дефекта кожи.
Эффективность профилактической лимфаденэктомии при отсутствии метастазов в лимфатических узлах в рандомизированных исследованиях не доказана.
Следует подчеркнуть, что на сегодняшний день своеобразным стандартом оценки состояния лимфатического коллектора при отсутствии клинических признаков его поражения становится выполнение биопсии лимфатического узла первого эшелона (a sentinel node biopsy).
При наличии метастазов в лимфатических узлах (N1–2) стандартом лечения считают широкое иссечение первичной опухоли (3 см и более) в сочетании с регионарной лимфаденэктомией.
Многоцентровое рандомизированное контролируемое исследование, инициированное Восточной кооперативной онкологической группой (ECOG), показало, что применение интерферона-альфа2b в максимально переносимых дозах обеспечивает значительное удлинение безрецидивного периода и общей выживаемости по сравнению с отсутствием адъювантной терапии.
Этот протокол включал 280 пациентов с высоким риском рецидива после хирургического лечения (III стадия). Медиана выживаемости у больных, получавших интерферон, была 3,8 года по сравнению с 2,7 года в контроле.
В последующем исследовании (протокол № 1690) проводили сравнение высокодозного режима введения интерферона-альфа-2b (20 млн МЕ в неделю) с низкодозным режимом (9 млн МЕ в неделю) и группой, не получавшей адъювантную терапию. В протокол вошли 642 пациента, для которых медиана наблюдения составила 52 мес.
Предварительные результаты свидетельствуют о значительном удлинении безрецидивного периода при использовании высоких доз интерферона по сравнению с контролем, но не в группе пациентов, получавших интерферон в низкой дозе.
Ни высокодозный режим, ни введение препарата в низкой дозе не дали существенного выигрыша в общей выживаемости по сравнению с наблюдением Kirkwood J. и соавт. (2000). Отмечена чрезвычайно плохая переносимость и выраженная токсичность высокодозного режима введения: более чем у 2/3 больных имелись проявления токсичности III и IV степени. У половины больных пришлось уменьшить первоначально запланированную дозу. Наиболее частыми побочными явлениями были гриппоподобные симптомы, анорексия, симптомы нейро- и гематологической токсичности. В итоге только 60% больных были в состоянии продолжить лечение.Анализ этих двух протоколов свидетельствует, что адъювантное использование интерферона в высоких дозах способствует улучшению результатов хирургического лечения больных меланомой II–III степени за счёт удлинения безрецидивного интервала, но не влияет на выживаемость. В то же время пока преждевременно рассматривать высокодозный режим в качестве стандартной адъювантной терапии для всех пациентов ввиду его высокой токсичности.
С целью изучения эффективности адъювантной высокодозной химиотерапии в сочетании с аутологичной трансплантацией костного мозга при меланоме с множественным метастатическим поражением регионарных лимфатических узлов в США было проведено проспективное рандомизированное исследование.
В исследование были включены 39 пациентов с метастазами в 5 и более лимфатических узлах, 19 из которых сразу же после рандомизации в течение 4 дней получали высокодозную химиотерапию (циклофосфан 5625 мг/м2, цисплатин 165 мг/м2 и BCNU 600 мг/м2), через 3 дня после которой выполнялась реинфузия аутологичного костного мозга. Контрольная группа состояла из 20 пациентов, находившихся под наблюдением до возникновения рецидива заболевания. Медиана безрецидивного периода в группе, получавшей химиотерапию, составляла 35 нед, в то время как в контрольной – лишь 16 нед. Различий в общей выживаемости не получено.
Cтадия IV – любое pT, любое N, M1
Несмотря на малую чувствительность диссеминированной меланомы к химиотерапии, стандарт лечения этой опухоли – системная химиотерапия. Объективные ответы на дакарбазин (DTIC) и производные нитрозомочевины кармустин (BCNU), ломустин (CCNU) не превышают 20–25% [14].
У большинства больных длительность ремиссий составляет от 3 до 6 мес, хотя в отдельных случаях наблюдают и более продолжительные ремиссии. Одним из перспективных препаратов для лечения диссеминированной меланомы кожи является Мюстофоран (фотемустин).
Препарат относится к группе нитрозопроизводных и способен проникать через гематоэнцефалический барьер.
В рандомизированном клиническом исследовании III фазы была показана более высокая эффективность в сравнении с дакарбазином (оба препарата использовались в качестве первой линии лечения). В исследовании участвовали 229 больных диссеминированной меланомой кожи с метастазами различной локализации.
Анализ результатов исследования позволил установить, что частота объективных ответов при использовании фотемустина выше, чем при лечении дакарбазином (15,2 и 6,8%, р=0,040).
Следует отметить, что полный регресс опухолевых очагов в обеих лечебных группах был зарегистрирован при проведении поддерживающих курсов химиотерапии (два случая полной регрессии на 134-й и 218-й день терапии фотемустином и один – на 145-й день лечения дакарбазином).
Что касается эффективности цитостатиков в отношении опухолевых очагов различной локализации, то эффективность мюстофорана в сравнении с дакарбазином при метастазах в лимфатические узлы (15,9 и 0%) и висцеральных метастазах (12,1 и 6,3%) к концу индукционного курса оказалась выше.
В исследовании использовали метод независимого анализа и оценки результатов рентгенологических исследований. У больных с метастазами в головной мозг терапия дакарбазином была не эффективна.
В период исследования среди пациентов, не имевших метастазов в головной мозг к моменту начала терапии, в последующем у 16 больных, получавших фотемустин, и у 21 пациента, получавших дакарбазин, выявлены метастазы в головной мозг.
Медиана времени до развития метастазов в головной мозг была примерно в 2 раза длительнее в группе фотемустина – 22,7 мес, чем при терапии дакарбазином – 7,2 мес (р=0,059). Таким образом, хотя использование фотемустина не предотвращает развития метастазов в головной мозг, отмечена тенденция к увеличению времени до их появления.
В многоцентровом рандомизированном исследовании III фазы установлено, что использование фотемустина в химиотерапии первой линии у больных диссеминированной меланомой позволяет повысить частоту объективных ответов, показатели общей выживаемости и времени до развития метастазов в головной мозг по сравнению с использованием дакарбазина.
В исследовании не установлено различий между лечебными группами по переносимости и качеству жизни. Таким образом, в настоящем исследовании подтверждена высокая эффективность фотемустина как средства химиотерапии первой линии при диссеминированной меланоме кожи.
Наряду с монотерапией находят применение многокомпонентные схемы с включением химиотерапевтических препаратов с минимальной в отношении меланомы самостоятельной активностью, таких, как винкаалкалоиды, производные платины и таксаны.
II фаза рандомизированного исследования трёхкомпонентных схем химиотерапии по сравнению с монотерапией показала повышение частоты объективных ответов с 25 до 45%.
Рандомизированные протоколы, сравнивающие эти схемы с монотерапией дакарбазином, непостоянно демонстрируют преимущество многокомпонентных схем, хотя эти протоколы включают ограниченное число наблюдений и имеют недостаточную чувствительность для выявления небольших, но клинически значимых различий в ответах и выживаемости.
Добавление тамоксифена к трёхкомпонентной комбинации цисплатин, CCNU и DTIC продемонстрировало высокую частоту ответов во II фазе исследований с 20% полными ремиссиями в нескольких протоколах. Однако III фаза протокола, сравнивающая эти 3 химиопрепарата в сочетании с тамоксифеном и без него, не показала эффективности добавления тамоксифена.
Другой протокол, сравнивающий монотерапию дакарбазином с трёхкомпонентной химиотерапией плюс тамоксифен, не выявил каких-либо преимуществ комбинированного режима по сравнению с монотерапией. Два рандомизированных исследования по биотерапии диссеминированной меланомы показали, что наиболее активными являются интерферон-альфа (IFN-A) и интерлейкин-2 (IL-2).
Ответ на IFN-A находился в пределах 8–22%, и длительное его введение ежедневно или 3 раза в неделю оказалось более эффективным, чем один раз в неделю или по интермиттирующим схемам. Частота ответов на IL-2 примерно такая же, как при использовании IFN-A, и колеблется в диапазоне 10–20%.
Включение в протоколы лимфокин-активированных клеток-киллеров, аутологичных лимфоцитов, активированных ex vivo IL-2 и туморинфильтрирующих лимфоцитов, полученных из опухолевых культур в присутствии IL-2, также не повысило частоту положительных ответов или длительных ремиссий в такой степени, чтобы оправдать сложность и высокую стоимость этой терапии.
II фаза исследования, сравнивающего комбинации IFN-A и IL-2, продемонстрировала высокую частоту ответов, но фаза III этого исследования, сравнивающая комбинацию IFN-A и IL-2 с одним IL-2, у 85 пациентов не доказала эффективность такой комбинации.
Сочетания химио- и биотерапии (химиоиммунотерапия) также были тестированы в сравнении только с химиотерапией в 4 небольших исследованиях фазы III. Комбинации DTIC с IFN-A против монотерапии препаратом DTIC в различных группах показали противоречивые результаты. Начат аналогичный более крупный протокол, результаты которого ещё не опубликованы.
Отмечено, что токсические эффекты возрастали в группах, получавших IFN-A. В нескольких исследованиях фазы II испытывали комбинацию IL-2 с цисплатином с обнадёживающими результатами, но данные, свидетельствующие об улучшении выживаемости, пока отсутствуют.
Два проводящихся в настоящее время протокола III фазы ставят цель сравнить эффективность химиоиммунотерапии (IFN-A, IL-2 и химиотерапия) с химиотерапией. Предварительные езультаты этого протокола не подтверждают каких-либо преимуществ химиоиммунотерапии.
Хирургическое лечение меланомы IV стадии может проводиться при наличии изолированных метастазов в лёгких, желудочно-кишечном тракте, костях и головном мозге. Выполняют паллиативные резекции, которые в отдельных случаях весьма эффективны и значительно удлиняют жизнь. С циторедуктивной целью может выполняться паллиативная лимфаденэктомия. Несмотря на то, что меланома – относительно радиорезистентная опухоль, паллиативная лучевая терапия может облегчать состояние больных. Ретроспективные исследования свидетельствуют, что у больных с множественными метастазами в головной мозг, кости скелета и компрессией спинного мозга удаётся достичь значительного смягчения симптоматики и уменьшения размеров опухоли в результате облучения. Не установлено, какой режим фракционирования является наиболее эффективным при облучении метастазов в кости и спинной мозг.
ЗАПИСЬ НА КОНСУЛЬТАЦИЮ >>>
+7 (921) 951-7-951
Оставить комментарий