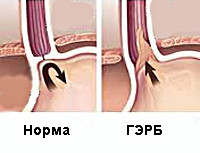
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) у детей – хроническое рецидивирующее заболевание, возникающее при ретроградном забрасывании содержимого желудка и начальных отделов тонкого кишечника в просвет пищевода. Основные эзофагеальные симптомы: изжога, отрыжка, дисфагия, одинофагия. Экстраэзофагеальные проявления: обструкция бронхиального дерева, нарушения работы сердца, дисфункция ЛОР-органов, эрозии зубной эмали. Для постановки диагноза применяются интраэзофагеальная рН-метрия, ЭГДС и другие методики. Лечение зависит от тяжести ГЭРБ и возраста ребенка, заключается в коррекции питания и образа жизни, применении антацидов, ИПП и прокинетиков или проведении фундопликации.
Гастроэзофагеальная рефлюксная болезнь – полиэтиологическое заболевание, основной причиной которого является непроизвольное возвращение содержимого желудка или двенадцатиперстной кишки в просвет пищевода. Впервые термин был предложен М. Розетти в 1966 году.
ГЭРБ относится к числу наиболее распространенных патологий ЖКТ в педиатрии. Данным заболеванием страдают от 9% до 17% детей. Более чем у 80% пациентов ГЭРБ ассоциирована с бронхиальной астмой. Патология с одинаковой частотой диагностируется у лиц мужского и женского пола.
Характерен рост заболеваемости с возрастом: до 5 лет частота ГЭРБ составляет 0,9:1000, с 5 до 15 лет болезнь выявляется у 23% детей. Примерно у 30% больных с подтвержденным диагнозом возникают осложнения.
У некоторых пациентов в отдаленном периоде возможно развитие злокачественных новообразований пищевода.
Гэрб у детей
Гастроэзофагеальная рефлюксная болезнь является прямым следствием гастроэзофагеального рефлюкса (ГЭР). В качестве главного патогенетического фактора специалисты указывают контакт желудочного сока и химуса со слизистой оболочкой нижней трети пищевода.
Нормальная кислотность в просвете кардиального отдела – нейтральная или слабощелочная (рН 6,0-7,7), реакция содержимого желудка – кислая (рН 1,5-2,0).
При контакте кислого содержимого с неадаптированной к подобной среде стенкой пищевода возникает физико-химическое повреждение слизистой оболочки, лежащее в основе заболевания.
Патогенетически формирование гастроэзофагеального рефлюкса у детей обусловлено недостаточностью кардиального сфинктера пищевода, нарушением клиренса, моторной дисфункцией желудка и кишечника.
Основными причинами перечисленных нарушений являются дисфункция вегетативной нервной системы, излишняя масса тела, скользящая грыжа пищеводного отверстия диафрагмы и соединительнотканная дисплазия.
В качестве провоцирующих факторов гастроэзофагеального рефлюкса могут выступать нерациональное питание, усиленная секреция желудочного сока, постоянное повышение внутрибрюшного давления (метеоризм, запоры, продолжительные наклоны туловища вперед и т. п.
), заболевания дыхательной системы (муковисцидоз, частые бронхиты, бронхиальная астма) и прием ряда медикаментов (холиноблокаторов, нитратов, блокаторов β-адренорецепторов, барбитуратов и пр.).
В отечественной педиатрии гастроэзофагеальную рефлюксную болезнь у детей классифицируют с учетом степени поражения пищевода и экстраэзофагеальных проявлений.
По степени поражения пищевода различают:
- ГЭРБ без эзофагита.
- ГЭРБ с эзофагитом. Выделяют 4 степени тяжести. При I степени обнаруживается локальная гиперемия слизистой оболочки и/или ее рыхлость. II степень проявляется тотальной гиперемией, локальными фибринозными налетами и редкими эрозиями на складках. При III степени изменения аналогичны предыдущим, дополнительно возникает большое количество эрозий, расположенных на разных уровнях пищевода. IV степень характеризуется развитием кровоточащей язвы, выраженного стеноза и пищевода Барретта.
- ГЭРБ с нарушением моторики кардиального отдела пищевода. Имеет 3 степени: А, В и С. Степень А проявляется умеренной дисфункцией кардиального сфинктера, кратковременным субтотальным спровоцированным пролапсом на 1-2 см. Степень В сопровождается выраженными признаками недостаточности сфинктера, полным или субтотальным спровоцированным пролапсом на 3 см и более. Степень С характеризуется яркими признаками недостаточности сфинктера, длительным спровоцированным или спонтанным пролапсом выше ножек диафрагмы.
Среди экстраэзофагеальных проявлений различают:
- бронхолегочные – признаки бронхиальной обструкции
- отоларингологические – нарушения голоса, боль и дискомфорт в ЛОР-органах
- кардиологические – аритмии или другие нарушения проводящей системы сердца
- стоматологические – эрозирование зубной эмали.
Симптомы гастроэзофагеальной рефлюксной болезни у детей делятся на две группы: связанные с ЖКТ (эзофагеальные) и не связанные с ЖКТ (экстраэзофагеальные). У младенцев и больных дошкольного возраста основными клиническими проявлениями ГЭРБ становятся рвота (редко – с прожилками крови), срыгивание и недостаточная прибавка массы тела.
В отдельных случаях возникают нарушения деятельности дыхательной системы вплоть до остановки дыхания или внезапной смерти. У подростков и детей старшей возрастной группы более четко прослеживается картина нарушений со стороны ЖКТ, наблюдаются изжога и дисфагия.
Независимо от возраста при ГЭРБ могут выявляться метеозависимость, бессонница, головные боли и эмоциональная нестабильность.
Эзофагеальные проявления являются прямым следствием воздействия забрасываемого содержимого на стенку пищевода. Первичный и самый распространенный (но не обязательный) симптом – изжога. В последующем возникают регургитация, отрыжка кислым или горьким.
У многих пациентов присутствует симптом «мокрого пятна», при котором после сна на подушке остается беловатый след. Причиной его развития становится гиперсаливация, характерная для нарушения моторики кардиального отдела пищевода.
Могут наблюдаться одинофагия (боль за грудиной во время еды) и дисфагия, проявляющаяся ощущением кома в груди. Иногда клинические проявления гастроэзофагеального рефлюкса отсутствуют, изменения выявляются только при инструментальном обследовании.
Также возможен противоположный вариант, когда при выраженной клинике ГЭРБ эндоскопических признаков заболевания обнаружить не удается.
Все внепищеводные симптомы гастроэзофагеальной болезни у детей делятся на группы. Чаще всего ГЭРБ сопутствуют бронхолегочные проявления (до 80% случаев). Обычно наблюдаются бронхиальная астма и бронхообструктивный синдром, сопровождающиеся приступообразным кашлем или одышкой после еды и в ночное время.
Часто эти симптомы сочетаются с отрыжкой и изжогой. При адекватном лечении ГЭРБ бронхиальная обструкция уменьшается или полностью исчезает.
Характерная отоларингологическая симптоматика включает в себя ощущения першения и застревания еды в горле, охриплость голоса, чувство давления в области шеи и верхних отделах груди, боль в ушах и покашливание, не зависящее от еды.
Кардиальные проявления ГЭРБ обусловлены эзофагокардиальным рефлексом, который может вызывать синусовые аритмии, экстрасистолии и феномен замедления внутрипредсердной проводимости – увеличение интервала PQ. Одонтогенные симптомы ГЭРБ заключаются в формировании эрозий на зубной эмали.
При длительном течении и отсутствии адекватной терапии гастроэзофагеальной рефлюксной болезни у детей могут развиваться осложнения в виде стеноза пищевода, постгеморрагической анемии и пищевода Барретта.
Стеноз пищевода – сужение просвета органа, возникающее в результате процесса рубцевания язвенных дефектов слизистой оболочки. Одновременно на фоне хронического воспаления и вовлечения околопищеводных тканей развивается периэзофагит.
Постгеморрагическая анемия – клинико-лабораторный симптомокомплекс, появляющийся в результате длительного кровотечения из эрозий пищевода или защемления петель кишечника в пищеводном отверстии диафрагмы.
Анемия при ГЭРБ нормохромная, нормоцитарная, норморегенераторная, уровень сывороточного железа несколько снижен. Пищевод Барретта – предраковое состояние, при котором характерный для пищевода плоский многослойный эпителий замещается цилиндрическим.
Выявляется у 6% до 14% пациентов. Почти всегда перерождается в аденокарциному или плоскоклеточный рак пищевода.
Диагностика гастроэзофагеальной рефлюксной болезни у детей базируется на изучении анамнеза, клинико-лабораторных данных и результатах инструментальных исследований.
Из анамнеза педиатру удается установить наличие дисфагии, симптома «мокрого пятна» и других типичных проявлений. Физикальное обследование, как правило, малоинформативно.
В ОАК могут обнаруживаться снижение уровня эритроцитов и гемоглобина (при постгеморрагической анемии) или нейтрофильный лейкоцитоз и сдвиг лейкоцитарной формулы влево (при бронхиальной астме).
Золотым стандартом в диагностике ГЭРБ считается интраэзофагеальная рН-метрия. Методика дает возможность непосредственно выявить ГЭР, оценить степень поражения слизистой оболочки и уточнить причины развития патологии.
Еще одной обязательной диагностической процедурой является ЭГДС, по результатам которой определяют наличие эзофагита, степень выраженности эзофагита (I-IV) и нарушения моторики пищевода (А-С). Рентгенологическое исследование с контрастированием дает возможность подтвердить факт гастроэзофагеального рефлюкса и обнаружить провоцирующую патологию ЖКТ.
При подозрении на развитие пищевода Барретта показана биопсия для выявления метаплазии эпителия. В отдельных случаях применяют УЗД, манометрию, сцинтиграфию и импедансометрию пищевода.
Существует три направления лечения гастроэзофагеальной рефлюксной болезни у детей: немедикаментозная терапия, фармакотерапия и хирургическая коррекция кардиального сфинктера. Тактика детского гастроэнтеролога зависит от возраста ребенка и тяжести заболевания.
У детей младшего возраста в основе терапии лежит немедикаментозный подход, включающий в себя постуральную терапию и коррекцию питания. Суть лечения положением заключается в кормлении под углом в 50-60О, сохранении приподнятого положения головы и верхних отделов туловища во время сна.
Диета предполагает использование смесей с антирефлюксными свойствами (Нутрилон АР, Нутрилак АР, Хумана АР). Целесообразность медикаментозного лечения определяется индивидуально, зависит от тяжести ГЭРБ и общего состояния ребенка.
План лечения Гэрб у детей старшего возраста составляется с учетом тяжести заболевания и наличия осложнений.
Немедекаментозная терапия заключается в нормализации питания и образа жизни: сон с приподнятым на 14-20 см головным концом, мероприятия по снижению веса при ожирении, исключение факторов, повышающих внутрибрюшное давление, уменьшение объема потребляемой пищи, уменьшение жиров и увеличение белков в рационе, отказ от использования провоцирующих медикаментов.
Перечень фармакотерапевтических средств, применяемых при ГЭРБ в педиатрии, включает в себя ингибиторы протонной помпы – ИПП (рабепразол), прокинетики (домперидон), нормализаторы моторики (тримебутин), антацидные препараты. Комбинации медикаментов и назначаемые схемы определяются формой и тяжестью ГЭРБ.
Хирургическое вмешательство показано при ярко выраженном ГЭР, неэффективности консервативной терапии, развитии осложнений, сочетании ГЭРБ и грыжи пищеводного отверстия диафрагмы. Обычно выполняют фундопликацию по Ниссену, реже – по Дору.
При наличии соответствующего оборудования прибегают к лапароскопической фундопликации.
Прогноз и профилактика Гэрб у детей
Прогноз при гастроэзофагеальной рефлюксной болезни у большинства детей благоприятный. При формировании пищевода Барретта отмечается высокий риск малигнизации.
Как правило, развитие злокачественных новообразований в педиатрии встречается крайне редко, однако более чем у 30% больных в последующие 50 лет жизни на пораженных участках пищевода возникает аденокарцинома или плоскоклеточный рак. Профилактика ГЭРБ предусматривает исключение всех факторов риска.
Основными превентивными мерами являются рациональное питание, исключение причин длительного повышения внутрибрюшного давления и ограничение приема провоцирующих медикаментов.
Гастроэзофагеальнорефлюксная болезнь у детей первого года жизни. Информация для пациентов
Гастроэзофагеальный рефлюкс (ГЭР) — это медицинский термин, обозначающий регургитацию (обратный заброс) содержимого желудка в пищевод и (иногда) рот. Поскольку в просвете желудка в норме находятся определенные кислоты, ГЭР иногда (особенно за рубежом) называют кислотный рефлюкс.
Рефлюкс – нормальный процесс, он происходит у здоровых младенцев, детей и взрослых. Большинство детей имеют краткие эпизоды, во время которых они срыгивают молоко или смесь для грудного вскармливания через рот и/или нос. Неосложненный рефлюкс, как правило, не беспокоит ребенка, имеет низкий риск развития хронических осложнений, и обычно не требует лечения.
В противоположность этому, дети с гастроэзофагеальной рефлюксной болезнью (ГЭРБ) плаксивы, набирают вес медленнее, часто имеют рецидивирующие (повторные) пневмонии, или кровохарканье. Дети с такими симптомами, как правило, требуют дальнейшего обследования и лечения. Хотя у большинства детей с гастроэзофагеальнорефлюксной болезнью симптомы заболевания самостоятельно угасают по мере роста, некоторые дети имеют эти симптомы и в старшем возрасте.
Что такое гастроэзофагеальнорефлюксная болезнь (ГЭРБ)?
Когда мы едим, пища проходит в пищевод, а затем в желудок. Пищевод состоит, кроме прочего, из специальных мышечных слоев, которые расширяются и сжимаются, проталкивая пищу в желудок с помощью серии волнообразных движений: это называется перистальтическими движениями пищевода.
В нижней части пищевода, там, где он присоединяется к желудку, есть мышечное кольцо, называемое нижним пищеводным сфинктером (НПС). Когда пища достигает НПС, он расслабляется, чтобы позволить ей попасть в желудок, а когда пища проходит в желудок — смыкается, для предотвращения заброса пищи и желудочной кислоты обратно в пищевод.
Иногда это мышечное кольцо (НПС) не смыкается полностью, что позволяет жидкости из желудка забрасываться обратно в пищевод, это может происходить у любого человека, но наиболее часто бывает у младенцев. Большинство из этих эпизодов остается незамеченными, потому рефлюкс затрагивает только нижнюю часть пищевода.
По мере роста ребенка увеличивается угол между желудком и пищеводом, что приводит к резкому снижению частоты рефлюксов. Срыгивание полностью прекращается у более чем половины детей в возрасте 10 месяцев, 80 процентов детей в возрасте 18 месяцев, и 98 процентов детей в возрасте двух лет.
Неосложненный желудочно-пищеводный рефлюкс Гастроэзофагеальный рефлюкс очень часто встречается у младенцев первых месяцев жизни, примерно 50% детей в возрасте 0-3 месяца имеют хотя бы одно срыгивание в сутки.
Дети, которые срыгивают не часто, съедают достаточный объем пищи, имеют обычные для этого возраста прибавки массы тела и не имеют чрезмерной плаксивости – имеют так называемый «неосложненный» рефлюкс.
Такие срыгивания являются следствием анатомических особенностей ребенка этого возраста, поскольку короткий пищевод и крохотный объем желудка способствуют обратному вытеканию жидкости из него.
Частое выпускание воздуха из желудка и ограничение физической активности после кормления может уменьшить частоту и объем срыгиваний.
Дети с неосложненным рефлюксом обычно не нуждаются в дополнительной диагностике. Если же симптомы нарастают, появляются впервые после шести месяцев жизни, или не уменьшаются к возрасту 18 – 24 месяцев, ребенок должен быть показан педиатру, и скорее всего, потребует консультации гастроэнтеролога.
Гастроэзофагеальнорефлюксная болезнь (ГЭРБ). Простой рефлюкс становится гастроэзофагеальнорефлюксной болезнью тогда, когда желудочная кислота начинает раздражать или повреждать пищевод.
Это происходит у очень небольшого процента детей, которые имеют частые срыгивания. Начало болезни обусловлено: высокой частотой рефлюксов, большим объемом рефлюксов, или неспособностью пищевода быстро нейтрализовать заброшенную в него кислоту.
Лечение гастроэзофагеальнорефлюксной болезни (ГЭРБ) направлено на один или несколько из этих факторов.
Некоторые из признаков или симптомов, которые могут указывать на ГЭРБ, включают: отказ от еды, частый плач и выгибание шеи и спины (словно от боли), аспирация во время срыгивания, сильные (фонтанные) рвоты, частый кашель, или малые прибавки в весе. Эти симптомы не являются нормой и требуют дальнейшего обследования, с целью подтверждения диагноза ГЭРБ или выявления иного диагноза.
Нередко трудно понять, испытывает ли младенец боль. Обычно младенец, который плачет от «банальных» причин, может быть утешен через отвлечение его, или обнаружение и устранение раздражающего его фактора (мокрых пеленок, голода, желания спать и проч.).
Плаксивость и рефлюкс. Многие родители обеспокоены тем, что именно рефлюкс является причиной плаксивости их ребенка, или трудностей со сном. Однако клинические исследования показали, что неосложненный рефлюкс обычно не вызывает боли, и снижения уровня желудочной кислоты не уменьшает плаксивость.
Плаксивость и трудности со сном не являются специфическими для ГЭРБ симптомами, и могут быть связаны с целым рядом причин. Дети, которые имеют частые срыгивания и выраженную плаксивость, должны быть осмотрены врачом. Если нет никаких других проблем, диета с исключением молока и загустители пищи могут быть рекомендованы такому младенцу.
- Диагноз ГЭРБ
- Если у ребенка подозревается наличие гастроэзофагеальнорефлюксной болезни, первым шагом в обследовании должен быть сбор анамнеза и общий осмотр. Необходимость дальнейшего обследования зависит от того, что будет выявлено врачом, и оно может включать в себя следующие обследования:
- Лабораторные исследования (крови и / или мочи)
- Рентгенологическое исследование, с целью оценки глотательной функции младенца и анатомии его желудка
- Эндоскопия, с целью оценки состояния пищевода
Лечение ГЭРБ
Дети с неосложненным рефлюксом не требуют никакого лечения, однако родителям могут быть даны некоторые рекомендации по изменению образа жизни таких младенцев.
Такие рекомендации обычно включают в себя: отказ от переедания (кушать чаще и меньшими объемами), исключение всякого контакта ребенка с табачным дымом, диета с исключением молока, и загустители пищи.
Эти меры мы назовем консервативными (в противоположность лекарственным и хирургическим мерам).
Многие дети с симптомами рефлюкса получают облегчение от консервативных мер.
В одном из исследований, у более чем 80 процентов таких детей, полностью или частично улучшились симптомы только от консервативных мер, таких как загустители пищи, исключение контакта с табачным дымом, и уменьшение контакта с белком коровьего молока (смеси на основе частичного гидролиза белка, или полное исключение молока из питания матери, если ребенок находится на грудном вскармливании).
Диета с исключением молока.
Исследования показывают, что от 15 до 40 процентов детей с гастроэзофагеальнорефлюксной болезнью, имеют непереносимость белка коровьего молока, или «диетическую, белок-индуцированную гастроэнтеропатию».
Диагностика этого состояния у большинства детей основывается на их симптомах, и степени положительного ответа на изменения в диете; в лабораторных исследованиях обычно нет необходимости.
Большинство детей с диетической белок-индуцированной гастроэнтеропатией не переносят только белок коровьего молока, хотя некоторые из них также не переносят и соевые белки.
Для устранения этих белков из рациона ребенка, кормящие грудью матери должны полностью исключить все молочные и соевые продукты из своего рациона.
В редких случаях может потребоваться исключение из диеты матери и других белков, но все это должно происходить только по рекомендации лечащего врача.
Если симптомы ГЭРБ у ребенка улучшаются после двух-трех недель диеты, целесообразно продолжать диету до достижения ребенком возраста одного года. После этого возраста многие дети избавляются от непереносимости белков молока. Если же после отмены диеты симптомы возвращаются — мать должна вернуться к ограничениям в своем питании и питании малыша.
Если ребенок находится на искусственном вскармливании, ему может быть предложена смесь, не содержащая молока и соевого белка (гидролизаты). На такой диете за ребенком наблюдают 1-2 недели, чтобы определить, уменьшаются ли симптомы рефлюкса у ребенка. Если симптомы не улучшаются, ребенку можно рекомендовать вернуться к исходной смеси.
Почти все дети с непереносимостью белка выздоравливают от нее к возрасту 1 года.
Загустители пищи. Адаптированная смесь с загустителем, или сцеженное грудное молоко с добавлением загустителя, может помочь уменьшить частоту срыгиваний и облегчить симптомы у ребенка, имеющего хорошие прибавки в весе.
У детей в возрасте до трех месяцев, или детей с аллергией, загустители могут быть назначены только врачом.
Однако загустители не рекомендуются в качестве монотерапии (единственного метода лечения) у тех младенцев, чей пищевод уже поврежден в результате кислотного рефлюкса (то есть у детей с эзофагитом).
В Соединенных Штатах Америки в качестве загустителей пищи обычно используются вещества, добываемые из риса, в других странах нередко применяют: рисовый крахмал, кукурузный и картофельный крахмал, муку рожкового дерева, или клейковину бобов рожкового дерева.
Чтобы сгустить питание малыша, обычно используют одну столовую ложку рисового крахмала на 1 унцию (около 30 мл) смеси или сцеженного грудного молока. Дырочка на соске бутылки должна быть несколько больше, чем обычно, чтобы пропустить загустевшую смесь или грудное молоко.
Однако она не должна быть и слишком большой, чтобы ребенок не захлебнулся, если смесь будет течь слишком быстро.
Если врач рекомендовал питание ребенка с загустителями, то обычную для ребенка смесь, или сцеженное молоко, смешивают непосредственно перед кормлением со специальным детским загустителем, которые продаются в аптеках. Кроме того, существуют готовые искусственные смеси, содержащие загустители в своем составе.
Женщинам, которые кормят грудью, обычно не рекомендуется заменять грудное молоко на смеси, а лишь сцеживать и добавлять загуститель. Само по себе грудное молоко обладает свойствами, способствующими выздоровлению младенца от ГЭРБ.
Положение тела. Младенцы могут иметь меньше эпизодов срыгиваний, если каждый раз после кормления они будут находиться в вертикальном положении и в состоянии физического и психического спокойствия, в течение 20 — 30 минут после кормления (т.
е. младенца следует носить на плече взрослого человека, а не класть в кровать после кормления). Родители должны избегать больших объемов питания, и должны прерывать кормление, как только младенец начинает терять интерес к еде и отвлекаться.
Лекарственная терапия ГЭРБ. Если симптомы ребенка не улучшаются после проведения консервативной терапии, описанной выше, могут быть рекомендованы препараты, снижающие кислотность желудочного содержимого. Есть целый ряд лекарственных средств для лечения изжоги у взрослых. Однако следует помнить, что безопасность и эффективность этих препаратов у детей совершенно иная.
Детям с неосложненным гастроэзофагеальным рефлюксом (без эзофагита) не показано введение препаратов, снижающих кислотность желудочного содержимого или скорость опорожнения желудка.
Дети с подозрением на ГЭРБ могут иметь хорошую динамику симптомов при использовании кратковременных курсов препаратов, блокирующих выработку кислоты в желудке. Препараты на основе омепразола и лансопразола лучше всего изучены у младенцев. Если после назначения этих препаратов не наблюдается заметного снижения проявлений ГЭРБ, курс лечения, чаще всего, прерывается.
Антациды (например, Маалокс ®) и другие лекарственные средства снижающие кислотность (например, ранитидин, фамотидин и проч.) не столь эффективны, как омепразол и лансопразол в блокировании выработки кислоты в желудке, но также могут помочь уменьшить симптомы заболевания.
- Все эти лекарственные препараты, даже, считающиеся безвредными, антациды — могут вызвать побочные эффекты и ни в коем случае не должны применяться без предварительной консультации с педиатром.
- Когда следует обратиться за помощью:
- Младенцы с подтвержденным диагнозом ГЭРБ, должны быть в ближайшее время осмотрены врачом, если у них появились следующие симптомы:
- Кровавый стул, тяжелая диарея, повторная рвота, или рвота с кровью
- Повторные пневмонии
- Задержка весовых прибавок
- Непрерывный плач младенца более 2 часов
- Полный отказ от еды и воды в течение длительного периода времени
- Если ребенок в возрасте менее 3 месяцев, имеет обильные срыгивания после каждого кормления и в итоге остается голодным
- Если у ребенка появились выраженные изменения в поведении, в том числе чрезмерная сонливость или заторможенность
Другие вопросы, посвященные здоровью и развитию детей, Вы найдете здесь.
Гастроэзофагеальная рефлюксная болезнь у детей
Здравствуйте. Меня зовут Валерий Хайруллаевич Файзуллаев. Я детский хирург, заведующий хирургическим отделением клиники «Скандинавия».
Хотелось бы рассказать о таком заболевании, распространенном в нынешнее время, как гастроэзофагеальная рефлюксная болезнь. Заболевание гастроэзофагеальная рефлюксная болезнь включает в себя проявление пищеводное и внепищеводное.
Детки длительное время могут жаловаться на такие проблемы, как боль за грудиной, навязчивый кашель, который не может диагностировать ни педиатр, ни аллерголог, ни бронхолог.
Это боли в животе, это неусваиваемость пищи, сопровождающаяся рвотой, это хронические отиты, которые длительно лечатся специалистами лор-службы, а причины этого заболевания не всегда понятны. Это кариесы, когда длительное время лечат кариозные зубы, а причины всему этому — гастроэзофагеальная рефлюксная болезнь.
Итак, мы перечислили практически жалобы, касающиеся дыхательной системы и ротовой полости и желудочно-кишечного тракта заболевания. Гастроэзофагеальная рефлюксная болезнь или наиболее выраженный симптом — гастроэзофагеальный рефлюкс, то есть заброс из желудка в пищевод встречается от периода новорожденности до старческого возраста.
Почему принципиально важно заниматься этой проблемой в раннем возрасте? Потому что можно избежать ряда таких осложнений в перспективе, как например, аспирационной пневмонии, или таких распространенных заболеваний в подростковом или во взрослом возрасте, как пищевод баретто, это заболевание является предраковым – изменение слизистой, метаплазия слизистой пищевода, которое является предраковым состоянием.
Все эти тяжелые осложнения в перспективе можно избежать, если поставить вовремя диагноз. Не всегда лечение требуется хирургическое.
Если состояние в раннем периоде выявить, то можно консервативно с заболеванием справиться, за исключением тех случаев, когда есть анатомическая предрасположенность, например, грыжа пищеводного отверстия диафрагмы, что, к сожалению, встречается не так редко, в более 50% случаев заболевание гастроэзофагеальная рефлюксная болезнь сопровождается наличием грыжи.
Комплекс диагностических исследований включает в себя основные 3 компонента. Первое – это фиброгастродуоденоскопия, то есть, с помощью точной оптики мы осматриваем состояние пищевода, желудка. Такие варианты как анатомические грыжи пищевого отверстия чаще всего видны, изменения слизистой пищевода и желудка также мы выявляем.
Следующий этап диагностики – это рентгеноконтрастное исследование, во время которого определяется степень заброса содержимого желудка в пищевод. Третий компонент исследования – это PH-метрия, то есть, определение кислотности желудка и пищевода. Чистота заброса из желудка в пищевод определяется этим методом и состояние кислотности в таких полостях как пищевод и желудок.
В нашей клинике используются самые современные лечебные мероприятия хирургические по коррекции данного заболевания гастроэзофагеальной рефлюксной болезни. Они малоинвазивны, эндоскопические.
Доступы настолько минимальны, что в послеоперационном периоде практически не видно следов на животе. Используется высокоточная оптика и высокоточные инструменты для оперативного лечения.
Во время операции используются самые современные препараты наркоза, которые детки легко переносят и в послеоперационном периоде это позволяет нам избежать ряда осложнений.
Хирургическое лечение является радикальным лечением, после коррекции происходит полное излечивание пациента. Ребенок возвращается к полноценной жизни.
Он избегает не только вариантов осложнения этого заболевания, в перспективе, во взрослом возрасте, но и практически полностью забывает о том, какие проблемы у него были.
В послеоперационном периоде некоторое время ребенок еще наблюдается у хирурга и гастроэнтеролога. Затем практически полностью семья забывает об этом заболевании и возвращается к полноценной жизни.
19.07.16
Новейший гайд по ГЭРБ у детей — 1
В виде тезисов буду выкладывать самый последний гайдлайн NASPGHAN/ESPGHAN
Советы и замечания принимаются.
- Определение:
- Гастроэзофагальный рефлюкс (ГЭР, GER) — выход содержимого желудка в пищевод с наличием/отсутствием регургитации и рвоты.
- Гастроэзофагальная рефлюксная болезнь (ГЭРБ, GERD) — состояние, когда ГЭР вызывает неприятные симптомы, влияющие на самочувствие ребенка и/или ведущие к осложнениям.
- Данные определения были использованы в гайдлайне NASPGHAN/ESPGHAN в 2009 году и гайдлайне NICE в 2015 году.
- Что относится к ГЭРБ.
- Общие симптомы.
- Дискомфорт/раздражительность
- Задержка роста
- Отказ от еды
- Синдром Сандифера
Гастроинтестинальные симптомы
- Повторные регургитации с рвотами /без рвот у старших детей
- Изжога/боли в груди
- Боли в эпигастрии
- Рвота кровью
- Дисфагия (затрудненное глотание)/одинофагия (болезненное глотание)
Симптомы со стороны дыхательных путей.
- Кашель.
- Стридор.
- Свистящее дыхание.
- Хрипота.
Проявления ГЭРБ со стороны пищевода:
- Эзофагит.
- Стриктуры пищевода.
- Пищевод Барретта.
Общие проявления ГЭРБ.
- Анемия.
- Эрозии зубной эмали.
Проявления со стороны дыхательных путей.
- Апноэ.
- Астма.
- Повторные аспирационные пневмонии
- Повторные средние отиты.
Алгоритм для младенцев с подозрением на ГЭРБ при отсутствии красных флагов.
- Исключение переедания.
- Загустители.
- Продолжать грудное вскармливание.
- ↓
- При отсутствии эффекта:
- На 2-4 недели исключение молочного белка из питания матери или перевод на гидрализат/аминокислотную смесь.
- ↓
- При отсутствии эффекта:
- Направление к детскому гастроэнтерологу или при невозможности — курс антикислотной терапии на 4-8 недель (в России антикислотная терапия для детей до года пока off label).
- Красные флаги — признаки у младенцев, которые должны заставить врача насторожиться и задуматься о наличии более серьезных причина срыгиваний.
- Общие:
- Потеря массы
- Вялость, апатичность
- Лихорадка
- Повышенная раздражительность, болезненное поведение
- Дизурия — нарушения мочеиспускания
- Возникновение срыгиваний после 6 месяцев или сохранение после 12-18 мес
- Неврологические:
- Быстрый рост окружности головы или выбухающий родничок
- Судороги
- Микро/макроцефалия — необычно большая или маленькая для возраста окружность головы
- Гастроинтестинальные — со стороны желудочно-кишечного тракта:
- Частые рвоты
- Ночные рвоты
- Рвоты с желчью или кровью
- Хроническая диарея
- Ректальные кровотечения
- Вздутие живота
- Обсуждение диагностических методик при ГЭРБ.
- Рентгеноскопия желудка.
Рутинное использование, особенно при неосложненном ГЭРБ, не показано, но рентгеноскопия может быть использована в определенных ситуациях (наличие симптомов тревоги — «красных флагов», недостаточный отклик на традиционную терапию) или для исключения анатомических аномалий — диафрагмальная грыжа, мальротация, пилоростеноз, мембрана антрума, стеноз и мембрана дуоденум, сужение пищевода, кольцо Шатцки, ахалазия, стриктура пищевода, сдавление пищевода извне. Также исследование актуально для детей после антирефлюксных операций.
- Таким образом, нет данных для использования исследования с барием для первичной диагностики ГЭРБ у детей.
- УЗИ.
- При сравнении с суточным исследованием рН в пищеводе УЗИ показывает высокую чувствительность (до 95%), но низкую специфичность (11%).
- УЗИ не рекомендуется для рутинной диагностики ГЭРБ.
- Польза УЗИ отмечена при подозрении на некоторые состояния с похожими на ГЭРБ симптомами (прежде всего, пилостеноз), для исключения других диагнозов, проявляющихся дискомфортом и рвотой (гидронефроз, уретеропелвикальная обструкция, камни желчного пузыря, перекрут яичника).
- Как и рентген, УЗИ позволяет определить диафрагмальную грыжу, длину и положение нижнего пищеводного сфинктера относительно диафрагмы и размеры угла Гиса.
- ФГДС.
- Видимые при ФГДС эрозии в пищеводе при наличии соответствующего клинического контекста подтверждают диагноз ГЭРБ.
- Между тем, ГЭРБ может быть и при отсутствии эндоскопических или гистологических изменений слизистой пищевода.
- Общее мнение экспертов — нет достаточных данных для использования ФГДС с биопсией/без биопсии для диагностики ГЭРБ у детей.
- Некоторые замечания о роли ФДС:
- Когда ФГДС все-таки полезна:
- для осмотра слизистых при наличии определенных угрожающих признаков (например, рвота кровью)
- для определения осложнений ГЭРБ (пищевод Барретта, стриктуры)
- для диагностики факторов, предрасполагающих к ГЭРБ (диафрагмальная грыжа)
- для диагностики заболеваний, схожих с ГЭРБ (эозинофильный эзофагит, инфекционный эзофагит)
- Важно:
- Нет исследований у детей или взрослых, доказывающих, что микроскопический эзофагит без видимых эрозий и соответствующих жалоб адекватен для диагностики ГЭРБ, хотя в определенных клинических контекстах микроскопический эзофагит указывает на наличие патологического кислого рефлюкса, определяемого рН-метрией.
- Роль гистологического исследования важна в следующих ситуация:
- эозинофильный эзофагит
- болезнь Крона
- пищевод Барретта
- инфекции и др.
Безопасность ФГДС.
ФГДС под общей анестезией относится к безопасным процедурам в детской практике.
Согласно анализу базы данных детских эндоскопий PEDS-CORI (Pediatric Endoscopy Database System Clinical Outcomes Research Initiative) частота экстренных осложнений получилась 2.
3% (анализировалось 10,236 процедур у 9,234 детей), при этом частота осложнений 1.7% для общей анестезии vs 3.7% для в/венной седатации.
Согласно данным по наблюдению почти 400 детей после ФГС с общей анестезией большая часть осложнений или побочных эффектов были несерьезные, из них около трети — временная хрипота и боль в горле.
- Роль эндоскопии в оценке внепищеводных симптомов.
- Частота эрозивных эзофагитов у детей с чисто экстраэзофагиальными симптомами не известна, а ситуация с оценкой осложняется широким использованием ингибиторов протонной помпы.
- До 32 % детей с чисто экстраэзофагеальными симптомами (например, только кашель или другие респираторные проявления) имеют микроскопический эзофагит, а до 8% имеют признаки эозинофильного эзофагита.
- Следовательно, главной причиной для проведения ФГДС в этой группе может быть исключение заболеваний, маскирующихся под ГЭРБ, таких как эозинофильный эзофагит.
- Также ФГДС полезна для исключения кандидозного эзофагита у детей, получающих ингаляционные стероиды, и для исключения обструкции перехода пищевода в желудок (в результате фундопликации или при нелеченной или частичной леченной ахалазии).
- Когда лучше проводить ФГДС — до лечения или на фоне антикислотного лечения?
- Вопрос стал очень актуальным в последние годы на фоне открытий, связанных с эозинофильным эзофагитом (ЭоЭ).
- Изначально диагноз ЭоЭ ставился при обнаружении эозинофилов в пищеводе более 15 в поле зрения при нормальных результатах рН-метрии или после отсутсвия ответа на восьминедельный курс ингибиторов протонной помпы (ИПП).
- После того, как была обнаружена подгруппа ИПП — чувствительных ЭоЭ, стало ясно,
- что у части пациентов с ЭоЭ после курса ИПП морфологические признаки воспаления исчезали и эти пациенты получали ошибочные диагнозы неэрозивной ГЭРБ, гиперчувствительного пищевода или подвергались дополнительным ненужным обследованиям.
- В свете этого гайдлайны для взрослых предлагают проводить ФГДС с биопсией вне антикислотной терапии.
- Плюс этого подхода — пациент получает правильный диагноз уже при первой эндоскопии, но есть и минус — может потребоваться вторая эндоскопия для оценки эффективности лечения.
- Относительно детей пока однозначной позиции нет, вопрос решается индивидуально при обсуждении с пациентами и их семьей.
- Биомаркеры экстраэзофагельных проявлений ГЭРБ (уровень пепсина в слюне, в бронхоальвеоляном лаваже, в жидкости среднего уха, некоторые другие показатели) пока не рекомендуются экспертами для использования.
- Манометрия пищевода.
- Эксперты не поддерживают использование манометрии для диагностики ГЭРБ, но метод может быть учтен для диагностики нарушений моторики.
- Сцинтиграфия.
- Недостаточно данных для использования сцинтиграфии для диагностики ГЭРБ у детей.
- Сцинтиграфия может иногда применяться при отсутствии ответа на стандартную терапию или для исключения других диагнозов/триггеров (например, замедленное опорожнение желудка).
- Пробное лечение ингибиторами протонной помпы.
- Короткий 1-2 недельный курс ИПП используется для диагностики ГЭРБ у взрослых (чувствительность 78% — 83%).
- Эксперты оценили результаты пяти рандомизированных клинических исследований у младенцев и не нашли достаточных данных, чтобы рекомендовать эмпирическое лечение ИПП у младенцев для подтверждения ГЭРБ.
При оценке эффективности эмпирической терапии ИПП у более старших детей у экспертов не возникло сомнений в ее полезности, но были разногласия по поводу длительности курса. В итоге рекомендован курс эмпирической терапии более длительный — 4 — 8 недель.
- Курс ИПП как диагностический тест при экстраэзофагеальных симптомах.
- Проанализировано два рандомизированных клинических исследования (длительное на детях с астмой и короткое на младенцах) и не выявлено пользы от данного подхода, поэтому эксперты не рекомендуют курс ингибиторов протонной помпы как диагностический тест при экстраэзофагеальных симптомах ГЭРБ.
- РН-метрия.
- Оценено 7 исследований ценности рН-метрии у детей.
Сложности для экспертов заключались в том, что четко не известны нормальные показатели для детей в связи с этическими ограничениями по проведению инвазивных процедур у здоровых детей.
При использовании в данном случае как золотого стандарта для диагностики ГЭРБ жалоб и данных физикального осмотра, авторы одной из работ сделали выводы о том, что определение индекса рефлюкса (процент времени, при котором рН в пищеводе меньше 4) имеет чувствительность 50% и специфичность 82%.
Ограничения, связанные с технологией рН-метрии.
- Для оценки данных рН-метрии не хватает адекватного «золотого стандарта». В ранних исследования данные рН-метрии сравнивали с данными манометрии, эндоскопии, сцинтиграфии, клиническими симптомами, исследованием с барием. Но все эти технологии имеют свои ограничения и даю много ложно положительных результатов.
- Инвазивный характер процедуры по этическим причинам ограничивает ее проведение у здоровых детей, которые могут быть контрольной группой.
- Некислый рефлюкс у младенцев и детей распространен у детей, а рН-метрия не видит рефлюксы с рН выше 4 (у детей это 45-89% всех рефлюксов).
- рН-метрия плохо идентифицирует высокие рефлюксы (на всю длину пищевода), что делает технологию неадекватной для оценки экстраэзофагеальных симптомов.
- Желание оценить связь симптома с эпизодом рефлюкса — одно из главных показаний к рН-метрии, но пациенты или их родители часто не могут вовремя оценить симптомы, что затрудняет установлении корреляции «рефлюкс-симптом». Также продолжают обсуждаться рамки времени, в течение которых симптом можно связать с эпизодом рефлюкса.
Несмотря на эти ограничения рабочая группа указала несколько показаний для проведения рН-метрии при условии недоступности более точной рН-импедансометрии:
- Диагностика кислотозависимых состояний: рН-метрия может быть полезна для корреляции симптомов с эпизодами кислого рефлюкса. Это важно для дифференциальной диагностики неэрозивной ГЭРБ и других расстройств типа гипечувствительного пищевода или функциональной изжоги, а также для уточнения причин таких состояний как дентальные эрозии.
- Связать персистирующие симптомы с эпизодами кислого рефлюкса.
- Оценить эффективность антикислотной терапии. У пациентов с персистирующими симптомами или эзофагитом у групп высокого риска (ахалазия, муковисцидоз, неврологические пациенты) на фоне антикислотного лечения рН-метрия позволяет оценить тяжесть прорывов кислотности, так как пациенты этих групп часто не достигают адекватного подавления кислотности на стандартных дозах.
- Эксперты не видят данных для рутинного использования рН-метрии для диагностики ГЭРБ.
- Другие методики, связанные с рН-метрией.
- Безпроводная рН-метрия (эндоскопически помещаются в пищевод датчики как клипсы и дистанционная считываются результаты 1-5 суток) — удобна для определенных групп пациентов (дети с неврологическими нарушениями, аутизмом, хроническим кашлем из-за муковисцидоза, дети-спортсмены) и может повысить точность исследования за счет увеличения длительности наблюдения.
- Орофарингеальная рН-метрия — в исследованиях на взрослых и детях показала низкую чувствительность, не рекомендуется.
- Определение рН конденсата выдыхаемого воздуха — по предварительным данным недостаточная чувствительность.
Оставить комментарий