Последнее обновление: 18.05.2020
Автор статьи
Гартлеб Оксана
Врач акушер-гинеколог высшей категории Заведующая гинекологическим отделением сети многопрофильных клиник «Медгард-Саратов»
Содержание статьи
Эффективные средства интимной гигиены при беременности
Эффективные средства
Рождение здорового ребенка начинается со здоровой беременности
Одной из самых важных задач, которую будущая мама может выполнить для своего будущего малыша — это подготовить свое тело к рождению ребенка и получить хороший дородовой уход и наблюдение.
Подготовка женщины к беременности
Чтобы ведение беременности было полноценным, при первых признаках этого особого состояния женщина должна записаться к врачу и встать в ранний срок на учет в женской консультации. С момента постановки на учет и до начала самих родов женщину ведение беременности должен осуществлять дипломированный специалист.
Дородовый уход
Регулярный дородовой уход повышает ваши шансы родить здорового ребенка
Ведение беременности — это специализированная форма медицинской помощи женщине, получаемая на протяжении всей беременности.
Цель качественного дородового наблюдения состоит в выявлении на ранних стадиях потенциальных проблем и осложнений, а также предотвращение этих осложнений, если это возможно (через специализированную медицинскую помощь, рекомендации по здоровому образу жизни, адекватному питанию, физическим упражнениям, правильному назначению витаминов).
В случае обнаружения отклонений, тактика ведения беременности зависит от их выраженности и степени риска для матери и плода. Если у женщины есть проблемы со здоровьем или высокий риск осложнений во время беременности и родов, женщину врач осматривает чаще и ведение беременности отличается.
Регулярный дородовый уход для нормального протекания беременности
При физиологически протекающей беременности женщине рекомендуют индивидуальный график ведения беременности, который расписан на все три триместра. В нем указаны частота посещений врача, порядок сдачи необходимых анализов и проведения обследований, частота консультаций узких специалистов.
Перед каждым визитом к гинекологу женщина сдает анализ мочи, который позволяет контролировать работу почек.
Во время каждого приема специалист взвешивает женщину, измеряет артериальное давление, пульс, с 14-15 недели определяет тонус матки и измеряет окружность живота, со второго триместра врач начинает выслушивать и контролировать сердцебиение плода. Визиты к врачу станут более частыми, когда будет приближаться дата родов.
Общий график посещения выглядит следующим образом:
- Ежемесячный осмотр врачом в течение первых двух триместров (включительно до 28-й недели).
- С 28-й по 36-ю недели беременности женщина посещает женскую консультацию раз в две недели.
- С 36-й недели женщина осматривается гинекологом каждую неделю.
Ведение беременности с программой обязательного медицинского страхования дает право будущей маме получить специализированную медицинскую помощь на всем протяжении беременности и родов бесплатно.
Существует программа добровольного медицинского страхования, где ведение беременности и родов — платное. В этом случае ведение беременности осуществляется в частной клинике или центре, которые имеют лицензии. Ведение беременности при ДМС стоит в среднем 50 000 рублей.
Первый визит к гинекологу при беременности
Первый визит к гинекологу
Первый визит к врачу в женскую консультацию будет более продолжительным, чем последующие. Беременность подтверждается при гинекологическом осмотре и во время УЗИ-диагностики.
Гинекологический осмотр поможет врачу оценить состояние слизистой оболочки влагалища и шейки матки, определить положение и размер матки и более точно рассчитать срок беременности. Во время первичного гинекологического осмотра врачом берется мазок из шейки матки для проверки на инфекции, передающиеся половым путем (ИППП).
В дополнение к этому, фиксируется рост и вес женщины, проводится контроль артериального давления, оценивается состояние и развитие молочных желез, определяется размер таза. Анализ мочи позволяет определить сахар и белок в моче, инфекционно-воспалительные процессы в почках и гормональные отклонения.
Анализ крови необходим, чтобы выявить воспалительные процессы в организме, диагностировать анемию, определить группу крови и резус-фактор, проверить свертывающую способность крови, определить наличие антител к сифилису, гепатиту В и С, провести ВИЧ-скрининг.
Анализ крови при беременности
При ультразвуковом исследовании врач диагностирует саму беременность, оценивает возможные риски для матери (например, начинающийся выкидыш, внематочную беременность или состояние многоплодной беременности) и плода: проверяет наличие пороков развития (например, косолапость, раздвоение позвоночника, волчья пасть), врач может диагностировать задержку внутриутробного развития, обращает внимание на развитие частей тела плода, проверяет состояние околоплодных вод и пуповины. Ультразвуковое исследование проводится троекратно в течение всей беременности: на 11-12 неделе, 20-24 неделе и 30-32 неделе. Врач может рекомендовать дополнительное ультразвуковое исследование в случае обнаружения отклонений во время беременности.
Мнение эксперта
Один из необязательных, но желательных исследований — это пренатальный генетический скрининг. Это неинвазивный скрининг-тест, который помогает определить насколько велик риск генетических аномалий и пороков у плода (синдром Дауна, трисомия 18, синдром Патау, дефект нервной трубки).
Врач акушер-гинеколог высшей категории Оксана Анатольевна Гартлеб
Обычно такой тест проводится на 12 недели беременности. Положительные скрининговые тесты требуют дополнительного исследования. При более высоком риске генетических дефектов врачи назначают забор ворсинок хориона, а при относительно низком риске проводят амниоцентез. Оба теста безопасны. Тест биопсии ворсинок хориона более информативен, так как выполняется немного раньше амниоцентеза.
Ведение осложненной беременности
Ведение осложненной беременности
Беременность не всегда проходит гладко и может осложниться многими патологическими состояниями. Ведение сложной беременности требует особого внимания.Хороший врач сможет вовремя диагностировать эти изменения и значительно снизить риск осложнений.
К серьезным осложнениям беременности относят выкидыши, преждевременные роды, разрыв плодных оболочек, мертворождение. Осложнения могут возникнуть на любой стадии беременности, во время родов или после родов.
Акушер-гинеколог Дорина Мунтян о ведении беременности. Источник — sexrfru
Примерно у 2-5% беременных женщин развивается гестационный диабет. Это одна из форм диабета, при которой организм не вырабатывает достаточное количество инсулина и в крови уровень глюкозы значительно повышается, что ведет к возникновению серьезных проблем со здоровьем. Скрининг этого заболевания обычно проводится во втором триместре между 24 и 28 неделями.
Если гестационный диабет вовремя диагностируется и лечится, риск осложнений невелик.
Женщины с гестационным диабетом могут иметь здоровых детей, сам диабет должен исчезнуть после родов. Высокое артериальное давление при беременности
Во время беременности высокое артериальное давление — частое явление. Гипертонические кризы чрезвычайно опасны для женщины и ребенка и могут привести к таким серьезным осложнениям, как гестозы, отслойке плаценты, самопроизвольному аборту и задержке внутриутробного развития плода.
Преэклампсия является серьезным заболеванием, которое, по статистике, встречается у 5% беременных женщин. Высокое кровяное давление и нарушение функции почек являются общими показателями риска преэклампсии. Учитывая серьезные последствия этого осложнения, скрининг начинает проводиться с самого начала беременности и ведение беременности осуществляется в условиях стационара.
Статистика рождения детей
Бессимптомная бактериурия осложняет от 2% до 7% беременностей.
Все беременные женщины должны проходить скрининг и лечение в период между 11 и 16 неделями беременности, чтобы снизить риск рецидива инфекции мочевыводящих путей, пиелонефрита и преждевременных родов.
Мнение эксперта
Нередко во время беременности диагностируются специфические и неспецифические инфекционно-воспалительные заболевания. Эти заболевания могут передаваться от матери к ребенку трансплацентарно или во время самих родов. Осложняются мертворождением, низким весом при рождении, преждевременными родами. Симптомы и течение зависят от возбудителя инфекции.
Врач акушер-гинеколог высшей категории Оксана Анатольевна Гартлеб
Часто наблюдается бессимптомное течение инфекции, поэтому скрининг на ИППП важен. Одно из средств, рекомендуемых для комплексной терапии при инфекциях, передающихся половым путем — это интимный гель “Гинокомфорт”.
Гель прошел ряд клинических испытаний, в ходе которых была доказана их абсолютная безопасность во время беременности.
Гель “Гинокомфорт” поможет нормализовать микрофлору влагалища и устранить неприятные ощущения (зуд, выделения из влагалища).
Общие симптомы осложненной беременности
-
Кровотечение или подтекание околоплодных вод.
-
Выраженный отек лица, рук или пальцев.
-
Выраженные и продолжительные головные боли, головокружения.
-
Дискомфорт, боль или ощущение схваток в нижней части живота.
-
Лихорадка, озноб.
-
Постоянная рвота или тошнота.
-
Дискомфорт, боль или жжение при мочеиспускании.
-
Нарушение зрения.
Ведение патологии беременности
Ведение беременности и лечение будет зависеть от типа осложнения и патологических процессов, возникающих во время беременности.
Включает: тщательный мониторинг, постельный режим, госпитализация в стационарное отделение, изменения и ограничения в диете, медикаментозную терапию.
Врачебный осмотри при ведении здоровой беременности
Ведение беременности и роды
С момента постановки на учет для каждой женщины оформляется обменная карта, в которой указывают личные данные женщины, результаты всех проведенных анализов и обследований, данные о течении самой беременности, как проходили роды, информация о новорожденном ребенке. В начале предполагаемого периода родов обменная карта передается в родильный дом. С третьего триместра каждой женщине выдается родовой сертификат, который дает право выбрать самостоятельно роддом.
При здоровой беременности роды наступают на 37-41 недели. Если у женщины появились первые признаки родовой деятельности, она самостоятельно или вызвав бригаду скорой помощи направляется в родильный дом.
Ведение беременности в 3 триместре и родов зависит от самой беременности.
Ведение родов — это специализированная помощь женщине и ребенку на всем этапе родовой деятельности.
Источники:
- Руководство по амбулаторно-поликлинической помощи в акушерстве и гинекологии. Радзинский В.Е., Прилепская В.Н., Кулаков В.И. Издательство: Гэотар-Медиа. – 2007.
- Сахарный диабет у беременных. Макаров О.В. – 2010.
- Женская консультация. Руководство. Редактор: Радзинский В.Е. Издательство: Гэотар-Медиа. – 2009.
- Преэклампсия и хроническая артериальная гипертензия. Клинические аспекты. Макаров О.В., Ткачева О.Н., Волкова Е.В. Издательство: Гэотар-Медиа.
У меня беременность 8-9 недель.
Срочно нужна помощь, у меня запор, скажите, пожалуйста, какое мне можно принимать слабительное? Во время беременности очень важно следить за регулярностью стула, так как запор может провоцировать угрозу прерывания беременности.
Для коррекции используются : миниральная вода с магнием, препараты с лактулозой, микролакс и т.д. В каждом случае сочетание препаратов подбирается индивидуально. Этот вопрос решается с гастроэнтерологом.
Беременность 35 недель. Уже 6 дней периодические схватки, приводящие к активной чистке организма. Сегодня взвесилась — минус 3 кг. К врачу в понедельник. Ехать в стационар или это нормально? Вам следует обратится в род.дом для оценки риска преждевременных родов.
Здравствуйте, я беременна, срок 6 недель, была на приёме у гинеколога 2 дня назад.
Мне сообщили, что есть угроза выкидыша и назначили препарат Утрожестан по 200мг в раза в день внутривагинально, применила в этот же день ночью перед сном, а днем была у другого гинеколога, чтобы убедится на сколько серьёзна угроза, но там сообщили что никакой угрозы нет, а все эти боли из-за спины.
Утрожестан принимаю уже 2 день, сказали, что резко прерывать нельзя, но от этого препарата я не сплю 2 сутки, постоянные головокружения, тошнота и предобморочное состояние, также жжение и дискомфорт. Хотела бы знать, как можно быстрее завершить прием препарата?
Здравствуйте! Для уточнения диагноза- угроза прерывания беременности выполняется УЗИ, где определяется есть ли тонус матки, оценивается форма плодного яйца. Описанные Вами жалобы могут относиться не только к побочным действиям препарата, но и сопровождать беременность до 12 недели. С лечащим доктором необходимо проговорить замену препарата на таблетированную форму, так же выполнить обследование- мазок на флору, общий анализ мочи, общий анализ крови, биохимический анализ.
Здравствуйте, я беременна, 13 неделя.
В данный момент очень болят левый бок и низ живота, что делать? Здравствуйте! Появление болей любого характера при беременности требует безотлагательного обращения к акушеру- гинекологу для выяснения причины и устранения боли.
Боли могут означать угрозу прерывания беременности, а могут быть связаны с другими заболевпниями, например кишечника, почек, позвоночника и т.д. В любом случае боли необходимо устранить.
Для точной диагностики обращайтесь к специалисту
Как беременность и роды влияют на женское здоровье | CMT: Научный подход
- Главная /
- Здоровье /
- Как беременность и роды влияют на женское здоровье
Для восстановления роста населения России нужно, чтобы женщины стали больше рожать. Для женщин же это не лучшее решение: каждые роды — огромная нагрузка на организм, высокий риск для жизни и здоровья, который увеличивается с каждым следующим ребенком.
Источник: Зожник
Многодетность опасна для здоровья
Даже одна-единственная беременность – это огромный стресс для женского организма.
Изменение гормонального статуса и иммунной системы, увеличение массы тела и объема кровотока, появление дополнительных затрат на постройку и питание нового организма – все это может серьезно сказаться на здоровье женщины.
Если же таких беременностей несколько, опасность для женского организма возрастает многократно – и, к сожалению, даже не пропорционально количеству беременностей, а в прогрессии.
После беременности организм женщины восстанавливается не менее двух лет. Каждая последующая беременность требует более длительного периода восстановления, а также наносит новый ущерб женскому организму.
Если никаких осложнений и последствий во время первой беременности не случилось – можно считать, что женщине очень повезло. Но совершенно не факт, что ей точно так же повезет и при последующих беременностях.
Хотя, конечно, очень многое зависит от наследственности, общего статуса здоровья женщины и ее физической формы.
О вреде, который беременность может нанести организму женщины, не принято говорить. Более того, в масс-медиа все шире распространяется миф о том, что беременность и роды омолаживают и оздоравливают женский организм, являясь настоящим эликсиром молодости (http://health-medicine.info/beremennost-omolazhivaet-organ…/). Давайте посмотрим, почему это утверждение очень далеко от истины.
Роды – вообще довольно опасная штука
- Давайте посмотрим на данные ВОЗ:
- • Каждый день около 830 женщин умирают от предотвратимых причин, связанных с беременностью и родами; • Материнская смертность выше у женщин, живущих в сельских районах и среди более бедных общин; • Молодые подростки подвергаются более высокому риску осложнений и смерти в результате беременности, чем другие женщины;
- • В период с 1990 по 2015 год материнская смертность во всем мире снизилась примерно на 44%.
Вдумайтесь в эти цифры! Каждый день от родов на планете умирают 830 женщин.Да, большая часть этих смертей приходится на слаборазвитые страны, где медицинская помощь бывает недоступна. Но эти данные также говорят о том, что роды сами по себе – очень опасны. Кроме того, каждые роды привносят в организм женщины все новые и новые изменения в состоянии здоровья – и, к сожалению, эти изменения не в лучшую сторону.
В статистике материнской смертности в разных странах, Россия находится примерно посередине, у нас на каждые 100 тысяч родов умирают 25 матерей. Для сравнения: в Эстонии, наиболее благополучной в этом аспекте, умирают 2 матери на 100 тысяч родов, а в Южном Судане, который расположен на другом конце шкалы – 2054 матери из 100 тысяч погибают во время родов.
Последствия естественных родов
Даже при современном уровне медицинской помощи роды никогда не проходят бесследно для организма женщины. Собираясь стать материю, женщина редко задумывается о рисках, которые ее ждут. Более того, часто она о большинстве из них даже не знает. Почему-то в медиа почти не говорится о том, что каждые последующие роды могут таить в себе все новые и новые «сюрпризы».
• Недержание мочи. Естественные роды повышают риск материнского недержания мочи из-за повреждения тазовых мышц, нервов и связок при выталкивании ребенка.
В одном крупном шведском исследовании было установлено, что через 20 лет после родов у 40%, у которых были вагинальные роды, развилась какая-либо из форм недержания мочи, по сравнению с 29% среди тех женщин, у которых было кесарево.
• Разрывы, разрезы и другие травмы во время естественных родов. 9 из 10 женщин либо пострадают от разрывов, либо им требуются хирургические разрезы во время родов.
Разрывы и разрезы также могут вызывать недержание, кроме того, они сами по себе приносят множество неудобств и осложнений в жизни женщины – вплоть до невозможности безболезненно отправлять естественные надобности и вести интимную жизнь после родов.
Травмы, которые могут сопутствовать естественным родам – разрывы матки, шейки матки, влагалища, промежности; острый выворот матки, растяжения и разрывы сочленений таза, мочеполовые и кишечно-половые свищи.
• Инсульт. У женщин, рожающих в возрасте после 40 лет, на 60% увеличивается риск инсульта. Впрочем, определенные риски существуют и для молодых мам.
Осложнения со стороны сердечнососудистой системы возникают из-за того, что после родов резко снижаются объемы циркуляции крови, что иногда неблагоприятно сказывается на сердце и сосудах.
Кроме того, осложнениям способствуют большие перепады давления во время беременности и родов.
• Варикоз. Во время беременности из-за изменения гормонального фона происходит расслабление, растяжение и искривление мышечных волокон стенок вен. В результате этого происходит застой крови в венах, они начинают разрываться.
Этот процесс усугубляется значительным увеличением объема крови, циркулирующего в организме беременной. Вторая беременность увеличивает риск развития болезни до 40-60%, а третья – до 80%.
Кроме того, развитию варикоза способствует малоподвижный образ жизни, стоячая работа, многоплодие или слишком большой вес эмбриона, наследственная недостаточность работы венозных клапанов.
• Геморрой – распространенное заболевание, которое часто появляется в период беременности из-за давления увеличенной матки на брюшную полость. К возникновению геморроя могут привести и потуги в процессе родов.
Во время родовой деятельности, когда головка плода проходит в малый таз, сфинктер заднего прохода раскрывается, нарушается венозный отток, вследствие чего геморроидальные узлы набухают, резко увеличиваются в размерах, становятся напряженными, выдавливаются наружу и иногда их стенки разрываются.
После родов, с постепенным сокращением сфинктера заднего прохода, внутренние узлы уменьшаются и вправляются самостоятельно, но если сокращение сфинктера проходит быстро, эти узлы ущемляются и возникает острый геморрой, дискомфорт от которого роженица может ощущать спустя продолжительное время после родов.
По статистике, не менее 85% будущих мам страдают от геморроя во втором и третьем триместрах беременностей.
• Проблемы с зубами. По статистике, от 35 до 70% беременных женщин испытывают проблемы с зубами.
Это объясняется тем, что во время беременности кальций из организма женщины активно расходуется на построение скелета ребенка, и, как следствие этого, ухудшается состояние зубов, волос и ногтей женщины.
Кроме того, из-за изменений гормонального фона и иммунного статуса будущей матери бактериальные инфекции (в том числе и во рту) провоцируют различные заболевания зубов и десен. Развитие кариеса вследствие ослабления эмали провоцируют также изжога и рвота, часто сопутствующие беременности.
• Проблемы со зрением.
Под влиянием повышения уровня эстрогена и прогестерона и их воздействия на соединительную ткань происходит удлинение глазного яблока, изменение стекловидного тела, возникает сухость роговицы, происходит изменение внутриглазного давления, что может приводить к ухудшению зрения, появлению мушек в глазах, затруднению ношения контактных линз. При раннем токсикозе возможно временное увеличение близорукости на 1–2 диоптрии, из-за сильной рвоты могут иметь место кровоизлияния в конъюнктиву и сетчатку. При отеках может развиться патология сосудов сетчатки. Одним из серьезнейших осложнений, которое возникает во время беременности, является дистрофия сетчатки глаза. При схватках и потугах начинается резкий перепад внутриглазного давления, что может привести к отслаиванию сетчатки. В результате этого зрение после родов может утратиться полностью.
• Депрессивные расстройства после родов. Согласно данным обширного исследования, у 1 из каждых 7 женщин развивалось депрессивное расстройство после родов. Не менее чем у 22% женщин симптомы депрессии сохраняются в течение года после рождения ребенка.
Многодетность смертельно опасна не только для женщин
Иметь много детей не просто вредно для здоровья, а смертельно опасно. Американский журнал PNAS (Proceedings of the National Academy of Science) опубликовал материалы исследования, проведенного в многодетных семьях, в которых родители не предохранялись по религиозным соображениям.
Ученые изучили статистические данные по 21 тысяче семейных пар, живших в штате Юта между 1860 и 1985 годами. За эти 125 лет американцы родили порядка 174 тысяч детей. Количество сыновей и дочерей в семьях жителей штата варьировалось от 1 до 14, а в среднем женщины из выборки рожали по 8 детей.
При этом согласно данным статистики оказалось, что чем больше в семьях было детей, тем чаще родители умирали вскоре после родов.
Матери, конечно, умирали чаще отцов. Согласно данным статистики, 1414 женщин умерли в течение года после рождения последнего ребенка, а еще 988 — к тому моменту, когда младшему исполнилось 5 лет. Для сравнения: среди мужского населения штата Юта 613 человек скончались, оставив годовалого ребенка без отца, и еще 1083 мужчины окончательно слегли, когда их младшим детям было по 5 лет.
В то же время смертность детей также повышалась в зависимости от их количества. В семьях, где детей было много, ребенок чаще всего не доживал до 18-летия, особенно если он был одним из младших в семье.
Многодетность вредит сердцу
Женщины, решившие стать мамой не менее четырех раз, подвергают огромному риску свое здоровье и жизнь. Как заявляют доктора из США, после рождения четвертого ребенка риск развития заболеваний сердечно-сосудистой системы у многодетных мам увеличивается почти в два раза.
Недавнее исследование в этой области показало, что кровеносные сосуды нормально реагируют на рождение трех детей, но, начиная с четвертой по счету беременности, стенки артерий начинают ускоренно утолщаться, становясь потенциальной причиной сердечного приступа. Это исследованиепроводилось специалистами из Юго-западного Медицинского Центра при Университете Техаса, а участие в нем приняли 1644 женщины. Средний возраст участниц исследования составил 45 лет.
Частые роды опасны
Существует общепринятое мнение, согласно которому, чем чаще и больше женщина рожает, тем легче ей даются каждые последующие роды. Однако исследования израильских ученых, опубликованные в журнале Journal of Maternal-Fetal and Neonatal Medicine, полностью опровергли этот сложившийся стереотип.
Исследование проводилось специалистами отделения акушерства и гинекологии медицинского центра «Сорока». В ходе исследования врачи проанализировали медицинские истории родов трех групп рожениц.
Первую составили более 3 тыс. женщин, родивших в своей жизни десять и более детей, вторую — более 9 тыс. женщин, родивших от шести до девяти детей. И третью, самую многочисленную, составили 45 тыс.
женщин, которые родили от двух до пяти детей.
Медики проанализировали продолжительность и сложность родов, наличие осложнений, состояние матерей и детей. Результаты показали, что у женщин, родивших более пяти детей, намного чаще возникают серьезные осложнения во время родов и после них.
К осложнениям врачи отнесли патологии родов, необходимость кесарева сечения, ранее прекращение развития беременности, анемии, проблемы с мышцами матки и др. Специалисты утверждают, что играет роль и возраст женщины, в первой группе было больше женщин более старшего возраста, что само по себе увеличивает риски при беременности и родах.
Вместе с тем, ученые сделали выводы, что каждая последующая беременность у женщины требует все большего внимания и контроля медицинского персонала.
Итак, теория о том, что роды могут якобы омолаживать и оздоравливать организм женщины – всего лишь миф.
Более того, это заблуждение может быть очень вредным для будущих мам: отсутствие информированности об осложнениях, которые часто являются следствием беременности и родов, может привести к неготовности встретиться с их последствиями, часто довольно тяжелыми для организма женщины.
Если удалось избежать тяжелых последствий для организма матери во время первых и вторых родов – это не означает, что удастся избегать их и дальше. Каждая беременность и каждые роды – это большие затраты, связанные с опасностью для здоровья матери. А многодетность умножает эту опасность во много раз, и об этом важно помнить и матерям, и отцам во время планирования большой и дружной семьи.
Юлия Куфман
Беременность — не болезнь (Профилактические рекомендации врача)
Авторы: Майоров М.В.
Действительно, беременность не болезнь, но истинный подвиг: биологический, социальный, психологический и даже, исходя из реалий сегодняшнего дня, финансово-экономический. Дабы сей подвиг достойно вознаградился успешным рождением здорового и желанного малыша, предстоит немало потрудиться не только эскулапам, но и самой будущей героине.
Как написано во многих медицинских учебниках, беременность и роды — «нормальный физиологический процесс». Но это верно, на наш взгляд, исключительно с философской или общебиологической точки зрения. Роды только венчают величайшее напряжение сил женщины — моральных, духовных, физических и прочих — на протяжении всей, без исключения, беременности, а также до наступления оной.
Термин «преконцепция» появился сравнительно недавно и означает «подготовка к беременности». В последнее время всё чаще в кабинете врача появляется молодая (иногда не очень молодая) супружеская пара с просьбой дать рекомендации относительно зачатия будущего наследника.
«Относительно зачатия» — имеется в виду не методика данного процесса, а возможное наличие у супругов различной патологии, препятствующей наступлению беременности, или осложняющей её течение. Это урогенитальные инфекции, гормональные нарушения, некоторые заболевания внутренних органов, генетические аномалии и др.
Безусловно, рациональным является заблаговременное возможно более полное устранение патогенных факторов: «Если в душе недовольство, определи фактор, нарушивший гармонию, и устрани его» (Б. Акунин, «Алмазная колесница»).
Весьма целесообразно соблюдение некоторых рекомендаций по питанию с достаточным количеством белков, жиров, углеводов, витаминов, макро- и микроэлементов, приём фолиевой кислоты для профилактики тератогенных нарушений и т. д.
Но, коль скоро в ожидаемое время «критические дни» не наступили, самым первым неотложным действием женщины должно стать посещение врача — гинеколога.
Только он может подтвердить или отвергнуть наличие как беременности вообще, так и (упаси Боже!) внематочной беременности, в частности.
На наш взгляд, самостоятельное проведение пациенткой диагностических «бэби-тестов» ещё до консультации доктора далеко не всегда оправдано, так как без наличия определённых навыков и соблюдения некоторых условий выполнения эти тесты дают немало ложно — отрицательных результатов.
При подтверждении беременности врач акушер – гинеколог женской консультации во время подробной беседы с пациенткой сообщает ей множество необходимых сведений и рекомендаций по режиму и питанию.
Мы называем это «режимом хрустальной вазы». Учитывая не всегда, к сожалению, достаточно высокий интеллект некоторых будущих мам, наши советы предельно просты и сгруппированы следующим образом: с отрицательным знаком — «нельзя, ни в коем случае, вредно, нежелательно, не рекомендуется», и с положительным знаком — «можно, рекомендуется, следует, желательно, полезно» и т. д.
Следует отметить, что взгляды на некоторые профилактические аспекты для беременных могут быть различными даже у представителей одной врачебной специальности.
Однако, достаточно большой опыт ведения беременных и дородового консультирования, а также мнение большинства уважаемых коллег, заставляют весьма настороженно относиться к некоторым модным ныне новшествам, типа «родов в воде», «раздельного питания», «питания по группам крови» и т. д.
Все наши ежедневно и многократно повторяющиеся рекомендации (в силу специфики работы врача женской консультации) основаны на многовековом принципе здравоохранения «Не повреди!».
Таким образом, будущей маме нельзя: поднимать тяжести, бегать, прыгать, принимать горячие ванны, загорать, купаться в открытых водоёмах (море, озеро, пруд), самостоятельно принимать какие-либо лекарственные препараты, делать любые прививки или проводить диагностические исследования без назначения врача, которому известен срок и особенности течения Вашей беременности.
В первые три месяца (до 12 недель) и в последние два месяца половая жизнь нежелательна, так как может спровоцировать угрозу прерывания беременности или даже преждевременные роды.
Не следует (по старозаветному совету бабушек) массировать и вытягивать якобы втянутые соски молочных желез. Реальной пользы для будущего кормления это не принесёт, но может спровоцировать сокращения матки.
Крайне ошибочен стереотип, гласящий, что количество молока прямо пропорционально размерам бюста.
Беременная женщина ни в коем случае не должна принимать любое количество спиртных напитков, даже самое минимальное. Миф о якобы «полезности» пива, сухого вина и пива во время беременности ошибочен и весьма вреден.
Решительно и категорически не следует курить, а также пребывать в накуренном помещении («пассивное» курение не менее вредно!), длительно сидеть у экрана компьютера или шить на ножной швейной машинке.
Кстати, имеются сведения об отрицательном влиянии на беременность длительного использования швейных машин даже с электрическим приводом.
Больше всего «табу» обычно связано с питанием беременных. «Не прибавляйте так много веса!» — призывает врач. — «Никого не слушай, деточка, кушай за двоих, набирайся сил для родов и кормления младенца!» — дружно противоречат лекарю мама со свекровью.
Но утверждение о том, что беременной для полноценной лактации необходимо специальное усиленное питание не подкреплено научными данными.
Ведь комплексное воздействие всех гормонов и систем материнского организма (как во время беременности, так и во время лактации) работают таким образом, что ребёнок получает всё необходимое.
Если рассматривать питание беременной с точки зрения успешности предстоящего кормления грудью, то главным является не точный подсчёт калорий и количества продуктов, а сбалансированность и полноценность питания. Поэтому от рубрики «Нельзя» плавно перейдём к подразделу «Можно и нужно»
Питаться нужно часто и небольшими порциями, особенно в первые месяцы беременности, когда нередки проявления так называемого раннего токсикоза.
Совсем не обязательны экзотические киви и авокадо, вполне полезны и питательны самые обычные овощные салаты, заправленные растительным маслом. Очень важны молочные продукты (молоко, сметана, кефир, творог, желательно нежирные).
Считается, что суточную норму кальция для беременной обеспечивают 0,5 литра молока или 100 г твёрдого сыра (можно и плавленого). Весьма полезны нежирные сорта мяса и рыбы.
«Вы здоровая женщина и не нуждаетесь в особой диете» — весьма часто утверждает автор этих строк, проводя беседу с пациенткой.
— «Кушать можно практически всё, но в небольших количествах: допустимы небольшой солёный огурчик, ложка мёду, 100-граммовая порцию мороженного… Не повредит и привычная утренняя чашечка кофе.
Но это отнюдь не означает, что можно без ощутимых последствий съесть, например, целую банку солёных огурцов, бочонок мёду, килограмм мороженного и несколько раз в день «согревать душу» крепким горячим кофе».
После таких пищевых излишеств беременные нередко приходят на приём с патологической прибавкой веса (по 1 – 2 кг, а то и больше — за неделю!), с отёками, тахикардией (учащённое сердцебиение) и повышенным артериальным давлением, что, наряду с иными причинами, может быть следствием неумеренного потребления кофе или крепкого чая.
Будущей маме следует спать не менее 8 — 9 часов в сутки, в хорошо проветриваемом помещении, на не слишком мягкой постели; также полезен дневной сон (по возможности). Важно тщательно соблюдать личную и интимную гигиену, но любые спринцевания во время беременности категорически запрещены.
Среди рекомендаций «нужно» следует отметить крайнюю важность своевременного регулярного посещения врача в назначенные сроки, а также всестороннего полноценного обследования.
Многочисленные анализы и исследования (иногда, к сожалению, недешёвые) помогают врачу правильно провести корабль беременности среди рифов опасностей и осложнений — к конечному пункту назначения — «Родильный дом», где состоятся своевременные благополучные роды.
Но, как бы ни хотелось врачу и объекту его профессиональных устремлений избежать назначения медикаментозной терапии, положившись на «целительную силу природы», это удаётся далеко не всегда.
Даже абсолютно здоровой женщине необходим полный набор разнообразных витаминов и микроэлементов в соответствующих количествах, чего обычное, даже теоретически полноценное и сбалансированное питание обеспечить не в состоянии.
Поэтому каждой беременной женщине врач назначает особые многокомпонентные витаминно — минерально-микроэлементные комплексы, созданные специально, с учётом суточной потребности организма будущей мамы и её внутриутробно развивающегося ребёнка в тех или иных ингредиентах.
Во время беременности достаточно широко используется большое количество разнообразных лекарственных препаратов с надёжно доказанным уровнем безопасности для беременной, её внутриутробного плода и новорожденного.
Не следует бояться, если квалифицированный врач акушер – гинеколог назначил Вам какие — либо лекарства.
Прежде, чем это сделать, доктор весьма тщательно взвешивает соотношение «польза – риск», то — есть соотношение ожидаемой пользы с потенциальным риском.
Никогда не стесняйтесь задавать врачу любые вопросы, относительно своих жалоб, состояния, питания, образа жизни, методов лечения, дозировки и способа применения конкретных препаратов, особенностях их действия и т. д.
Основная обязанность доктора любой специальности подробно, на доступном для Вас уровне дать все необходимые разъяснения и убедиться, что его правильно поняли. Только в этом случае возможно истинное и плодотворное взаимопонимание между пациентом и эскулапом, что именуется ныне модным в медицинских и фармацевтических кругах иностранным термином «комплайенс».
Майоров Марк Вениаминович, врач акушер-гинеколог высшей категории (женская консультация городской поликлиники № 5, г. Харькова), врач скорой помощи, член Национального Союза журналистов Украины.
- Источник: КОНСИЛИУМ
- Консультации Марка Вениаминовича Майорова в КлубКоме
Врач рассказала, что защищает ребенка в утробе матери от COVID-19
Эти вопросы корреспондент «Российской газеты» задал заведующей акушерским обсервационным отделением перинатального центра имени Шунгаевой, врачу-гинекологу Надежде Сагаевой. Недавно она приняла первые в Калмыкии роды у женщины с COVID-19.
Надежда Мунановна, в вашем отделении две пациентки с коронавирусом благополучно родили малышей. Роды были трудными?
Надежда Сагаева: В обоих случаях заболевание диагностировалось в легкой степени. У первой пациентки это были первые роды, у второй — третьи. Обе родили легко.
Как принимают роды у женщин с коронавирусом в России
Им заранее рассказали, как все будет проходить, поэтому роженицы не боялись и вели себя правильно. Одна женщина после получения отрицательных результатов теста на коронавирус уже выписана вместе с ребенком. Вторая еще нет. Пока мы ожидаем результаты тестов, она отделена от ребенка. У нас еще есть беременные женщины, которые находятся под наблюдением, но они пока не рожали.
А как вообще получается, что у инфицированной коронавирусом женщины рождается здоровый ребенок?
Надежда Сагаева: Это происходит потому, что плацентная ткань не пропускает вирусы в организм ребенка. Но коронавирус может передаться ему после родов воздушно-капельным путем, поэтому нужно действовать осторожно.
Как принимают роды у женщин с коронавирусом? В чем их особенность?
Надежда Сагаева: Сами роженицы находятся в масках, а медперсонал использует все средства индивидуальной защиты, чтобы исключить вероятность заражения. Многое, конечно, зависит от степени тяжести заболевания.
Поскольку у нас были легкие пациенты, все прошло хорошо. Но, конечно, мы сильно волновались. Ведь это не до конца изученная инфекция и первые такие роды в Калмыкии. Мы постоянно следили за гемодинамикой и сатурацией, то есть за насыщением крови кислородом, чтобы не пропустить дыхательную недостаточность. Была опасность осложнения из-за кровотечения.
А при тяжелой степени заболевания и дыхательной недостаточности, возможно, пришлось бы прибегнуть к экстренному родоразрешению.
Вы принимали роды в средствах индивидуальной защиты. Но в защитном костюме и очках непросто работать, особенно в теплое время года в Калмыкии.
Надежда Сагаева: Да, принимая роды у инфицированных пациенток, мы используем противочумные костюмы, очки и перчатки. Это даже не обсуждается. Конечно, неудобно, жарко, очки запотевают. Но, знаете, в тот момент попросту забываешь о собственных неудобствах. Главное, чтобы женщине было удобно, чтобы ребенок не пострадал, а сами роды прошли хорошо.
Из архива Надежды Сагаевой.
Что происходит с ребенком, когда он рождается от коронавирусной мамы?
Надежда Сагаева: В случае с инфицированной пациенткой, мы исключаем контакт кожа с кожей, то есть не прикладываем ребенка к матери. Чтобы инфекция не передалась ему воздушно-капельным путем, мы сразу отделяем ребенка от матери. Его изолируют. И берут тест на коронавирусную инфекцию из носоглотки и ротоглотки. После этого за состоянием ребенка наблюдают педиатры.
Может ли женщина кормить ребенка грудью, если она болеет или переболела коронавирусом?
Надежда Сагаева: Лактация у женщины сохраняется. После отрицательных результатов на короновирусную инфекцию у мамы и ребенка их выписывают. И разрешают кормление грудью. Разумеется, выписка происходит, если дома нормальная эпидемическая обстановка, а среди окружающих нет инфицированных.
А как происходило лечение беременных женщин с коронавирусом? Не опасно ли это для ребенка?
Надежда Сагаева: Обе наши пациентки перенесли коронавирус в легкой степени. В этом случае особых отличий при лечении беременных женщин нет.
Ведется наблюдение за их самочувствием, при необходимости используются жаропонижающие и противовирусные препараты. Конечно, назначаются медикаменты, которые не вредны для ребенка.
Тем более, что после 20 недель, когда у плода уже сформировались органы, такое лечение не опасно.
Есть ли случаи, связанные с коронавирусом, при которых необходимо прерывать беременность?
Как получить положенные на детей выплаты
Надежда Сагаева: На этот счет имеются разные точки зрения. Поначалу рекомендовалось прерывать беременность сроком до 12 недель у пациенток с COVID-19, но сейчас на это смотрят несколько иначе.
Если речь идет о легкой форме заболевания, если беременность желанная, индуцированная, с ЭКО, то прерывать ее необязательно. В каждом конкретном случае врачи принимают решение по ситуации.
Конечно, если при первом скрининге на 12-13 неделе выявляются врожденные пороки, особенно несовместимые с жизнью ребенка, то женщине предложат прервать такую беременность.
Ходят ли беременные с коронавирусом в женские консультации и не представляет ли это опасности?
Надежда Сагаева: Из-за сложившейся эпидемической ситуации инфицированные пациентки наблюдаются дистанционно. В случае необходимости специалист приезжает к ним в защитном костюме, проводит смотр и берет анализы. Все это делается на дому.
Требуется ли выписанному младенцу какой-то особый уход и наблюдение?
Надежда Сагаева: Главное условие — соблюдать эпидемический режим. Нужно надевать маску при общении с ребенком, стараться выдерживать изоляцию, чтобы и у мамы, и у ребенка было меньше контактов с внешним миром.
Советы беременным от врача Сагаевой
Совет первый. Из-за изменений в организме беременные женщины более подвержены заражению коронавирусной инфекцией. Поэтому для них особенно важно соблюдать меры социального дистанцирования и санэпидрежим. Необходимо снизить количество контактов, следить за своим самочувствием, использовать маску, почаще измерять температуру и мыть руки.
Совет второй. Все беременные женщины должны наблюдаться в женской консультации дистанционно. А для сдачи анализов и обследования участковый доктор назначит время, в которое они могут прийти, чтобы не пересекаться с другими пациентками.
Совет третий. Обязательно нужно проходить обследование при первом и втором триместре.
Совет четвертый. На роды надо идти психологически подготовленными и ничего не бояться.
Вирус родам не помеха
В Ростовской области у 24 беременных женщин выявили коронавирус. 12 из них уже выздоровели, а за остальными наблюдают медики. За время эпидемии у 11 женщин с легким и средним течением болезни родились уже 13 детей.
Все материалы сюжета «COVID-19. Мы справимся!» читайте здесь.
Беременность не болезнь? Как она вредит организму?
Беременность сопровождается гормональными перестройками, которые отражаются на внешности женщины и работе всех внутренних органов. Роды лишь отчасти являются заключительным этапом беременности. Чтобы прийти в прежнее состояние, организму молодой мамы потребуется 1,5-2 года.
На чём же отражаются беременность и послеродовой период?
Грудь.
После рождения ребенка у женщин увеличивается грудь, причем на несколько размеров. После прекращения лактации грудь уменьшается, но кожа не может так же быстро восстановить свою эластичность — возникает эффект обвисания молочных желез.Чашечки бюстгальтеров для кормления крепятся на застежки, грудь легко достать, чтобы покормить малыша.
Запоры.
Запоры мучают многих женщин как во время беременности, так и после родов. Врачи говорят, что основная причина проблем со стулом у молодых мамочек – обычный страх. Очень страшно, что при малейшем усилии разойдутся швы от эпизиотомии или кесарева.
Да и просто тужиться – кажется, что все внутренности выпадут.
Недержание.
Недержание мочи следствие того что естественные роды могут привести к ослабеванию мышц тазового дна. В некоторых случаях мышцы слабеют так сильно, что становится трудно контролировать мочевой пузырь. По той же причине бывает так, что уретра не полностью сжимается.
Чем больше срок беременности, тем больше нагрузка на мышцы нижней части спины, которым приходится поддерживать растущий живот. И даже после родов нагрузка никуда не девается, ведь мышцы живота еще слишком слабы и спина продолжает напрягаться. Прибавит боли и то что придётся часто носить ребёнка на руках.
При болях в спине можно воспользоваться поясничным корсетом. Он эффективно поддержит спину снимая лишнюю нагрузку с больного места. Так же следует заняться укреплением мышц спины и пресса.
- Выпадение волос.
- Здесь стоит просто дождаться когда нормализуется гормональный фон.
- Растяжки.
Если в период беременности волосы становятся более густыми и улучшается их рост, то в послеродовой период они выглядят ослабленными, теряя свой блеск и объем.Растяжки появляются во время беременности и выглядят как беловатые перламутровые полоски. После родов, когда натяжение кожи уменьшается, растяжки становятся красными, поэтому выделяются на общем фоне. Появление растяжек более чем на 90 % связано с генетически обусловленным строением кожи, в частности с содержанием в ней волокон коллагена и эластина, обеспечивающих ее упругость и способность к растяжению.
Уход за кожей во время беременности лишь отчасти улучшает ее состояние, но это не означает, что от него можно совсем отказаться. К сожалению, если на коже груди сформировались растяжки, избавиться от них совсем не удастся, но со временем они станут менее заметными. Совместно со специальными косметическими средствами помочь в профилактике растяжек помогут дородовые бандажи и бюстгальтеры.
- Крошатся зубы.
- Поэтому во время беременности следует употреблять в пищу продукты, содержащие кальций: рыбу и молочные продукты.
- Большой живот.
Во время беременности ребёнок забирает кальций из организма матери.Первое время он выглядит так, будто вы до сих пор на шестом месяце. Сразу после родов мышцы живота растянуты, и для восстановления тонуса им понадобится время.
Объем уходит не сразу, приходится носить бандаж, пока матка не сократится до нормальных размеров. Чем активнее до родов женщина занималась спортом, тем короче будет этот период.
В любом случае, систематические тренировки мышц брюшного пресса будут способствовать формированию талии и плоского живота.
Начать тренировки можно не ранее чем через три месяца после родов, не ранее чем через полгода если было кесарево.
- Плоскостопие и увеличение размера ноги.
- Чтобы этого избежать нужно носить ортопедические стельки, ведь уплощение сводов стопы влияет на состояние колен и спины, да ещё и способствует деформациям стопы.
- Варикоз.
- Тут важно заниматься профилактикой: больше ходить пешком, по вечерам лежать приподняв ноги с помощью специальной подушки, носить компрессионное чулки или колготы.
Во время беременности размер ноги нередко увеличивается. Из-за набора веса арка стопы сплющивается, а сама ступня становится чуть длиннее и шире.Варикоз появляется во время беременности из-за гормональных изменений и растущего веса.
 Подготовка женщины к беременности
Подготовка женщины к беременности  Регулярный дородовый уход для нормального протекания беременности
Регулярный дородовый уход для нормального протекания беременности  Первый визит к гинекологу при беременности
Первый визит к гинекологу при беременности  Ведение осложненной беременности
Ведение осложненной беременности  Высокое артериальное давление при беременности
Высокое артериальное давление при беременности 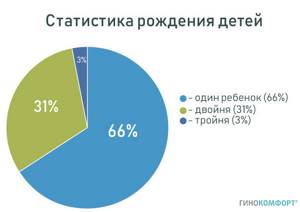 Статистика рождения детей
Статистика рождения детей  Врачебный осмотри при ведении здоровой беременности
Врачебный осмотри при ведении здоровой беременности 
Оставить комментарий