Острый миелоидный лейкоз – злокачественное заболевание системы крови, сопровождающееся неконтролируемым размножением измененных лейкоцитов, снижением количества эритроцитов, тромбоцитов и нормальных лейкоцитов. Проявляется повышенной склонностью к развитию инфекций, лихорадкой, быстрой утомляемостью, потерей веса, анемией, кровоточивостью, образованием петехий и гематом, болями в костях и суставах. Иногда выявляются изменения кожи и припухлость десен. Диагноз устанавливается на основании клинических симптомов и данных лабораторных исследований. Лечение – химиотерапия, трансплантация костного мозга.
C92.0 Острый миелоидный лейкоз
Острый миелоидный лейкоз (ОМЛ) – злокачественное поражение миелоидного ростка крови. Неконтролируемая пролиферация лейкозных клеток в костном мозге влечет за собой подавление остальных ростков крови.
В результате количество нормальных клеток в периферической крови уменьшается, возникают анемия и тромбоцитопения. Острый миелоидный лейкоз является самым распространенным острым лейкозом у взрослых. Вероятность развития болезни резко увеличивается после 50 лет.
Средний возраст пациентов составляет 63 года. Мужчины и женщины молодого и среднего возраста страдают одинаково часто. В старшей возрастной группе наблюдается преобладание лиц мужского пола.
Прогноз зависит от вида острого миелоидного лейкоза, пятилетняя выживаемость колеблется от 15 до 70%. Лечение осуществляют специалисты в области онкологии и гематологии.
Острый миелоидный лейкоз
Непосредственной причиной развития ОМЛ являются различные хромосомные нарушения. В числе факторов риска, способствующих развитию таких нарушений, указывают неблагоприятную наследственность, ионизирующее излучение, контакт с некоторыми токсическими веществами, прием ряда лекарственных препаратов, курение и болезни крови.
Вероятность возникновения острого миелоидного лейкоза увеличивается при синдроме Блума (низкий рост, высокий голос, характерные черты лица и разнообразные кожные проявления, в том числе гипо- или гиперпигментация, кожная сыпь, ихтиоз, гипертрихоз) и анемии Фанкони (низкий рост, дефекты пигментации, неврологические расстройства, аномалии скелета, сердца, почек и половых органов).
Острый миелоидный лейкоз достаточно часто развивается у больных с синдромом Дауна. Прослеживается также наследственная предрасположенность при отсутствии генетических заболеваний. При ОМЛ у близких родственников вероятность возникновения болезни повышается в 5 раз по сравнению со средними показателями по популяции.
Самый высокий уровень корреляции выявляется у однояйцевых близнецов. Если острый миелоидный лейкоз диагностируется у одного близнеца, риск у второго составляет 25%. Одним из важнейших факторов, провоцирующих ОМЛ, являются заболевания крови. Хронический миелоидный лейкоз в 80% случаев трансформируется в острую форму болезни.
Кроме того, ОМЛ нередко становится исходом миелодиспластического синдрома.
Ионизирующее излучение вызывает острые миелоидные лейкозы при превышении дозы 1 Гр. Заболеваемость увеличивается пропорционально дозе облучения.
На практике имеет значение пребывание в зонах атомных взрывов и аварий на атомных электростанциях, работа с источниками излучения без соответствующих защитных средств и радиотерапия, применяемая при лечении некоторых онкологических заболеваний.
Причиной развития острого миелоидного лейкоза при контакте с токсическими веществами является аплазия костного мозга в результате мутаций и поражения стволовых клеток. Доказано негативное влияние толуола и бензола. Обычно ОМЛ и другие острые лейкозы диагностируются спустя 1-5 лет после контакта с мутагеном.
В числе лекарственных средств, способных провоцировать острые миелоидные лейкозы, специалисты называют некоторые препараты для химиотерапии, в том числе ингибиторы ДНК-топоизомеразы II (тенипозид, этопозид, доксорубицин и другие антрациклины) и алкилирующие средства (тиофосфамид, эмбихин, циклофосфамид, хлорамбуцил, кармустин, бусульфан).
ОМЛ также может возникать после приема хлорамфеникола, фенилбутазона и препаратов мышьяка. Доля лекарственных острых миелоидных лейкозов составляет 10-20% от общего количества случаев заболевания. Курение не только повышает вероятность развития ОМЛ, но и ухудшает прогноз.
Средняя пятилетняя выживаемость и продолжительность полных ремиссий у курильщиков ниже, чем у некурящих.
Классификация острого миелоидного лейкоза
Классификация острого миелоидного лейкоза по версии ВОЗ очень сложна и включает в себя несколько десятков разновидностей заболевания, разделенных на следующие группы:
- ОМЛ с типичными генетическими изменениями.
- ОМЛ с изменениями, обусловленными дисплазией.
- Вторичные острые миелоидные лейкозы, возникшие в результате лечения других заболеваний.
- Болезни с пролиферацией миелоидного ростка при синдроме Дауна.
- Миелоидная саркома.
- Бластная плазмацитоидная дендритноклеточная опухоль.
- Другие виды острого миелоидного лейкоза.
Тактика лечения, прогноз и продолжительность ремиссий при разных видах ОМЛ могут существенно различаться.
Клиническая картина включает в себя токсический, геморрагический, анемический синдромы и синдром инфекционных осложнений. На ранних стадиях проявления острого миелоидного лейкоза неспецифичны. Отмечается повышение температуры без признаков катарального воспаления, слабость, утомляемость, потеря веса и аппетита.
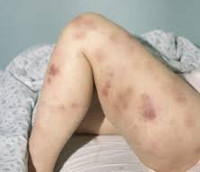
При анемии присоединяются головокружения, обморочные состояния и бледность кожных покровов. При тромбоцитопении наблюдаются повышенная кровоточивость и петехиальные кровоизлияния. Возможно образование гематом при незначительных ушибах.
При лейкопении возникают инфекционные осложнения: частые нагноения ран и царапин, упорные повторные воспаления носоглотки и т. д.
В отличие от острого лимфобластного лейкоза при остром миелоидном лейкозе отсутствуют выраженные изменения со стороны периферических лимфатических узлов. Лимфоузлы небольшие, подвижные, безболезненные. Иногда выявляется увеличение лимфатических узлов в шейно-надключичной области.
Печень и селезенка в пределах нормы или незначительно увеличены. Характерны признаки поражения костно-суставного аппарата. Многие больные острым миелоидным лейкозом предъявляют жалобы на боли различной степени интенсивности в области позвоночника и нижних конечностей.
Возможны ограничения движений и изменения походки.
В числе экстрамедуллярных проявлений острого миелоидного лейкоза – гингивит и экзофтальм. В отдельных случаях наблюдаются припухлость десен и увеличение небных миндалин в результате инфильтрации лейкозными клетками.
При миелоидной саркоме (составляет около 10% от общего количества случаев острого миелоидного лейкоза) на коже пациентов появляются зеленоватые, реже – розовые, серые, белые или коричневые опухолевидные образования (хлоромы, кожные лейкемиды).
Иногда при поражениях кожи обнаруживается паранеопластический синдром (синдром Свита), который проявляется воспалением кожных покровов вокруг лейкемидов.
В развитии острого миелоидного лейкоза выделяют пять периодов: начальный или доклинический, разгара, ремиссии, рецидива и терминальный. В начальном периоде острый миелоидный лейкоз протекает бессимптомно или проявляется неспецифической симптоматикой.
В периоде разгара токсический синдром становится более выраженным, выявляются анемический, геморрагический и инфекционный синдромы. В период ремиссии проявления острого миелоидного лейкоза исчезают. Рецидивы протекают аналогично периоду разгара.
Терминальный период сопровождается прогрессирующим ухудшением состояния больного и завершается летальным исходом.
Решающую роль в процессе диагностики играют лабораторные анализы. Используют анализ периферической крови, миелограмму, микроскопические и цитогенетические исследования. Для получения образца тканей выполняют аспирационную биопсию костного мозга (стернальную пункцию).
В анализе периферической крови больного острым миелоидным лейкозом обнаруживается снижение количества эритроцитов и тромбоцитов. Количество лейкоцитов может быть как повышенным, так и (реже) пониженным. В мазках могут выявляться бласты.
Основанием для постановки диагноза «острый миелоидный лейкоз» становится обнаружение более 20% бластных клеток в крови либо в костном мозге.
Основой лечения острого миелоидного лейкоза является химиотерапия. Выделяют два этапа лечения: индукцию и консолидацию (постремиссионную терапию).
На этапе индукции выполняют лечебные мероприятия, направленные на уменьшение количества лейкозных клеток и достижение состояния ремиссии. На этапе консолидации устраняют остаточные явления болезни и предотвращают рецидивы.
Лечебную тактику определяют в зависимости от вида острого миелоидного лейкоза, общего состояния больного и некоторых других факторов.
Наиболее популярная схема индукционного лечения – «7+3», предусматривающая непрерывное внутривенное введение цитарабина в течение 7 дней в сочетании с одновременным быстрым периодическим введением антрациклинового антибиотика в течение первых 3 дней.
Наряду с этой схемой в процессе лечения острого миелоидного лейкоза могут применяться другие лечебные программы.
При наличии тяжелых соматических заболеваний и высоком риске развития инфекционных осложнений в результате подавления миелоидного ростка (обычно – у больных старческого возраста) используют менее интенсивную паллиативную терапию.
Программы индукции позволяет добиться ремиссии у 50-70% пациентов с острым миелоидным лейкозом. Однако без дальнейшей консолидации у большинства больных наступает рецидив, поэтому второй этап лечения рассматривается, как обязательная часть терапии.
План консолидационного лечения острого миелоидного лейкоза составляется индивидуально и включает в себя 3-5 курсов химиотерапии. При высоком риске рецидивирования и уже развившихся рецидивах показана трансплантация костного мозга.
Другие методы лечения рецидивных ОМЛ пока находятся в стадии клинических испытаний.
Прогноз острого миелоидного лейкоза
Прогноз определятся разновидностью острого миелоидного лейкоза, возрастом больного, наличием или отсутствием миелодиспластического синдрома в анамнезе. Средняя пятилетняя выживаемость при разных формах ОМЛ колеблется от 15 до 70%, вероятность развития рецидивов – от 33 до 78%.
У пожилых людей прогноз хуже, чем у молодых, что объясняется наличием сопутствующих соматических заболеваний, являющихся противопоказанием для проведения интенсивной химиотерапии.
При миелодиспластическом синдроме прогноз хуже, чем при первичном остром миелоидном лейкозе и ОМЛ, возникшем на фоне фармакотерапии по поводу других онкологических заболеваний.
Что делать, если у вас диагностировали лейкоз. Вы можете помочь
«Медуза» и «Фонд борьбы с лейкемией» составили инструкцию, которая поможет сделать этот путь легче.
Лейкоз (часто говорят, что это рак крови, но это не совсем правильно) — одно из онкологических заболеваний. При нем нарушается работа костного мозга. Человеку, который с ним столкнулся, придется пройти немало препятствий. «Медуза» и «Фонд борьбы с лейкемией» составили инструкцию, которая поможет сделать этот путь легче.
Почитайте о своем заболевании
Скорее всего, до диагноза вы мало знали о том, что такое лейкоз (лейкемия — это устаревшее название) и как он лечится.
К счастью, сейчас есть разные хорошие ресурсы, на которых много написано об этом заболевании доступным языком, в том числе указаны схемы лечения.
На русском информацию о лейкозе можно найти на сайте фонда «Подари жизнь» в разделе «Справочник по болезням» (там есть сведения о разных видах лейкоза). Также вам будут полезны разделы «Библиоаптека», «Словарь медицинских терминов», «Юридическая информация».
На английском информацию о лейкозе стоит искать здесь:
Если коротко, при лейкозе в костном мозге перестают нормально вырабатываться различные клетки крови (например, лимфоциты или тромбоциты).
Со временем недоразвитых клеток становится слишком много, что и вызывает симптомы лейкоза. Если это происходит с миелобластами (предшественниками тромбоцитов, гранулоцитов и моноцитов), то лейкоз называют миелобластным.
Если с лимфобластами (предшественниками B- и T-лимфоцитов) — лимфобластным.
Все эти изменения могут быть стремительными, а могут развиваться годами. В первом случае это острый лейкоз, во втором — хронический. Оба вида приводят к тяжелым последствиям.
Чтобы поставить диагноз, врачи проводят не только некоторые анализы крови, но и биопсию костного мозга, а иногда и лимфатических узлов. В некоторых случаях нужны дополнительные анализы: например, генетический тест.
Получите второе мнение
Получить мнение другого врача — это абсолютно нормальная практика, которая помогает снизить риск ошибок при диагностике и выборе лечения. Грамотный врач, который действительно хочет вам помочь, не обидится на то, что вы обращаетесь к другому специалисту, и, может быть, даже сам рекомендует коллегу.
Но для начала нужно попросить необходимые медицинские документы у клиники, где пациент начинает лечение. Вы имеете на это полное право.
Вам нужно написать заявление (и даже можно прислать его в электронном виде), чтобы получить необходимые документы (их копии). Официального порядка, который бы регулировал, как все это делать, пока нет.
Юристы компании «Факультет медицинского права» считают, что в заявлении можно указать, в какой срок вы хотите получить документы. В любом случае их должны выдать в течение 10 дней.
Есть несколько вариантов, как получить второе мнение:
- Отдать пробу костного мозга («стекла») в лабораторию другой клиники, лучше — крупного федерального центра. Скорее всего, это будет платная услуга стоимостью несколько тысяч рублей. Но если вы получите направление на пересмотр «стекол» у своего врача, то это будет бесплатно.
- Пойти на платный прием в частную или государственную клинику (без направления прием, скорее всего, будет платным).
- Получить удаленную консультацию. Для такой консультации, вероятно, потребуется участие вашего лечащего врача: официально ее не может инициировать пациент. Телемедицинские консультации проводятся в федеральных центрах и не только.
Выберите, где лечиться
По закону вы имеете право выбрать любую медицинскую организацию страны — можете лечиться у первого врача, а можете у того, у кого спрашивали второе мнение.
Чтобы выбрать клинику, нужно в первую очередь обращать внимание на две вещи:
- Как там относятся к доказательной медицине. Если в клинике пользуются устаревшими методами лечения, то обращаться туда явно не стоит.
- Какой есть опыт у врачей в лечении таких пациентов, как вы. Вряд ли вы найдете такую статистику на сайте клиники, но можно спросить на приеме у врача. Иногда это и без того очевидно: федеральный онкологический центр точно имеет большой опыт лечения таких пациентов.
В частной клинике лечение может оказаться более комфортным, но назначения могут ничем не отличаться от тех, что будут в крупных федеральных центрах.
Некоторые частные клиники работают в системе обязательного медицинского страхования (ОМС) и внесены в соответствующие разделы территориальных программ государственных гарантий.
Так что пациент может получить медицинскую помощь в частной клинике бесплатно.
По факту попасть в федеральный онкологический центр может быть сложно, поскольку туда нужно направление, а его вам могут не дать. В этом случае пишите заявление на имя главного врача с просьбой выдать письменный отказ. Если вам повезет, в больнице испугаются такого требования и выдадут направление.
В противном случае на отказ придется жаловаться в страховую компанию, местный депздрав или минздрав, федеральный Минздрав или прокуратуру — и добиваться направления таким образом. Другая проблема, что в федеральном центре просто может не быть мест.
Тогда нет выбора — придется идти лечиться туда, где места есть.
Третья проблема: в некоторых тяжелых случаях бесплатно лечиться по полису ОМС уже нельзя — нужно получать специальную квоту. Этот процесс может сильно затянуться, поэтому в таком случае лучше обратиться к фонду, чтобы он оплатил лечение.
Лечение онкогематологических заболеваний — самое дорогое, что есть в онкологии. Это нужно учитывать, если решите ехать лечиться в другую страну.
В целом лечение онкологических заболеваний в России, хотя и бывает трудным с организационной точки зрения, может быть того же качества, что и в хороших клиниках за рубежом.
Обратитесь в фонд
Формально лечение онкологических заболеваний в России бесплатно. Однако на деле приходится платить за лекарства, которых нет в больнице, и за более хорошие лекарства.
Также деньги могут понадобиться на то, чтобы получить помощь сразу, а не ждать несколько месяцев; кроме того, на поиск, подбор, забор и доставку донорского костного мозга, если необходима его трансплантация.
Если в России подходящий донор не найден, нужно обращаться в зарубежные регистры, где числится гораздо больше потенциальных доноров. Это стоит от 20 тысяч евро.
В таких случаях часто помогают фонды: например, «Фонд борьбы с лейкемией» работает со взрослыми пациентами, «Подари жизнь» и «Живи» помогают молодым взрослым и детям, «Адвита» оказывает помощь всем взрослым и детям, а «Русфонд» — только детям.
В крупных клиниках врачи плотно сотрудничают с благотворительными фондами, и в таких случаях пациентам не надо специально искать, к кому обратиться за помощью.
Если врачи говорят, что лечение не поможет, рассмотрите другие варианты
К сожалению, не всех пациентов можно вылечить. Если врачи говорят, что все возможности лечения исчерпаны и выздоровление невозможно, получите второе мнение. Если другой врач подтвердит слова коллеги, обратитесь за паллиативной помощью, которая как раз нужна в таких ситуациях.
Также можно попробовать принять участие в клинических исследованиях.
Что, возможно, не стоит делать (а если делать, то с осторожностью) — ехать в зарубежные клиники. Дело в том, что некоторые из них соглашаются принять пациента не потому, что могут помочь, а из финансовых соображений.
Мария Цыбульская, специально для Meduza
Что важно знать о лечении острого лейкоза
Диагностика острого лейкоза
Для подтверждения или опровержения заболевания необходимо провести диагностику. В случае подозрения на лейкоз в анализе крови врачи обнаружат:
- снижение концентрации гемоглобина (анемию);
- высокую скорость оседания эритроцитов;
- снижение количества тромбоцитов;
- повышение количества лейкоцитов;
- наличие незрелых клеток крови (бласт).
Для острого лейкоза также характерно отсутствие в крови пациента незрелых лейкоцитов. Такие показатели дают основание предполагать наличие острого лейкоза. Для подтверждения диагноза, а также его уточнения берут пункцию образца костного мозга – извлекают небольшой образец ткани с помощью крупной иголки.
Миелограмма дает информацию о качественном и количественном составе клеток костного мозга. Об остром лейкозе свидетельствуют такие показатели, как рост количества бласт и лимфоцитов, резкое падение числа мегакариоцитов или же их отсутствие.
Для уточнения формы острого лейкоза проводят цитохимические анализы, иммунофенотипирование бласт, исследование методом FISH и молекулярно-генетическое исследование. На этапе диагностики пациентам с острым лейкозом также назначают HLА-типирование.
Также необходимо выявить наличие опухолевых клеток в органах пациентов. Для этого дополнительно назначают УЗИ и рентген различных органов, эхокардиографию, общий и биохимический анализы крови, коагулограмму, анализы на различные вирусные заболевания и др.
- Основным критерием острого лейкоза является наличие более 20% бластных клеток в костном мозге.
Основной рекомендацией по лечению острого лейкоза является проведение полихимиотерапии – терапии комбинацией химиопрепаратов, которые различным образом блокируют рост опухолевых клеток. Также возможно лечение лучевой терапией, таргетной терапией, иммунотерапией и трансплантацией костного мозга.
Химиотерапия при остром лейкозе:
Лечение острого лейкоза крови химиопрепаратами заключается в:
- проведении индукционной терапии острого лейкоза – интенсивной терапии химиопрепаратами для максимального уменьшения количества злокачественных клеток (5-8 недель), ввод пациента в ремиссию;
- проведении консолидирующей терапии – уничтожении оставшихся лейкозных клеток новой комбинацией химиопрепаратов, закрепление ремиссии (2-4 месяца);
- реиндукции – повторении индукционной терапии, получении пациентом высоких доз химиопрепаратов для предотвращения рецидива (несколько недель или месяцев).
Помимо химиотерапии, больному назначают дополнительное лечение возникающих во время лечения симптомов, а также препараты для профилактики нейролейкемии.
Прием поддерживающей терапии назначается, согласно разным протоколам, после 150 дня лечения и длится 2-3 года.
Читать: Лечение рака химиотерапией за рубежом
Лечение острого лейкоза лучевой терапией
Иногда, помимо химиотерапии, для лечения острого лейкоза у детей и взрослых применяют лучевую терапию.
Радиотерапия применяется при остром лейкозе в таких случаях:
- Удаление метастазов в мозгу, спинномозговой жидкости, яичках;
- Удаления метастазов шеи, которые давят на трахею и мешают дышать;
- Для уменьшения боли в костях;
- Перед трансплантацией костного мозга.
Лучевая терапия похожа на рентген с той разницей, что сила излучения намного сильнее. Сама процедура безболезненна. Каждая сессия длится всего несколько минут, хотя подготовка и настройка аппаратуры занимает больше времени.
Количество проводимых сеансов зависит от того, с какой целью используется лучевая терапия.
Пересадка костного мозга при остром лейкозе
Иногда для лечения острого лейкоза у взрослых или детей применяют трансплантацию костного мозга. Как правило, пересадка необходима пациентам из группы высокого риска – те, которые не ответили на химиотерапию или находятся в рецидиве.
В случае, если обычный курс лечения недостаточно эффективен, врачи могут назначить лечение высокими дозами химиотерапии.
Однако, побочный эффект такого лечения состоит в том, что оно полностью уничтожает костный мозг, а соответственно, и иммунитет пациента. Для того чтобы сохранить здоровье больного, проводится трансплантация костного мозга.
После того как курс химии завершен, в организм вводятся стволовые клетки, которые замещают уничтоженный костный мозг и восстанавливают его.
В качестве донора костного мозга часто выступает сам пациент. Тогда необходимые стволовые клетки извлекаются из организма до начала химиотерапии и хранятся в лабораторных условиях. Это называется аутологичной трансплантацией.
- Успешность пересадки костного мозга в передовых клиниках Турции достигает 93%.
Если аутологичная пересадка костного мозга невозможна, донором может стать другой человек. Такая процедура будет стоить дороже, но в зарубежных клиниках есть доступ к международному банку доноров.
Таргетная терапия при остром лейкозе
Таргетная терапия – специфическая группа лекарств, которая способна атаковать “слабые места” в раковых клетках. Часто она помогает в случаях, когда стандартные методы лечения – химиотерапия, лучевая терапия – оказались бессильны.
У каждого четвертого пациента с острым лейкозом в раковых клетках есть специфическая мутация – “филадельфийская хромосома”. Таргетные препараты способны распознавать аномальную мутацию и атаковать клетку, которая ее несет.
FDA одобрила несколько таргетных препаратов для лечения острого лейкоза. Поэтому, если одно лекарство не помогло, можно попробовать другое.
Во время лечения острого лейкоза таргетная терапия проводится одновременно с химиотерапией, чтобы повысить шанс ремиссии. Курс лечения может продолжаться дольше, чтобы снизить риск рецидива.
В лечении острого лейкоза у детей также применяется:
- терапия моноклональными антителами – выращенными в лаборатории белками, которые способны вести себя подобно иммунитету человека, нападая на болезнетворные клетки;
- лечение дифференцирующими агентами – препаратами, которые помогают бластным клеткам дозреть.
Лечение острого лейкоза иммунотерапией
Иммунотерапия – препараты, которые помогают собственному иммунитету пациента более эффективно распознавать и уничтожать раковые клетки.
Лечение острого лейкоза возможно при помощи CAR-T терапии. Это современный метод, который заключается в лабораторной модификации собственных клеток иммунитета человека. После того как к ним прикрепляется дополнительный рецептор, они обретают возможность атаковать раковые клетки.
Перед началом лечения пациенту обычно назначают несколько дней химиотерапии для того, чтобы подготовить организм. После этого, заранее изготовленная CAR-T сыворотка вводится через капельницу.
CAR-T терапия требует серьезной технической и профессиональной подготовки со стороны персонала, поэтому она доступна только в самых передовых онкоцентрах мира.
Протоколы лечения острого лейкоза
- Существуют различные протоколы лечения лимфобластного лейкоза. Схема назначения препаратов будет зависеть от группы риска (возраст, ответ на индукционную терапию, выраженность лейкоцитоза и т. д.), к которой относится пациент, а также иммунологического варианта заболевания. Протоколы терапии ОМЛ: BFM, HYPERCVAD, CALGB 8811 и другие.В западных клиниках руководствуются дифференцированным принципом лечения острого лейкоза, то есть используют разные протоколы в зависимости от иммунологического варианта и группы риска больного.
- Острые миелобластные лейкозы (ОМЛ) находятся на 2-м месте по частоте возникновения у детей после лимфобластных лейкозов. Кроме того, этим видом лейкемии часто болеют люди пожилого возраста. Клинические рекомендации по лечению острых лейкозов схожи между собой. Так, лечение острого миелобластного лейкоза тоже заключается в полихимиотерапии (комбинации препаратов). Если болезнь не отвечает на лечение или рецидивирует, пациенту назначают пересадку костного мозга.Подвидом острого миелоидного лейкоза является острый промиелоцитарный лейкоз. При данном виде заболевания фиксируется повышенное накопление незрелых гранулоцитов в крови и костном мозге больного. Сегодня этот подвид острого лейкоза считается одним из наиболее излечимых. Лечение острого промиелоцитарного лейкоза заключается в терапии транс-ретиноевой кислотой (ATRA) и триоксидом мышьяка. Иногда дополнительно назначают химиотерапию.
- Прогноз 5-летней выживаемости при остром лейкозе для детей составляет в среднем 75-80%, а в лучших клиниках мира показатели достигают 90%.Шансы на излечение снижаются с возрастом. Прогноз 5-летней выживаемости после лечения острого лейкоза у взрослых менее благоприятный – 25-30%. Однако есть исключения. Например, корейская клиника Самсунг демонстрирует средний процент 5-летней выживаемости у взрослых с диагнозом “острый лейкоз” – 50,7%.С миелоидным типом лейкоза взрослые пациенты живут в среднем 6 лет, но после шестидесяти лет этот рубеж преодолевает не более 10% больных.
Клиники для лечения острого лейкоза
Униклиника Наварры Читать о клинике →
В испанской клинике Наварры доступны самые передовые методы лечения острого лейкоза у взрослых и детей, включая иммунотерапию и таргетную терапию. Здесь доступна CAR-T терапия. Отделением трансплантации костного мозга заведует доктор Рифон Рока.
Клиника Лив Читать о клинике →
Клиника Лив – одна из наиболее технически оснащенных в Турции. Уход за пациентами с лейкозом проводится в соответствии с международными протоколами. Ведущие онкогематологи клиники – профессора Мехмет Хильми Догу и Мустафа Нури Йенерал. Пересадка костного мозга взрослым пациентам доступна в клинике Лив Анкара.
Университетская клиника Коч Читать о клинике →
Университетская клиника Коч в Турции располагает 44 палатами химиотерапии и 16 боксами для пересадки костного мозга. Трансплантация проводится только для взрослых. Ведущий специалист клиники по лечению острого лейкоза – профессор Ольга Мельтем Окай.
Медицинский центр Хаима Шибы Читать о клинике →
Клиника Шиба входит в ТОП-10 лучших медучреждений мира по версии Newsweek. Здесь расположено самое большое в Израиле отделение детской гематоонкологии, в котором каждый год проходит лечение более 1,200 пациентов.
Клиника Хадасса Читать о клинике →
Клиника Хадасса – одно из самых сильных онкогематологических медучреждений Израиля. Ежегодно здесь проводится более 150 пересадок костного мозга. Ведущие специалисты клиники – профессор Реувен Ор и Полина Степенски.
Читать: Сколько стоит лечение лейкоза за рубежом?
Резюме
Острый лейкоз – злокачественное поражение кроветворной системы, которое возникает из-за мутации гемопоэтических стволовых клеток. Для подтверждения заболевания необходимо провести диагностику. Она включает обширный анализ крови и пункцию костного мозга. Основной рекомендацией по лечению острого лейкоза является проведение полихимиотерапии – терапии комбинацией химиопрепаратов, которые различным образом блокируют рост опухолевых клеток. Также возможно лечение лучевой терапией, таргетной терапией, иммунотерапией и трансплантацией костного мозга. Прогноз 5-летней выживаемости при остром лейкозе для детей составляет в среднем 75-80%, а в лучших клиниках мира показатели достигают 90%. Лечение острого лейкоза для иностранцев доступно в ведущих клиниках Турции, Испании, Германии и Израиля.
Вылечить острый лейкоз возможно при адекватной терапии. Она доступна в клиниках за рубежом с которыми мы сотрудничаем. Напишите координаторам MediGlbous, если хотите записаться на диагностику или лечение рака крови.
Получить бесплатную консультацию
Острый лейкоз (острая лейкемия)
Острым лейкозом называют онкозаболевание крови и кроветворного органа — красного костного мозга, при котором нормальные лейкоциты постепенно вытесняются незрелыми (бластными) клетками, неспособными выполнять свою функцию.
В результате у больного развиваются воспаления и кровотечения внутренних органов, которые существенно ухудшают его состояние, резко снижается иммунитет, поражается нервная система. При отсутствии квалифицированной медицинской помощи неизбежно наступает неблагоприятный исход.
Заболевание характеризуется высокой агрессивностью: мутировавшие клетки быстро распространяются по организму, а их число растёт с высокой скоростью.
Виды заболевания
Онкогематологи, в зависимости от характера патологии клеток, выделяют две основные разновидности острого лейкоза крови.
- Лимфобластный. Составляет примерно 15-20% случаев. Вначале злокачественные клетки поражают костный мозг, затем распространяются в лимфоузлы, вилочковую железу и селезёнку и далее по всему организму. Характерная особенность — мутировавшие клетки лишены липидов, эстеразы, пероксидазы. Наиболее часто развивается у детей в возрасте от года до шести лет и у взрослых после сорока лет. В свою очередь, подразделяется на два вида: В-форму с благоприятным прогнозом для трети взрослых и двух третей заболевших детей, и Т-форму с крайне тяжёлым течением и печальным исходом.
- Миелобластный. Заболевание, как правило, развивается во взрослом возрасте, ему одинаково подвержены мужчины и женщины. Перспективы лечения достаточно оптимистичны: частичной ремиссии удаётся добиться для 80% больных, полное выздоровление наступает не менее чем у 20%.
Полная классификация острых лейкозов включает множество подвидов, которые различаются по морфологическим, генетическим и другим признакам, требующих специфического лечения.
Симптомы
Первые признаки, по которым можно заподозрить начало заболевания, одинаковы для всех его форм.
- Заметная потеря веса, не связанная с ограничением в пище или физическими нагрузками.
- Усталость, ухудшение общего самочувствия.
- Постоянная слабость, апатия, сонливость.
- Ощущение тяжести после еды, часто концентрирующееся в области левого подреберья и не зависящее от количества и калорийности съеденного.
- Частые инфекционные заболевания.
- Повышенное выделение пота, особенно по ночам.
- Повышенная температура тела.
По мере роста злокачественных клеток в крови появляются более выраженные симптомы острого лейкоза.
- Бледность кожных покровов, одышка из-за недостатка кислорода, переносимого кровью, анемия.
- Частые кровотечения из носа и дёсен, кровоподтёки на коже и слизистых, у женщин — обильные месячные.
- Нарушение функций поражённых внутренних органов со своими специфическими проявлениями.
- Сильные боли в костях и суставах.
- Увеличение в размерах селезёнки и печени.
- Постоянные отёки рук и лица.
Клинические признаки не дифференцируются в соответствии с классификацией острого лейкоза, поэтому определить форму болезни можно только при помощи лабораторных исследований.
Причины и факторы риска
До сих пор точно не установлены этиологические факторы, которые неизбежно становятся «спусковым крючком» для злокачественной мутации клеток. Однако риски развития острого лейкоза существенно повышаются при:
- радиационном облучении, которому подвергается человек;
- заражении определёнными вирусами, угнетающими иммунную систему (болезнь Эпштейна-Барра, Т-лимфотропный вирус и др.);
- неблагоприятной наследственности;
- курении табака;
- длительном воздействии некоторых химических соединений, в том числе лекарственных препаратов;
- стрессах, депрессивных состояниях;
- загрязнении окружающей среды.
Стадии
Онкогематологи выделяют следующие стадии острого лейкоза.
- Начальная. Протекает скрытно, длится от нескольких месяцев до нескольких лет. Диагностируется только при исследовании костного мозга, так как анализы крови показывают лишь незначительные отклонения по количеству лейкоцитов, а симптомы отсутствуют.
- Развёрнутая. В крови резко возрастает количество незрелых клеток, что приводит к ухудшению самочувствия и появлению начальных симптомов болезни.
- Ремиссия. Проявления онкопатологии уменьшаются, тем не менее, в костном мозге остаётся определённое количество бластных клеток (при полной ремиссии — не более 5%).
- Рецидив. Количество незрелых клеток в костном мозге и в крови пациента увеличивается, а его состояние ухудшается.
- Терминальная. Самая тяжёлая стадия болезни, для которой характерны многочисленные осложнения острого лейкоза: поражаются жизненно важные внутренние органы, происходят обширные кровотечения, изъязвление и некротизация тканей.
Диагностика
Пациенту с симптомами, напоминающими острый лейкоз, назначают:
- анализы крови — общий, биохимический, коагулограмма;
- изъятие костного мозга из подвздошной кости или грудины с последующим проведением цитохимического анализа, иммунофенотипирования, морфологического анализа клеток;
- пункция костного мозга и ликвора для цитологического и гистологического исследования;
- инструментальные исследования внутренних органов — УЗИ, рентгенография, КТ, МРТ для оценки степени их поражения злокачественными клетками;
- консультации невролога, отоларинголога, офтальмолога и других специалистов.
Лечение
Поскольку в перечень наиболее агрессивных злокачественных онкозаболеваний входит острый лейкоз, лечение должно начаться сразу после постановки диагноза.
Пациента помещают в онкогематологический стационар в палату со специальной вентиляцией для удаления патогенной микрофлоры.
Основным методом, как правило, является химиотерапия, которая подкрепляется переливанием компонентов крови, дезинтоксикационной терапией, профилактикой инфекций. Схема лечения состоит из основных этапов:
- индукция ремиссии — воздействие химиопрепаратов, уничтожающих бластные клетки, чтобы достигнуть максимально возможной ремиссии;
- консолидация — закрепление достигнутых результатов;
- предупреждение рецидива — исключение возврата заболевания.
При определённых формах заболевания хороший эффект даёт трансплантация стволовых клеток костного мозга, выполняемая после уничтожения бластов с помощью химиопрепаратов и лучевой терапии.
Первый этап лечения занимает от 4 до 6 недель, в это время пациент получает массированную терапию.
На этапе консолидации проводится два или три курса лечения, после чего в течение нескольких лет продолжаются поддерживающие мероприятия, которые необходимы, чтобы исключить рецидивы.
Полная ремиссия достигается при уничтожении клона патологических клеток и восстановлении нормального кроветворного процесса.
Прогнозы
Современные методы лечения позволяют перевести в фазу длительной ремиссии до 80% больных, из них до 30% случаев составляет полное выздоровление. Чем раньше обнаружено заболевание, тем более благоприятен прогноз. Тем не менее, даже для пациентов, у которых рак крови диагностирован в терминальной стадии, остаются шансы на излечение.
Профилактика
Чтобы снизить вероятность мутации кроветворных клеток, необходимо придерживаться здорового образа жизни, исключить курение табака, избегать стрессов и депрессивных состояний.
Людям с отягощённой наследственностью, подвергавшимся облучению или часто контактирующим с опасными химическими соединениями, в целях профилактики острого лейкоза следует тщательно следить за здоровьем и регулярно консультироваться с онкологом для своевременного обнаружения болезни.
Реабилитация
В перечень клинических рекомендаций при остром лейкозе в период реабилитации входят:
- мероприятия по повышению иммунитета;
- сбалансированное питание;
- дезинтоксикационная терапия;
- восстановление кишечной микрофлоры;
- антистрессовая психотерапия;
- улучшение качества сна.
В период восстановления важно выполнять все назначения лечащего врача-онколога, вовремя и полностью проходить рекомендованные лечебные курсы.
Диагностика и лечение острого лейкоза в Москве
Клиника Института ядерной медицины выполняет качественную диагностику острого лейкоза с использованием современных медицинских приборов и оборудования. При подтверждении диагноза квалифицированные онкогематологи проводят надлежащее лечение, отвечающее самым высоким стандартам, принятым в современной мировой практике.
Вопросы и ответы
Острый лейкоз крови: сколько живут с этим заболеванием?
Шансы прожить пять лет и более для детей существенно выше, чем для взрослых и составляют 75-80%. У взрослых этот показатель достигает 30%, но в некоторых клиниках превышает 50%. Длительность жизни зависит от формы заболевания: при остром лимфобластном лейкозе она составляет 2-3 года, а с миелоидной формой пациенты живут, в среднем, около 6 лет.
Коварство этого заболевания заключается в отсутствии выраженной симптоматики. Пациент ощущает ухудшение своего состояния, однако считает, что причина заключается в усталости, сезонной простуде и т. д. Обнаружить и диагностировать острый лейкоз на ранней стадии болезни могут только онкологи-гематологи, которые используют специфические методики и оборудование.
Можно ли вылечить острый лейкоз?
Как и при любом онкозаболевании, наиболее благоприятны прогнозы при максимально раннем обнаружении острого лейкоза и незамедлительном начале лечения. Возможность выздоровления существует для каждого пациента, независимо от стадии и формы болезни, поэтому необходимо не опускать руки, а обращаться в клинику ИЯМ, где вам окажут квалифицированную помощь на самом высоком современном уровне.

Оставить комментарий