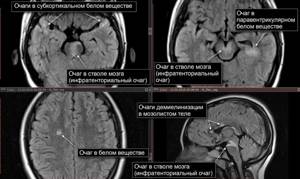
Токсоплазмоз на МРТ головного мозга
Магнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей.
Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии.
Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
- развитость и положение отдельных структур;
- соответствие интенсивности МР-сигнала норме;
- состояние извилин и борозд;
- размеры и строение желудочковой системы и подпаутинного пространства;
- параметры слуховых проходов, глазниц, придаточных синусов;
- структуру сосудистого русла;
- строение черепных нервов и церебральных оболочек;
- наличие признаков патологии (очаговые изменения, отек, воспаление, повреждения стенок артерий и вен).
Липома четверохолмной цистерны на МРТ (обведена кругом)
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
- головные боли;
- нарушения координации движений;
- дисфункции органов слуха или зрения;
- нарушения концентрации внимания;
- расстройства памяти;
- проблемы со сном;
- психоэмоциональные расстройства;
- парезы/параличи конечностей и/или мышц лица;
- чувствительные нарушения;
- судороги и пр.
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.
) или контрастирования позволяет более четко визуализировать локальные изменения.
То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).
Абсцесс головного мозга на МРТ (указан стрелкой)
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.
Опухоль головного мозга на МРТ (указана стрелкой)
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой.
Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз).
При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
- родовой травмы;
- гипоксических процессов;
- наследственных патологий;
- гипертонии;
- эпилепсии;
- энцефалита;
- интоксикации организма;
- склеротических изменений и др.
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
- мультифокальной лейкоэнцефалопатией;
- рассеянным склерозом;
- диссимулирующим энцефаломиелитом;
- болезнью Марбурга, Девика и многими другими.
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.
Очаг демиелинизации на МРТ
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего.
Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет.
В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.
Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина.
Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер).
Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.
Очаги ишемии на МРТ
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт).
Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы.
На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
- ишемию тканей;
- отек;
- некроз;
- гнойное расплавление;
- опухолевую трансформацию;
- метастатическое поражение;
- глиоз;
- демиелинизацию;
- дегенерацию и др.
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.
Острый рассеянный энцефаломиелит на МРТ
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
- атеросклерозе;
- ангиопатии;
- инсультах;
- хронической недостаточности мозгового кровообращения;
- рассеянном склерозе или иных демиелинизирующих заболеваниях;
- болезни Альцгеймера, Пика, Паркинсона и т.п.;
- энцефаломиелите и других заболеваниях.
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.
Очаговые поражения головного мозга
Некоторые заболевания и нарушения деятельности органов и систем человека могут быть следствиями «неполадок» в головном мозге, а не в самом органе. Именно головной мозг осуществляет регуляцию деятельности всех органов и систем человека, и патологические изменения в нем провоцируют патологии в тех органах, с которыми связаны соответствующие структуры мозга.
Поэтому в медицине существует такой термин как «очаговые поражения мозга», то есть патология в одном (или нескольких) участках головного мозга, которая оказывает влияние на связанные с этим участком мозга внутренние органы и приводит к развитию неблагоприятных симптомов.
На возможные очаговые поражения головного мозга могут указывать следующие симптомы:
- Головные боли, появляющиеся внезапно, без причин, интенсивные по типу сильной мигрени, опоясывающие одну или обе стороны;
- Повышение артериального давления, которое в данном случае стремится компенсировать недостаток питания вследствие дистрофии сосудов;
- Нарушения зрения, слуха, координации движений;
- Психические нарушения;
- Снижение памяти, работоспособности, повышенная утомляемость, слабость;
- Эпилептические припадки и инсульты прямо указывают на наличие очаговых поражений мозга.
Магнитно-резонансная томография – единственный метод, который позволяет буквально заглянуть под черепную коробку и увидеть все неблагоприятные процессы, которые происходят в структурах мозга, оценить их последствия и дать прогноз относительно развития заболевания. В диагностике очаговых поражений мозга магнитно-резонансная томография является «золотым стандартом», это наилучшее решение – безопасный, неинвазивный, быстрый и высокоинформативный метод диагностики.
Причинами очаговых поражений мозга могут быть:
- Дегенеративно-дисциркулярные изменения в головном мозге, вызванные недостатком питания вещества мозга из-за нарушения кровообращения (ишемическое поражение мозга, инсульт и т.п.)
- Новообразования в головном мозге, как злокачественные, так и доброкачественные, которые оказывают влияние на соседние участки мозга и вызывают в них изменения (снижение питания, отмирание, прорастание в них опухоли и т.п.);
- Черепно-мозговые травмы, характеризуются наличием гематом, отеком вещества мозга, геморрагические очаги накапливают контраст;
- Процессы демиелинизации, то есть утери миелина оболочками нервных волокон, что приводит к развитию такого заболевания как рассеянный склероз.
Магнитно-резонансная томография позволяет во-первых, определить само наличие очага, которое становится очевидным при сравнении снимков больного пациента со снимком здорового мозга. Практически все очаговые изменения выглядят как светлые пятна разного размера и формы в структуре полушарий или других участков.
Во-вторых, МРТ позволяет точно установить количество очагов. Единичные изменения в головном мозге наблюдаются практически у каждого пациента старше 50 лет. Здесь необходимо наблюдение за динамикой развития очага, меры для устранения возможных причин поражения (например, прием препаратов, улучшающих мозговое кровообращение).
Особого внимания и серьезной работы заслуживают пациенты с множественными очагами. Это является признаком наличия серьезной патологии, требует сбора подробного анамнеза, использования дополнительных диагностических методов для определения причин развития заболевания.
Что особенно важно, только МРТ обладает способностью ранней диагностики опасных очаговых поражений, вызванных, например, злокачественным новообразованием. Не стоит пренебрегать возможностями этого современного и эффективного диагностического метода, возможно, это поможет спасти жизнь вам и вашим близким.
Синдром осмотической демиелинизации. Причины, симптомы, диагностика и лечение синдрома осмотической демиелинизации
содержание
Миелин – особое вещество, которое покрывает нейроны и служит электроизолирующей оболочкой. Точнее было бы назвать миелин группой веществ, поскольку в различных участках организма состав миелина варьирует, но основой всегда служат липиды и белки со значительным преобладанием первых.
Разрушение миелиновой оболочки, учитывая ее назначение, приводит к нарушениям нормальных электрохимических реакций и связей. Вообще, демиелинизирующие заболевания (рассеянный склероз, амиотрофия и т.д.
), при которых в силу аутоиммунных или наследственных факторов начинается распад нейронных оболочек, относятся к тяжелым и проявляются грубыми нарушениями равновесия и координации, прогрессирующим снижением памяти, речи и пр.
Синдром осмотической демиелинизации (уст.
«центральный понтинный миелинолиз», «центральный мостовой миелинолиз») – достаточно редкое заболевание, обусловленное (кроме прочих причин) нарушениями электролитического баланса, в первую очередь натриевого.
Синонимические названия связаны с преимущественной локализацией процесса: поражается, главным образом, Варолиев мост – один из задних отделов мозга. Манифестировать заболевание может в любом возрасте.
2.Причины
Синдром осмотической демиелинизации является полиэтиологической патологией, т.е. в его развитии участвует, по-видимому, несколько факторов.
Следует признать, что не все из них на сегодняшний день известны и достаточно изучены, однако роль ионов натрия доказана.
Изначально синдром был обнаружен и описан для случаев тяжелого дефицита натрия в крови (гипонатриемия): к разрушению миелина может привести интенсивная и слишком быстрая коррекция, например, введением гипертонического раствора.
Позднее была установлена связь осмотической демиелинизации с алкоголизмом, истощением, обезвоживанием организма, различными расстройствами пищевого поведения (анорексия, булимия), почечной или печеночной недостаточностью, системными аутоиммунными и эндокринными заболеваниями, вирусными инфекциями и др.
3.Симптоматика, диагностика
Клиническая картина при синдроме осмотической демиелинизации настолько зависима от индивидуальных условий и факторов, что практически невозможно выделить типичный симптомокомплекс. В разных случаях отмечаются парезы и параличи (вплоть до т.н.
псевдокомы, когда двигательная активность блокирована полностью), явления эпилепсии и паркинсонизма, нарушения зрения (напр., выпадения полей), координации движений, речи, психики.
Некоторые авторы акцентирует парадоксальную независимость клинической выраженности синдрома (и уровня летальности) от масштабов демиелинизации.
Основным методом диагностики синдрома осмотической демиелинизации служит томографическая визуализация – компьютерно-рентгеновская или магниторезонансная. МРТ в данном случае считается более информативным методом по сравнению с КТ. Как правило, выявляются участки пониженной плотности, причем они могут оставаться какое-то время после клинического выздоровления пациента.
4.Лечение
Вопрос о терапии при синдроме осмотической демиелинизации на сегодняшний день является открытым и остро актуальным. Проблема пока далека от решения.
В некоторых случаях, согласно публикациям в специальной литературе, оказываются эффективными большие дозы кортикостероидных гормонов, но в других они эффекта не дают.
Важное значение придается восстановлению нормального электролитического баланса (иногда этого достаточно для полного выздоровления), особому уходу, контролю и симптоматическому лечению возможных осложнений, в частности, со стороны психики.
В целом же, продолжаются интенсивные исследования демиелинизирующих заболеваний, в том числе центрального мостового миелинолиза; есть основания полагать, что с изучением всех этиопатогенетических факторов и механизмов будут найдены эффективные способы восстановления миелиновых оболочек.
Энцефалопатия
СОДЕРЖАНИЕ
Энцефалопатия – это собирательное название, включающее однотипные поражения головного мозга, возникающие под действием различных причин. Патологический процесс сопровождается гибелью отдельных нейронов и разрушением связей между ними. При отсутствии медицинской помощи приводит к прогрессирующему ухудшению состояния вплоть до полной деградации личности.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Записаться на прием
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
- перенесенная травма;
- острая или хроническая интоксикация солями тяжелых металлов, наркотическими веществами, алкоголем;
- нарушения кровоснабжения (атеросклероз, артериальная гипертония, амилоидоз и т.п.);
- инфекционные заболевания (дифтерия, ботулизм, столбняк и другие);
- нарушения работы печени или почек, сопровождающиеся накоплением токсинов в крови;
- нарушения обмена глюкозы;
- нехватка витаминов (особенно группы В);
- задержка воды, недостаток натрия в крови и спровоцированные этим отеки;
- иммунодефицитные состояния;
- воздействие ионизирующего излучения;
- гипоксия: недостаточное поступление кислорода к клеткам головного мозга.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Степени
Границы между степенями тяжести энцефалопатии условны, но для удобства врачи пользуются следующей классификацией:
- 1 степень: клинические признаки отсутствуют, при детальном обследовании выявляются легкие изменения в структурах мозга;
- 2 степень: симптомы энцефалопатии выражены слабо или умеренно, нередко носят временный характер;
- 3 степень: тяжелые, необратимые изменения, сопровождающиеся грубой симптоматикой, пациент становится инвалидом.
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
- головная боль: может захватывать всю голову или концентрироваться в отдельных ее участках; интенсивность зависит от степени поражения и постепенно нарастает; болевые ощущения плохо купируются приемом анальгетиков;
- головокружение: возникает эпизодически, сопровождается потерей ориентации в пространстве; нередко человек вынужден пережидать это состояние в постели, поскольку малейшее движение способствует усилению симптома; состояние часто сопровождается постоянной тошнотой и рвотой;
- нарушения когнитивных функций: постепенное снижение способности адекватно мыслить является характерным признаком энцефалопатии; человек постепенно становится забывчивым, рассеянным, плохо концентрирует внимание на конкретном процессе и с трудом переключается между различными занятиями;
- эмоциональные и поведенческие нарушения: человек с трудом контролирует свои эмоции, становится раздражительным, плаксивым, быстро возбуждается; по мере прогрессирования заболевания возникает апатия, депрессия и полное нежелание делать что-либо;
- увеличение или уменьшение тонуса мышц; часто сопровождается гиперкинезами (дрожью в конечностях, навязчивыми движениями и т.п.);
- снижение зрения и слуха;
- повышенная метеочувствительность.
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Осложнения
Осложнения энцефалопатии связаны с сильным и необратимым поражением головного мозга и представляют собой предельную степень наблюдаемых симптомов:
- утрата способности к самообслуживанию вследствие двигательных или когнитивных нарушений;
- деменция: потеря знаний и навыков вплоть до полного распада личности;
- потеря зрения и слуха;
- тяжелые расстройства психики;
- судороги;
- нарушения сознания: сопор, кома;
- летальный исход.
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Записаться на прием
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
- скорректировать уровень сахара в крови;
- стабилизировать артериальное давление;
- восстановить работу печени, почек, поджелудочной железы;
- снизить уровень холестерина в крови;
- вывести токсины;
- нормализовать уровень гормонов и т.п.
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
- ноотропы (церебролизин, пирацетам): направлены на усиление метаболизма;
- кроворазжижающие средства (аспирин, пентоксифиллин и т.п.): способствуют ускорению кровотока, препятствуют образованию тромбов;
- антиоксиданты: нейтрализуют токсины;
- ангиопротекторы (кавинтон, никотиновая кислота и другие): необходимы для ускорения кровообращения и обмена веществ;
- витаминно-минеральные комплексы, аминокислоты;
- симптоматические средства: успокоительные, противосудорожные препараты и т.п.
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
- физиотерапия (рефлексотерапия, электрофорез, магнитотерапия, лазерная терапия);
- лечебная физкультура для улучшения состояния мышц, облегчения контроля за ними;
- массаж для расслабления и улучшения кровообращения;
- иглоукалывание.
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
- устранение тромба из просвета сосудов;
- расширение суженных участков артерии с установкой стента, поддерживающего стенки в правильном положении;
- шунтирование: восстановление кровотока за счет создания альтернативного пути, обходящего пораженный участок.
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
- обеспечить себе полноценный режим дня с чередованием труда и отдыха, полноценным ночным сном;
- минимизировать стрессы;
- правильно и сбалансировано питаться, не допускать переедания и избыточной массы тела;
- обеспечить достаточное поступление витаминов и микроэлементов;
- отказаться от курения, наркотиков, алкоголя;
- в умеренном количестве (не профессионально) заниматься спортом;
- своевременно выявлять и лечить хронические заболевания: гипертонию, сахарный диабет, атеросклероз;
- обращаться к врачу при первых признаках неблагополучия.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
- назначим наиболее подходящую терапию, распишем курс лечения и частоту его повторения;
- проведем все необходимые манипуляции (постановка капельницы, внутривенные и внутримышечные инъекции) в комфортабельных условиях дневного стационара и манипуляционного кабинета;
- дополним терапию современными физиотерапевтическими процедурами;
- проведем курс массажа и назначим ЛФК для максимальной эффективности.
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Преимущества клиники
Если Вам требуется полноценное обследование и качественное лечение, добро пожаловать в клинику «Энергия здоровья». Здесь Вас ждут:
- опытные специалисты, регулярно повышающие квалификацию, чтобы быть в курсе всех новых тенденций в мире медицины;
- современное диагностическое оборудование;
- все необходимое для проведения физиотерапии, массажа, ЛФК;
- собственный дневной стационар для медленного капельного введения лекарственных средств;
- доступные цены на все услуги.
Если у Вас или Ваших родственников появились признаки энцефалопатии, не затягивайте с обращением к врачу. Чем будет начато лечение, тем лучше результат. Запишитесь в клинику «Энергия здоровья» и позвольте нашим врачам подобрать оптимальную терапию.
Рассеянный склероз | #04/99 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи
| Рисунок 1. МР-томограмма мозга, показывающая более плотные участки белого вещества, типичные для рассеянного склероза |
Морфологически рассеянный склероз (РС) характеризуется многочисленными очагами демиелинизации в головном и спинном мозге, которые отличаются от нормальной нервной ткани цветом и консистенцией. Микроскопически это картина периаксиальной демиелинизации нервных волокон. Происходит разрастание микроглии соединительной ткани, формируются глиозные рубцы, замещающие погибшую ткань. Так образуется неактивная бляшка РС, плотная на ощупь, имеющая сероватый оттенок.
Несмотря на многолетние исследования, причина возникновения РС до сих пор не выяснена. Условно исследование этиологических факторов можно разделить на две группы.
- Изучение генетического фактора. РС является мультигенным заболеванием с вовлечением локусов, имеющих разное значение в разных этнических группах. Проявление генетической предрасположенности к РС также зависит от внешних факторов.
- Изучение внешнего фактора. РС встречается чаще в крупных городах с населением больше 1 млн. жителей, а также у людей, имеющих многочисленные контакты с другими людьми в силу их профессии. Высокий уровень заболеваемости и его тяжелое течение наблюдается в областях с развитой промышленностью и загрязненной окружающей средой.
К внешним этиологическим факторам относится также инфекционный фактор экзогенной интоксикации.
В многообразии клинических проявлений РС можно выделить две группы симптомов.
Первая группа включает наиболее распространенные классические симптомы, которые являются непосредственным проявлением поражения проводящих путей мозга. Сюда же входят симптомокомплексы, отражающие особенности клинических проявлений многоочагового демиелинизирующего процесса. Ко второй группе относятся редкие клинические проявления заболевания.
Симптомы поражения пирамидного пути. Это наиболее частое поражение при РС, оно составляет 85-97%. В зависимости от локализации очага возникают геми- или парапарезы, реже монопарезы.
Наиболее часто страдают нижние конечности, реже верхние; они вовлекаются позднее. Клинически проявляются патологические пирамидные рефлексы, повышение надкостничных, сухожильных рефлексов, снижение или полное отсутствие брюшных рефлексов.
Последний симптом — это тонкое, раннее проявление заинтересованности поражения пирамидного пути.
Центральные парезы и параличи сопровождаются изменениями мышечного тонуса — как спастикой, так и гипотонией, дистонией. Одной из проблем для больных РС представляется повышение тонуса по спастическому типу. Как правило, оно наблюдается у больных с нижними парапарезами.
| Рассеянный склероз — демиелинизирующее заболевание, которое характеризуется признаками многоочагового поражения нервной системы. Впервые был описан Шарко в 1968 году. Высокая значимость проблемы определяется его значительной распространенностью, а также тем, что заболевают преимущественно лица молодого возраста |
Симптомы поражения мозжечка. Встречаются в 62-87% случаев. Больные жалуются на нарушение походки и равновесия. Клинически проявляются нарушениями координации и снижением мышечной силы. Часто встречается динамическая и стратегическая атаксия, дисметрия, асинергия, интенционное дрожание, скандированная речь, мегалография. Характерно пароксизмальное нарастание атаксии до невозможности ходить.
Симптомы поражения черепных нервов. Наблюдаются в 36-81% случаев.
Очаги демиелинизации зачастую образовываются во внутримозговых частях нервов, поэтому могут отмечаться симптомы как центрального, так и периферического поражения двигательных черепных нервов, чаще III, V, VI, VII пары нервов. Наиболее частым клиническим симптомом поражения ствола мозга являются глазодвигательные нарушения, которые вызывают двоение.
Характерен симптом дискоординированного движения глазных яблок, недоведение глазных яблок в стороны, иногда наблюдается легкий птоз. Редко встречаются изменения зрачковых реакций. Одним из основных проявлений РС является нистагм как следствие поражения верхних отделов ствола.
Симптомы нарушения чувствительности. Встречаются у 56-92% пациентов. Один из наиболее частых симптомов РС — изменение глубокой и поверхностной чувствительности.
Чаще на ранних стадиях отмечается небольшое расстройство болевой чувствительности, дизестезия в дистальных отделах конечностей.
Особенностью нарушений чувствительности является то, что больные не могут четко их описать и часто предъявляют жалобы на онемение и жжение в конечностях.
Симптомы зрительных нарушений. Встречаются в 36-52% случаев. К зрительным нарушениям относится снижение остроты зрения, а также изменение полей зрения. Часто ретробульбарный неврит является первым симптомом заболевания. При офтальмологическом исследовании выявляются центральные скотомы, сужение полей зрения, преходящее снижение остроты зрения.
Симптомы нарушения функции тазовых органов. Наблюдаются в 26-53% случаев. Это один из первых и наиболее часто встречающихся симптомов при РС.
Наиболее рано проявляются нарушения мочеиспускания по центральному типу, могут быть как учащения, так и задержка мочи, а также императивные позывы. На более поздних стадиях это, как правило, недержание мочи.
У мужчин может быть снижение потенции, связанное с повреждением спинного мозга очагом демиелинизации.
Нейропсихологические симптомы. Имеют место в 65-95% случаев. Они могут включать в себя нарушение памяти, остроты мышления и всевозможные нарушения эмоционального характера.
Особое внимание заслуживает депрессия с состояниями апатии и тревоги. Часто при РС отмечается эйфория, сочетаемая со снижением интеллекта.
У женщин отмечаются истерические реакции, что является причиной несоответствия жалоб больной и объективной неврологической симптоматики.
- Пароксизмальные состояния 5-17%. Это могут быть короткие сенсорные и моторные расстройства, тонические спазмы, гемифациальные спазмы, острые приступы икоты и зевоты.
- Вегетативные нарушения. К ним относятся симпато-адреналовые кризы, приступы гипотонии, брадикардии.
- Симптомы поражения периферической нервной системы. Сюда относятся синдром полинейропатии, а также развитие мышечной атрофии.
Возрастные границы РС в настоящее время подвергаются пересмотру. Встречаются сообщения о развитии заболевания как в пожилом, так и в старческом возрасте. Но более актуальна проблема заболевания в детском возрасте.
Описаны случаи развития РС в двухлетнем возрасте, а в материалах НИИ неврологии АМН отмечено самое раннее начало заболевания в возрасте 11-15 лет. Диагностика РС в детском возрасте еще более затруднительна из-за многообразия синдромологических вариантов и типов течения.
Полиморфизм РС сильно затрудняет раннюю диагностику. Число и диапазон ошибок остаются значительными. Важнейшие критерии диагностики:
- начало болезни в молодом возрасте;
- полиморфизм клинических проявлений;
- мерцание “симптомов” даже на протяжении суток;
- волнообразное течение болезни.
Для обследования пациентов с подозрением на РС определен оптимальный диагностический алгоритм:
- Клиническая картина, выявление неврологического поражения.
- МРТ головного мозга, спинного мозга.
- Офтальмологическое обследование.
Патологические изменения при МРТ наиболее часто локализуются в перивентикулярной области. Редко очаги демиелинизации видны в стволе и мозжечке. Отчетливой связи между числом очагов демиелинизации и тяжестью заболевания не наблюдается.
В начальных стадиях РС следует дифференцировать с ВСД, невротическими расстройствами, синдромом Меньера, ретробульбарным невритом, опухолью головного и спинного мозга, мозжечка, рассеянным энцефаломиелитом, дегенеративными заболеваниями нервной системы.
Спинальные формы РС могут проявляться аналогично опухолям спинного мозга. Но симптоматика РС в начальных стадиях характеризуется меньшей выраженностью парезов, чувствительных и тазовых расстройств.
От болезни Штрюмпеля РС отличается наличием признаков поражения других отделов нервной системы.
Течение РС носит хронический характер. В большинстве клиник приняты следующие термины для обозначения периодов заболевания.
- Обострение: появление нового симптома или группы симптомов после того, как состояние больного оставалось стабильным в течение месяца.
- Ремиссия: отчетливое улучшение состояния больного в виде уменьшения выраженности или исчезновения симптома или группы симптомов, которое длится не менее суток.
- Хроническое прогрессирование: увеличение тяжести симптома заболевания в течение двух месяцев без стабилизации состояния.
- Стабилизация: отсутствие обострения, прогрессирования и ремиссии не менее одного месяца.
- Ремитирующее течение: течение с обострениями и ремиссиями без признаков прогрессирования. Различают также мягкое и злокачественное течение РС. К первому относят продолжительное протекание (10-15 лет и более) заболевания, сопровождающееся минимальными нарушениями. При злокачественном течении наступает полная инвалидизация больного в течение первых пяти лет.
Если заболевают люди старше 40 лет, при этом болезнь носит ремитирующий характер с первой ремиссией не менее года и длительностью первого обострения не более трех месяцев, то можно говорить о благоприятном процессе заболевания. Все остальные случаи считаются неблагоприятными.
Лечение РС складывается из мероприятий, направленных на борьбу с демиелинизацией ЦНС, и симптоматической терапии. К методам, направленным против демиелинизации, относят лечение обострений и хронически прогрессирующего заболевания.
Некоторые виды терапии способны уменьшать частоту и выраженность рецидивов. Поскольку ни один из известных способов не вызывает ремиелинизацию, то главной задачей является замедление или стабилизация нарастания неврологического дефекта.
Препаратом выбора при лечении РС остаются кортикостероиды и препараты АКТГ. Полагают, что их назначение особенно показано во время острых эпизодов, частых рецидивов.
Эти средства призваны ограничить воспалительный процесс и степень разрушения миелина.
Одним из методов лечения РС является плазмоферез, обычно в сочетании с гормонотерапией. Наблюдается положительный эффект при лечении бетафероном. Он эффективен в основном при ремитирующей форме РС.
Его назначают для уменьшения частоты обострений, а также для снижения скорости прогрессирования патологического процесса.
Это говорит о том, что бетаферон не излечивает полностью, а лишь приостанавливает прогредиентное развитие заболевания.
Что касается эффективности биологических препаратов, то судить об этом трудно, так как нет объективных лабораторных маркеров для оценки активности демиелинизирующего процесса.
К симптоматической терапии РС относится лечение спастичности и флексорных спазмов. В этих случаях применяют миорелаксанты.
В период ремиссии назначается общеукрепляющая, ноотропная, сосудистая терапия, поощряется физическая нагрузка.
В целях профилактики больные должны избегать инъекций, интоксикации, переутомления, не рекомендуется смена климата, противопоказана гиперинсоляция. Вопрос о беременности и родах обсуждаем, хотя чаще в литературе встречаются данные об обострении заболевания в этот период.
Клинический случай
| Рисунок 2. Компьютерная томограмма головного мозга: выявлены характерные для рассеянного склероза изменения |
Женщина, 32 года, предъявляла жалобы на преходящую слабость в левой руке и ноге в течение года. Этот симптом почти полностью исчез за два месяца до госпитализации, но за последнюю неделю перед госпитализацией левая нога настолько ослабла, что больная часто спотыкалась при ходьбе. В течение последних трех месяцев отмечалось периодическое недержание мочи. В возрасте 18 лет имел место эпизод диплопии, которая спонтанно регрессировала.
Неврологическое обследование выявило бледность височной половины диска левого зрительного нерва, слабость в левой руке при пожатии, повышение рефлексов на левых конечностях, отсутствие поверхностных брюшных рефлексов с обеих сторон, симптом Бабинского слева. Наблюдалась гемиплегическая походка. Миелография и исследование спинномозговой жидкости не выявили патологических изменений. Выявлены характерные изменения на КТ (рис. 2)
Таким образом, у больной был диагностирован рассеянный склероз.
Оставить комментарий