
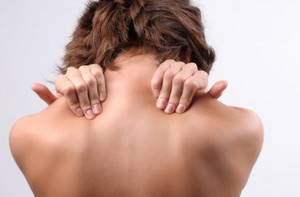
Травмы спины могут привести к напряжению мышечных тканей. Такое состояние может навредить всему опорно-двигательному аппарату, а спазмы могут долго не проходить. Однако комплекс упражнений может надолго избавить от этого недуга.
Результатом длительного напряжения может стать сдавливание дисков позвоночника, что в свою очередь может повлечь за собой ряд неприятностей, например, привести к неправильной работе головного мозга.
Также при спазмах защемляются нервные волокна и сосуды, клетки не получают достаточное для нормальной работы организма количество кислорода. Из-за накапливания молочной железы могут появиться сильные боли в мышцах.
Если боли при спазмах сопровождаются мышечной дистрофией, покалыванием, возможно, это разрыв диска.
Чем опасно мышечное напряжение?
Ряд проблем, которые могут возникнуть при мышечном напряжении:
- Ухудшение зрения.
- Боли могут ощущаться в других местах.
- Хронические мигрени.
- Искривление позвоночника.
Поясница и шея – это те отделы позвоночника, которые больше склонны к спазмам, так как физические нагрузки в основном приходятся именно на них.
Причины появления мышечных болей, и как с ними справиться
Спазмы обычно проявляются при движениях тела, выполненных быстро или резко, при повышенной нагрузке на спинной отдел.
Факторы, приводящие к напряжению мышечной мускулатуры:
- Переохлаждение.
- травмы позвоночника.
- Чрезмерные нагрузки.
- Заболевания, вызванные инфекцией.
- Неправильная постель – она не должна быть очень мягкой.
Мышечное напряжение развивается по следующей системе: все внутримышечные волокна вместе сокращаются при спазмах. Чтобы уберечься от дальнейшего негативного воздействия, организм ставит защитный барьер. Первые дни облегчение больному может дать комплекс физических упражнений. Прогревание и массаж противопоказан (только в первые дни заболевания).
Лечение медикаментами
Таблетки помогут облегчить состояние пациента, только убрав на время симптомы, но напряжение с мышц не снимется, а болевые ощущения вернутся снова.
Прогревающие процедуры
При воздействии теплом можно снять напряжение и нормализовать кровоток в проблемном участке. Различные гели, мази тоже будут полезны. Бани, горячие ванны способствуют снятию напряжения. Улучшится кровоснабжение, в результате снижается и воспалительный процесс.
- Гимнастика, которая позволит расслабиться
- Выполняя определенные движения, причем регулярно, можно добиться того, что болевые ощущения больше не будут вас беспокоить, поскольку мышцы, находящиеся в напряженном состояние, будут расслабляться.
- Вот некоторые из них:
- Лежа на полу, полностью расслабляемся, двигаем стопами, направляя их в разные стороны.
- Покачиваем головой в разные стороны.
- Комплекс из двух упражнений, которые описаны выше, плюс одновременное покачивание и стоп, и головы.
- В положении лежа на спине, приподняв руки на уровне груди, нужно соприкоснуться локтями, и покачиваться.
- Носками упираясь в пол, лягте на живот. Головой упереться в ладони. Двигайте пятками в разные стороны.
- Делайте отжимания, прижавшись нижней частью тела к полу, лежа на животе.
- Находясь, как и в предыдущей позе, тянем правую руку и левую ногу одновременно. Зафиксируйтесь на пару секунд. То же повторяем с другой ногой и рукой.
- Садимся, ноги убираем под себя, стопами пытаемся обхватить свой таз, руки на бедрах, головой вытягивайтесь вверх. Вращайте верхней частью тела, начиная с груди.
- Сидя на стуле со спинкой, согните ноги в коленях и подтягивайте их к груди, удерживая на минуту.
- Ноги на ширине плеч, положите руки на стену, уперевшись в нее. Нужно коснуться грудью стены.
- Встаньте к стене спиной, прижавшись к ней ладонями. Между стеной и вами примерно метр. Тихонечко опускайтесь, как будто ходите по ней руками, только не перестарайтесь. Если нет физической подготовки, данное упражнение для вас не подходит, оно может ухудшить ваше состояние. Можно выполнять и без упора.
- Вам нужно встать на четвереньки.Сползти на пол. Грудь касается пола. Потянув руки вперед нужно остаться в этом положении некоторое время.
Напряженность в мышцах проходит, если данный комплекс прорабатывать регулярно.
Что делать, чтобы расслабить шею
Для снятия напряженности мышц шеи нужно:
- Максимальный поворот головой в правую сторону, вернуть в исходное положение, а потом повернуть в левую.
- Плечи остаются неподвижными, а голову нужно наклонять в разные стороны, стараясь дотянуться до них.
- До предела наклоняем голову вперед, упираясь ладонями в лоб, немного отдыхаем, потом повторяем упражнение несколько раз.
- Руки убираем за затылок, сцепив их в замок, опрокидываем голову назад, также оказывая сопротивление.
- Двигаем плечами вверх-вниз по пятнадцать-двадцать раз. Можно использовать гантели.
Все нужно делать очень аккуратно, не делая резких движений.
Для одновременного расслабления мышечного каркаса не только самой спины, но и шейного отдела, подойдут следующие рекомендации:
- В положении стоя вращаем по очереди одним, потом вторым плечом, на каждое плечо делаем не менее 20 подходов.
- Стоя на четвереньках, упираемся в пол конечностями, хорошенько выгибаем спину, приняв позу «кошки».
- Лежа на животе, руки убираем назад, сцепляем в замок. Потом их тянем назад и выпрямляем плечи, тянем голову выше.
- Наклоняем корпус, встаем и тянем руки вперед.
Дыхательная гимнастика
С помощью дыхательной гимнастики можно облегчить состояние. Нужно напрягать мышцы при вдохе и расслаблять на выдохе. Упражнения, приведенные ниже, помогут избежать проблем с позвоночником и мышцами:
- При сидячей работе нужно выбрать удобный стул, чтобы обеспечить поддержку пояснице.
- Одеваться по погоде (относится и к головному убору).
- Периодически расслаблять мышцы спины при сидении за столом.
- Стараться не нервничать, избегать стрессов.
- Правильно питаться.
К.М.Н., академик РАМТН М.А. Бобырь
- Кремы-бальзамы доктор Бобырь Лечись во сне! Матрасы Бобыря
- Почему возникает боль в бедре при беге: как предотвратить появление болевых ощущений С детства люди много двигаются и бегают. С возрастом такая тенденция наблюдается все меньше, но, остаются любители легкоатлетического вида спорта. Так как мышечные ткани, кости, хрящи, сухожилия с…
- Гимнастические упражнения, позволяющие избавиться от остеохондроза шейного и грудного отдела позвоночника Данная патология опорно-двигательного аппарата в последние годы охватывает все больший процент населения земного шара, причем ее формирование в большинстве случаев связано с предшествующим…
- Ушиб позвоночника и его лечение Скелет – это основа и поддержка всего человеческого организма. Позвоночник в данной структуре играет далеко не последнюю роль. Он является самым большим, функциональным, самым сложным и самым…
- Псориатический артрит. Причины возникновения, симптомы, диагностика, народные и медикаментозные методы лечения Псориатический артрит – это особая форма псориаза, которая выражается воспалением суставов, их деформацией и изменением кожных покровов. Причиной возникновения данного заболевания являются иммунные…
- Халили Рамазан Нусретович – Врач с большой буквы, врач от Бога! Я очень счастлива, что встретила его. Он не только верно поставил диагноз с первого приёма и разъяснил это доступным языком, но и вылечил полностью. Как хорошо, что есть такие врачи. Он не только хороший врач, но и человек. Очень… Читать дальше
- Очень благодарна Александру Сергеевичу Бабий. Очень хороший приятный врач. Я пришла с болями в пояснице и уже через 15 мин чувствовала себя отлично. Александр Сергеевич опровергнул заключение по МРТ, поставив правильный: остеохондроз и плечелопаточный периартрит. Лечение у этого врача… Читать дальше
- Уже 15 лет, с некой периодичностью, прохожу лечение в клинике «Бобыря», в связи с наличием хронических заболеваний. Несмотря на свой возраст (63 г.) от лечения получаю лишь удовольствие! За мануальной терапией обычно следом делаю массаж. Очень радует возможность в клинике пройти комплексную… Читать дальше
- Спасибо большое доктору Котову Алексею Владимировичу, который за 2 сеанса привел меня в стабильно комфортное состояние после обострения грыжи в пояснично-крестцовом отделе позвоночника. Врач владеет мягкими методиками, очень интеллигентный, вдумчивый, дает грамотные рекомендации и нужную домашнюю… Читать дальше
Как избавиться от хронической боли?
Некоторые люди постоянно испытывают боль, буквально живут с ней, и этому нет никаких физиологических объяснений. Они ходят по врачам, сдают кучу анализов, но не находят никаких очевидных причин своего состояния. Однако это вовсе не значит, что они все выдумывают или хотят внимания докторов.
Такие люди действительно чувствуют боль, просто эта боль психосоматическая, ее причины не кроются в физических травмах или воспалительных процессах. Людям с такой болью очень тяжело жить, они чувствуют отчаяние и безысходность и часто впадают в депрессию.
В большинстве таких случаев, все, что нужно сделать – это довериться психотерапевту и научиться правильно работать с собственными ощущениями.
Боль может быть разной. Например, она может иметь четкую физиологическую причину: какая-то травма, перелом или воспаление. Но бывают хронические боли, у которых нет очевидной причины.
Люди с такой болью постоянно проходят проверки, обращаются к разным врачам, но у них не находят никакого источника боли.
То, что человек точно испытывает боль, могут показать такие инструментальные проверки, как функциональная магнитно-резонансная томография или ЭЭГ – когда можно увидеть активность участков мозга и нервной системы при болевых ощущениях.
Хроническая боль может ощущаться человеком как боль в любой части тела, например, в ноге или руке, но обычно такие боли выражаются в виде мигреней и болей в районах поясницы, коленей и спины. А бывает, что болит все тело полностью, такое заболевание называется “фибромиалгией”.
Страдая в течение долгого времени от боли, человек начинает испытывать отчаяние.
Хроническая боль, у которой нет физиологического объяснения, обычно появляется внезапно. Она может начаться почти неощутимо, а потом постепенно усилиться, или же бывает так, что сразу приходит острая боль. Как правило, чтобы стать хронической, боль должна регулярно возвращаться или непрерывно ощущаться длительное время.
Страдая в течение долгого времени от боли, человек начинает испытывать отчаяние. Сначала он пытается выяснить причину, и обращается к самым разным врачам, а врачи ничего не могут найти. Человек чувствует раздражение и возмущается, что никто не может ему помочь.
Тем более, что с каждой новой безрезультатной проверкой ему пытаются донести, что проблемы у него с головой, и советуют обратиться к психиатру. В итоге, когда такой пациент понимает, что никто не может ему помочь, он машет на все рукой и все-таки идет к психиатру в надежде, что он то точно ему все объяснит.
Чаще всего он и там не находит помощи, так как не все психиатры знают, что с подобной проблемой пациента нужно направлять на психотерапию.
Когда человек в течение длительного времени испытывает боль, это влияет на его поведение и жизнь. Боль заставляет его становиться более замкнутым и необщительным, сузить жизненное пространство. Такие люди все меньше и меньше функционируют в обществе, реже работают или вовсе бросают работу и оформляют инвалидность.
Они перестают видеться с друзьями, заниматься спортом, заедают свое депрессивное состояние. Такие люди испытывают депрессию по-своему. Это не клиническая депрессия, которая заложена в человеке генетически – она связана именно с болью. Уходит боль – заканчивается и депрессия.
Из-за того, что люди с хронической болью часто заедают свое состояние, многие из них страдают от ожирения.
Если человек с хронической болью все-таки решается прийти к психотерапевту, специалисту требуется много времени, чтобы преодолеть барьер недоверия.
Ведь чаще всего пациент еще долгое время остается убежден в том, что боль имеет физиологическую причину, которую просто никто не может обнаружить.
И конечно, в первую очередь, психотерапевт убеждается в том, что все необходимые физиологические проверки уже пройдены. Только когда становится точно понятно, что у боли нет физиологической причины, психотерапевт начинает лечение.
Если психотерапевт понимает, что боль пациента объясняется психосоматикой, он пытается выявить, что могло стать изначальным психологическим триггером.
Прежде всего, специалист выясняет, когда пациент начал чувствовать боль, после чего она появилась. Он узнает, как в этот период у пациента складывались взаимоотношения с близкими, какой была ситуация на работе.
Если психотерапевт понимает, что боль пациента объясняется психосоматикой, он пытается выявить, что могло стать изначальным психологическим триггером.
Как правило, в процессе терапии выявляется травмирующее воспоминание, тревожащее событие или психологическая травма, спровоцировавшая возникновение боли. Такой причиной может стать конфликт на работе, какая-то стрессовая ситуация в семье.
Когда причина выявлена, психотерапевт старается с помощью психологических методов убрать острую боль. На самом деле, человеку становится легче, когда он начинает доверять психотерапевту и самостоятельно включается в работу, выполняет все рекомендации.
Это дает пациенту силы, добавляет уверенности в себе и влияет на физиологические корреляты боли. Одним из самых эффективных методов работы с такой болью становится медитация. Она учит человека вовремя отступить от боли, взглянуть на неё со стороны и расслабиться.
Пациент начинает понимать, как замечать боль еще до ее начала и как не позволить ей усилиться.
Обычно процесс лечения хронической боли у психотерапевта занимает от 2 сеансов до 3-4 месяцев, в зависимости от конкретной проблемы. Это не столько зависит от характера боли и ее причины, сколько от самого человека, от его вовлеченности в процесс лечения.
Если он готов следовать всем рекомендациям и советам специалиста, для лечения может быть достаточно всего нескольких встреч. Боль проходит, становясь слабее и проявляясь все реже.
Однако самая важная работа происходит после того, как человек научился взаимодействовать со своей болью – всю оставшуюся жизнь ему необходимо следить за тем, чтобы боль не возвращалась. Ведь в жизни много тревожащих моментов, которые могут снова запустить механизм боли.
Симптомы болезни — боли во всем теле
Боли и их причины по категориям:
Боли и их причины по алфавиту:
А Б В Г Д Е Ж З И К Л М Н О П Р С Т У Ф Х Ц Ч Ш Щ Э Ю Я
Больные с высокой температурой предъявляют жалобы на повышение температуры тела или наличие озноба, чувство жара, повышенную потливость, боль во всем теле.
При систематическом (утром и вечером) измерении температуры тела обращается внимание на тип лихорадки (высота температуры, ее суточные колебания, длительность повышения температуры тела и т.д.).
Определенный тип лихорадки (температурной кривой) характерен для отдельных инфекционных заболеваний и несет ценную информацию.
Поэтому всем инфекционным больным, находящимся на лечении дома и, тем более, в больнице, температура тела измеряется минимум 2 раза (утром и вечером). Дома температура тела больного записывается на отдельном листе, чтобы потом предоставить эти информативные данные врачу.
Причины боли во всем теле: — Помимо чрезмерной физической нагрузки, различных травм и вирусных заболеваний — от простуды или гриппа до воспаления легких, в результате чего вы можете чувствовать боли во всем теле, существуют другие причины подобных расстройств, действие которых пока еще не вполне ясно. На вторжение вирусов в организм иммунная система отвечает защитной реакцией — развитием воспалительною процесса, с которым и связаны боли в мышцах. — В результате укусов некоторых клещей, являющихся переносчиками инфекционных заболеваний, могут возникать боли во всех суставах. Хотя угроза, исходящая от этих паразитов, в настоящее время несколько уменьшилась, проблема возникновения расстройств остается. Признаками заболевания вследствие укуса клеща являются сыпь в виде пузырьков с прозрачной жидкостью, покраснение кожи в месте укуса или на других участках тела (а подтверждением факта укуса может служить прогулка в лесу за несколько недель до появления болей). — Боль во всем теле может быть признаком гематологических заболеваний (лейкозы, лимфомы), а также онкологической патологии (рак) — Возникновение болей во всем теле может быть связано с некоторыми другими заболеваниями. Так, при поражении суставов боли распространяются на близлежащие мышцы. Причиной этих расстройств могут быть заболевания соединительной ткани или аутоиммунные нарушения, в частности ревматоидный артрит или (в редких случаях) волчанка. Симптомы этих заболеваний бывают различной степени тяжести, и мягко протекающие формы заболеваний ошибочно рассматриваются как другие расстройства. При ревматоидном артрите боли обычно бывают сильнее выражены по утрам, когда человек начинает заниматься чем-либо после периода ночного покоя. Однако вскоре, после 30-60 минут движения состояние улучшается. Артриты вследствие дегенеративных изменений костной ткани (так называемые остеоартриты) обычно проявляются усилением боли ближе к концу дня. — Подавляющее большинство инфекционных больных жалуется на общее недомогание, слабость, разбитость, чувство боли во всем теле, боли в мышцах, суставах, нарушение сна и почти всегда, головную боль. Интенсивность перечисленных страданий инфекционного больного зависит прежде всего от характера, тяжести и формы заболевания. Большинство инфекционных болезней протекает с повышением температуры тела выше 37,0 С. Правда, существуют заболевания, когда интоксикация (общая слабость, мышечная слабость, адинамия, холодный пот и т.п.) очень выражена, а температура тела даже понижена (ниже 36,6 С) — ботулизм, пищевое отравление токсинами (ядами) некоторых бактерий. Инфекционист Ревматолог Гематолог Онколог
Вы испытываете боль во всем теле? Вы хотите узнать более детальную информацию или же Вам необходим осмотр? Вы можете записаться на прием к доктору Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику: Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас болит все тело? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными.
Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно.
Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом.
Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой.
Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме.
Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие виды боли на букву «в»:
Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Если Вас интересуют еще какие-нибудь симптомы болезней и виды боли или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Простые способы уменьшить хроническую боль — Про Паллиатив
На протяжении нескольких веков до середины XX века врачи ориентировались на биомедицинскую модель болезни. Боль воспринималась как процесс, связанный исключительно с органическим повреждением органов и тканей.
Принимая пациента с болевым синдромом, врач был уверен, что локализация боли указывает на причину ее возникновения. Задача врача заключалась в том, чтобы найти и устранить причину боли, и, если она не была обнаружена, он не мог помочь пациенту.
Врачи не предполагали, что боль в колене может быть связана с изменениями в головном мозге, а на ее интенсивность и характер проявления влияет множество факторов.
В 70-е годы XX века появилась биопсихосоциальная модель болезни, которая стала учитывать личностные переживания, эмоции, поведение и социум пациента. Под влиянием этой модели изменилось и представление о боли. Боль стала восприниматься как психофизиологический феномен, в управлении которым участвует головной мозг.
Боль всегда субъективна, и каждый человек ощущает ее по-своему, в зависимости от возраста, гендера, генетики, психологических факторов, физической нагрузки, умственной нагрузки, традиций страны проживания, социальных факторов, взглядов, привычек и нейропластичности – способности мозга меняться под воздействием пережитого опыта.
Любая патология, воспаление или повреждение, например, порез пальца, запускают боль по следующей схеме: травма или воспаление действует на болевые рецепторы (ноцицепторы), расположенные в органах, которые передают сигнал по нервной системе в головной мозг.
Кроме того, современные исследования показывают, что в мозге существуют собственные системы, которые могут модулировать, менять восприятие боли. Это осуществляют опоидные, серотониновые, норадренергические системы.
Чем больше эндорфинов, серотонина, норадреналина выработано этими системами, тем сильнее торможение боли. Даже при наличии серьезной патологии эти системы могут работать по принципу ингибирования, и тогда боль будет ощущаться слабо.
Но под воздействием различных факторов (страх, тревога, депрессия) может быть и обратный процесс, и тогда при малейшем повреждении человек будет испытывать сильную боль.
Такое представление о боли подтверждает, что головной мозг – это не просто важный орган, который решает ментальные и психические задачи. У него есть колоссальный ресурс, который включается в разных ситуациях и может работать в двух режимах – на усиление и на уменьшение ощущения боли.
Если мы порезали палец, мы не бежим в скорую помощь за обезболиванием. Иногда мы даже не чувствуем боль, так как в ответ на сигнал от пальца начинается ингибирование. Чем сильнее боль, тем сильнее от нее защита.
Гид по обезболиваниюОтветы на самые частые вопросы, которые возникают у пациентов и их близких при назначении сильных анальгетиков
Поведение людей с тяжелейшими ранениями, травмами, ожогами – это яркий пример того, как могут работать болеутоляющие системы. Первые несколько минут после ранения человек может вести себя так, будто не чувствует боли – продолжать двигаться и даже бежать.
Причина в том, что в ответ на травму происходит колоссальный выброс эндорфина, серотонина и норадреналина, которые блокируют боль. Этот механизм эволюционно выработался у человека для спасения в опасных для жизни ситуациях. Разумеется, блокирование боли вскоре прекращается, и затем наступает болевой шок.
Факторы, усиливающие боль
Помимо заболеваний органов и тканей на восприятие боли влияет окружающая обстановка. Человек находится во внешней среде, его невозможно выделить из его окружения, из семьи и общества в целом. Психологические и социальные факторы имеют колоссальное значение в восприятии боли.
Некоторые факторы способны открывать «ворота боли» и делать человека более уязвимыми к ней: депрессия, расстройства сна, хронический стресс, ожирение, тревожность, фобии, малоподвижный образ жизни, социальная изоляция.
Боль может поддерживаться такими факторами, как непонимание со стороны близких, потеря роли в семье, утрата человека навыка приспосабливаться к условиям окружающей среды.
Врачам необходимо учитывать влияние этих факторов, чтобы лучше понимать, как выстраивать отношения с пациентом и знать, как ему можно помочь.
Допустим, пациент с хронической болью находится в тяжелых психосоциальных условиях. С большой вероятностью это может влиять на его восприятие боли и лечение. Представьте, что пациентка – одинокая женщина, которая из окна каждый день видит ржавые трубы завода напротив дома, у нее маленькая пенсия, соседи-алкоголики.
Другая ситуация, когда пациентка живет на даче, видит природу, к ней приезжают дети и внуки и она не чувствует себя одинокой. И вот при одинаковых заболеваниях, но разной психо-социальной обстановке терапия будет иметь разные эффекты.
Иногда модель поведения человека влияет на ход его лечения.
Если человек склонен к катастрофизации, то при осознании, что у него хроническая боль, он думает, что потеряет работу, останется без денег, его парализует, близкие его разлюбят и не будут даже навещать.
Еще ничего страшного не произошло, но такое отношение к проблеме усиливает тревожность и приводит к тому, что человек теряет надежду на эффективное лечение.
В среде исследователей существуют разногласия по поводу того, как относиться к катастрофизации. Одни полагают, что она представляет вариант приспособления к боли.
Другие считают, что катастрофизация относится к категории преодоления боли, поскольку она увеличивает психологическое напряжение и может мобилизовать человека к действию.
Есть и мнения о том, что катастрофизация – это не ответ на боль, а предшествующая установка.
Также на восприятие боли могут влиять культурные особенности и воспитание.
Если человек с детства привык при любой боли пить таблетку анальгина, а в какой-то момент ее не оказалось рядом, или таблетка не помогла, тревожность у человека может усилиться. Он может думать, что больше ему ничего не поможет.
Факторы, уменьшающие боль
Помимо факторов, открывающих «ворота боли», есть и факторы, позволяющие уменьшить боль. Некоторые специалисты считают, что если у человека что-то болит, ему надо выписать таблетки, сделать блокаду, назначить уколы, операцию.
Однако исследования показывают, что нелекарственные методы способны через воздействие на мозг закрыть «ворота боли», уменьшить боль. Разумеется, применение нелекарственных методов не отрицает диагностику патологии и применение лекарственных средств. Однако при назначении фармакотерапии нужно учитывать роль психологических социокультурных факторов.
Особенно, при работе с пациентами с фибромиалгией, фантомными болями, комплексным регионарным болевым синдромом или суставным синдромом.
Среди этих факторов – сбалансированное питание, физические нагрузки, медитация, плацебо, хороший сон, положительные эмоции, социальная адаптация. Это простые вещи, о которых мы знаем с детства, и они работают.
Положительные эмоции не просто влияют на наше состояние, они меняют работу мозга и защищают нас от боли. В качестве примера можно привести Бориса Кустодиева, который после удаления опухоли спинного мозга оказался в инвалидной коляске. У него был сильный болевой синдром и параплегия, тем не менее, в своих мемуарах он называл себя самым счастливым человеком.
Огюст Ренуар страдал ревматоидным артритом – тяжелейшим заболеванием суставов. С этим заболеванием он продолжал работать более 20 лет. Когда суставы совсем оказывались работать, ему привязывали кисть к предплечью. Удовольствие от творчества позволило ему прожить счастливую жизнь.
Также среди факторов, способных влиять на воспринятые боли – умственная активность. Иммануил Кант страдал подагрой, у него был сильный болевой синдром, при проявлении которого он продолжал писать научные статьи. Решение задач, чтение сложных текстов, планирование полезно для человека с точки зрения толерантности к боли.
Физическая нагрузка тоже повышает устойчивость к боли. Многие американские специалисты в рекомендациях по долголетию рекомендуют двигаться каждый день 45 минут непрерывно.
Это связано с тем, что эндогенные нисходящие системы включаются в работу и выбрасываются эндорфины, подавляющие боль, не раньше, чем через 30 минут непрерывной физической активности.
И самое интересное, что при движении мышц секретируются так называемые миокины (противовоспалительные цитокины) – молекулы, которые защищают нас от воспаления, от боли, инсулиновой резистентности (от диабета), от болезни Альцгеймера и гипертонии. (S.Schnyder, 2015).
Речь не идет о специфических спортивных нагрузках – любое регулярное движение полезно для человека, и этому есть подтверждение на молекулярном уровне.
Исследование, проведенное американскими физиологами с участием буддийских монахов, показывает, что медитация тоже влияет на восприятие человеком боли. Кроме того, медитация увеличивает объем нейронов в инсулярной коре – в части мозга, которая ответственная за принятие решений и контролем над ситуациями.
Биопсихосоциальный подход к восприятию боли, в отличие от биомедицинского, учитывает не только физические составляющие, но и факторы, оказывающие влияние на восприятие человеком боли.
Этот подход не отрицает роли лечения биологического компонента боли.
Он говорит о необходимости дополнительного воздействия на психологические и социокультурные факторы, а также использовании нелекарственных методов в терапии боли.
Записала Диана Карлинер
Преодолеть болевой синдром
Одна из таких пациенток – Юлия Тарубарова (17 лет). В начале сентября этого года она поступила в нейрохирургическое отделение клиники с выраженным болевым синдромом, который не купировался обезболивающими препаратами. Согласно анамнезу, в 2014 г. у нее появились боли в крестцово-копчиковой области: мама девочки тогда обратилась к специалистам НИИ нейрохирургии им. Бурденко.
В результате выполненного исследования у девочки была выявлена опухоль крестца, а дообследование в НМИЦ онкологии позволило уточнить диагноз: оказалось, что пациентка страдала от злокачественной костной опухоли – остеосаркомы.
После проведения пяти курсов химиотерапии мать девочки отказалась от лечения по религиозным соображениям, из-за чего до марта 2016 г. Юлия не получала лечения.
В апреле этого года она вновь обратилась в больницу, и ей провели еще два курса химиотерапии, после которых, несмотря на достигнутый положительный эффект, у нее появился болевой синдром в области поясницы и в ногах.
Как рассказывает лечащий врач пациентки, врач-онколог отделения нейрохирургии НМИЦ онкологии им. Н.Н. Блохина Тигран Гаспарян, устранить боль с помощью препаратов не удавалось, поэтому было принято решение имплантировать пациентке программируемую систему интратекального (внутрипозвоночного) введения морфина.
Гибкое программирование этой системы позволяет успешно устранять как суточный фон боли, так и ее обострения. Количество терапевтических и хирургических осложнений при этом минимально. В настоящий момент Юлия успешно перенесла имплантацию и хорошо себя чувствует: ее больше не мучает боль, она может жить полноценной жизнью, как все обычные школьники.
Врачи центра будут наблюдать пациентку, а также готовить ее к дальнейшему лечению.
К сожалению, тяжелые болевые синдромы не редкость у пациентов, которые проходят курсы химиотерапии, лучевой терапии, сообщил порталу Medvestnik.ru заведующий отделением нейрохирургии НМИЦ онкологии им. Н.Н.
Блохина Али Бекяшев: «Наступает момент, когда обычные анальгетики уже не помогают, и пациентов переводят на опиоидные анальгетики и препараты морфинового ряда.
По классификации ВОЗ это четвертая ступень болевого синдрома, при которой показаны именно препараты морфиновой группы».
Система без внешних воздействий
Известно, что постоянные инъекции морфина приводят к зависимости и некомфортному состоянию пациента. Активное развитие в последние десятилетия технологий обезболивания позволило преодолеть эти недостатки.
Речь идет об интратекальном обезболивании морфином, который позволяет достичь адекватного снятия боли, снизить побочные эффекты и улучшить качество жизни пациента. Прежде такие системы пациентам приходилось носить на теле, они были достаточно громоздкими, некомфортными и не вполне удовлетворяли всем требованиям антисептики.
В 90-х годах стали появляться первые имплантируемые программируемые помпы, которые не зависят от внешних воздействий.
Одна из систем последнего поколения этого ряда – SynchroMed для интратекального введения лекарственного препарата – состоит из нескольких блоков.
Первый – это сама помпа, которая имплантируется на переднюю брюшную стенку, справа или слева, в зависимости от анатомических особенностей. Вся процедура проводится в условиях операционной и занимает максимум полтора часа.
Катетер подкожно соединяется с насосом помпы, расположенным в подкожной клетчатке передней брюшной стенки.
Через катетер в помпу закачивается 40 мл морфина, который может быть в чистом виде либо наполовину разведен, в зависимости от интенсивности болевого синдрома врачи рассчитывают соответствующую концентрацию и дозы.
По катетеру препарат морфина поступает в субарахноидальное пространство спинного мозга. Концентрация его минимальна, это микродозы, которые не вызывают привыкания. Когда морфин заканчивается, в амбулаторном режиме препарат вновь закачивается в помпу.
Срок работы мотора помпы – максимум 6 лет, после чего ее заменяют на новую – эта процедура занимает 30–40 минут.
Второй блок системы – это программатор пациента, пульт, с помощью которого он может дополнительно вводить себе морфин. Как пояснил Али Бекяшев, в помпе запрограммировано базисное введение препарата, которое моделируется в течение недели после операции.
Пульт, который есть у пациента, запрограммирован на болюсы – в течение суток каждые три часа пациент может себе вводить микродозы морфина, в зависимости от интенсивности болевого синдрома.
Когда препарат заканчивается, об этом двумя неделями раньше начинает сигнализировать личный пульт, пациент за это время должен попасть к специалисту на дозаправку. Дозаправка производится в центре, причем повторная операция не требуется, все выполняется в амбулаторном режиме.
Правда, для выполнения условий антисептики пациента госпитализируют на несколько дней, после чего он может спокойно отправляться домой.
Есть еще программатор врача – третья часть системы. В памяти прибора – все пациенты, которым установлены помпы для интратекального введения препарата. Можно найти каждого пациента, посмотреть, в каком режиме у него вводится препарат, и отмоделировать в зависимости от интенсивности болевого синдрома – от микродоз до максимально возможных.
Али Бекяшев отмечает, что интратекальное введение морфина не вызывает привыкания, объема 20 ампул пациенту хватает на полгода. Для сравнения: при обычном внутримышечном введении препарата иногда приходится вводить 1–2 ампулы в день.
Некоторым категориям пациентов могут отказать в имплантировании помпы – например, при сильном истощении, из опасения, что мягкие ткани не выдержат нагрузки и швы разойдутся. Принимая решение, исходят также из целесообразности – фирма-изготовитель оговаривает, что устанавливать систему имеет смысл при ожидаемой продолжительности жизни не менее трех месяцев.
В отделении нейрохирургии практикуют использование SynchroMed для интратекального введения метотрексата пациентам с метастатическим поражением оболочек спинного мозга.
«Мы единственные в России делаем это – вводим химиопрепарат, который поступает в пространство головного и спинного мозга. Американские коллеги заинтересовались нашим опытом.
В инструкции написано, что это возможно, но пока что такие случаи единичны, у нас уже четверо таких пациентов», – сказал Али Бекяшев.
Сколько стоит обезболивание
Нисколько, сразу отвечает Али Бекяшев. Пациентам, попадающим в центр по программе госгарантий бесплатного оказания медицинской помощи, аппарат имплантируют бесплатно. Пациент не платит ни за саму систему (которая стоит 1,3 млн руб.), ни за ее установку, ни за дальнейшее ведение.
«В финансируемой государством программе ВМП есть код нейрохирургии – 15-я группа.
У нас есть эти квоты, причем в достаточном количестве, и мы можем обеспечить обезболивающими системами всех нуждающихся пациентов, чтобы улучшить качество их жизни и получить хороший эффект дальнейшего лечения», – говорит нейрохирург.
Программа по имплантированию программируемых помп действует в НМИЦ онкологии уже третий год, здесь вышли на показатель 25 имплантируемых систем в год и намерены наращивать объемы этой помощи. Тем более что в России пациентов, которые в ней нуждаются, тысячи, а оказывают такую помощь по всей стране лишь несколько медицинских центров, участвующих в программе госгарантий.
«Конечно, цифра 25 минимальная, – признает наш собеседник. – Мы реализуем те квоты, которые у нас есть. Дело в том, что люди просто не информированы о том, какие есть варианты.
Например, в конце этого года мы вновь запланируем на следующий год 25 квот. Но если поток пациентов увеличится, после первого квартала возможно откорректировать число квот на текущий год.
Мы можем спокойно дозаказать нужное нам количество квот в зависимости от числа обращающихся пациентов».
Служба обезболивания в стране понемногу развивается, и уже есть специальность альголог, а несколько лет назад в России были созданы российские общества альгологов. В НМИЦ тоже развивают это направление: наладили контакты с Центром паллиативной помощи Москвы, провели переговоры с главным специалистом города по паллиативной помощи.
«Это важно с учетом того, что у нас планируется открытие отделения паллиативной помощи, где большую часть будет составлять эта категория пациентов», – отмечает Али Бекяшев.
Учитывая призыв Президента РФ развивать онкологическую помощь в стране и ожидаемый запуск федеральной программы помощи онкологическим пациентам, адекватная помощь этой сложной категории пациентов с опухолевыми заболеваниями будет расширяться и совершенствоваться, уверен он.
 Халили Рамазан Нусретович – Врач с большой буквы, врач от Бога! Я очень счастлива, что встретила его. Он не только верно поставил диагноз с первого приёма и разъяснил это доступным языком, но и вылечил полностью. Как хорошо, что есть такие врачи. Он не только хороший врач, но и человек. Очень… Читать дальше
Халили Рамазан Нусретович – Врач с большой буквы, врач от Бога! Я очень счастлива, что встретила его. Он не только верно поставил диагноз с первого приёма и разъяснил это доступным языком, но и вылечил полностью. Как хорошо, что есть такие врачи. Он не только хороший врач, но и человек. Очень… Читать дальше 
Оставить комментарий