Боль в области желудка называют гастралгией. Ее причиной может быть множество факторов. Это и серьезные патологии внутренних органов, и незначительное недомогание временного характера, например, после слишком обильной еды.
Боль в желудке легко спутать с неприятными ощущениями в других органах, расположенных в брюшной полости и забрюшинном пространстве:
- тонком и толстом кишечнике,
- почках,
- аппендиксе,
- селезенке,
- желчном пузыре,
- печени,
- поджелудочной железе.
Часто боль в желудке сопровождается другими симптомами нарушений работы желудочно-кишечного тракта — тошнотой, рвотой, диареей.
Как болит желудок
Чтобы определить, что болит именно желудок, нужно представлять его анатомию. Желудок располагается в брюшной полости сразу под диафрагмой. Его форма и размер постоянно меняются в зависимости от количества съеденной пищи. Большая часть органа расположена слева непосредственно под ребрами, а меньшая — сразу под грудиной (рис. 1). Эта область называется эпигастральной.
Рисунок 1. Где находится желудок в теле человека. Источник: МедПортал
К задней стенке желудка примыкают поджелудочная железа, селезенка и верхняя часть левой почки.
Боль в желудке обычно локализуется в верхней части живота — эпигастрии, но в этой же области болевые ощущения могут появляться при панкреатите, желчнокаменной болезни и даже при инфаркте миокарда и аневризме аорты (рис. 2).
Рисунок 2. Причина боли в зависимости от локализации. Источник: МедПортал
Острая и сильная «кинжальная» боль характерна для прободения язвы желудка и перитонита. При расстройстве желудка боль локализуется слева под ребрами, признак хронического гастрита с пониженной кислотностью — боль в середине живота, при поражении тела желудка жалобы связаны с болезненными ощущениями над пупком.
Но локализация боли — не однозначный признак заболеваний желудка. Например, боль в левой части живота часто возникает при остеохондрозе и сердечно-сосудистых патологиях. У женщин такая боль может появляться при патологиях яичников и матки.
С наибольшей вероятностью о проблемах с желудком свидетельствует боль, появляющаяся после еды или при длительном перерыве между приемами пищи. Но и в этом случае установить ее причину можно только после всестороннего обследования.
Почему болит желудок
Боль в желудке может быть вызвана ситуационными причинами, не угрожающими здоровью человека, и очень серьезными патологиями внутренних органов.
К ситуационным факторам относятся:
- Метеоризм (вздутие живота) — состояние, при котором в желудке скапливаются газы, распирающие орган изнутри и вызывающие болезненные ощущения. Скопление газов обычно связано с неправильным питанием, малоподвижным образом жизни.
- Запор. Причины запоров в основном связаны с употреблением большого количества жирной еды и сдобы, недостатком в рационе свежих фруктов и овощей, гиподинамией.
- Предменструальный синдром часто вызывает боли, по характеру и локализации напоминающие желудочные.
- Синдром раздраженного кишечника и другие функциональные нарушения работы пищеварительного тракта.
- Растяжение связок во время беременности.
Боли, вызванные ситуационными факторами, носят временный характер и достаточно быстро проходят без помощи врача и приема лекарственных препаратов. Длительные боли — сигнал, говорящий о серьезных проблемах со здоровьем.
Заболевания, вызывающие боль в желудке:
- Гастрит — острое или хроническое воспаление слизистой оболочки желудка, самая частая причина боли. Заболевание в большинстве случаев вызывает бактерия Helicobacter pylori. Обострение патологии и сильная боль в желудке могут быть связаны с неправильным пищевым поведением, нервным перенапряжением, приемом некоторых лекарств.
- Язва желудка и двенадцатиперстной кишки возникает на фоне хронического гастрита, проблем с кровоснабжением слизистой оболочки желудка и некоторых других заболеваний. Язва проявляется болями в желудке при больших перерывах между едой и в ночное время (голодные боли).
- Панкреатит — воспаление поджелудочной железы. Панкреатический сок, выделяемый железой, нейтрализует соляную кислоту. При недостаточной выработке сока кислота раздражает слизистую оболочку желудка, вызывая боль.
- Болезнь Крона — хронический воспалительный процесс во всех отделах кишечника.
- Холецистит — воспаление желчного пузыря. Нарушение процесса оттока желчи — одна из причин воспаления слизистой желудка и боли.
- Поражение слизистой оболочки желудка бактерией Helicobacter pylori и другими видами патогенной микрофлоры. Гастрит и язва желудка часто развиваются вследствие инфекционных заболеваний органов пищеварения.
- Опухоли желудка любой этиологии. Сильная боль — один из симптомов рака желудка, но она может быть вызвана и доброкачественными образованиями — полипами, липомами, невриномами и другими.
Боль может быть вызвана и заболеваниями, не связанными с самим желудком: острым аппендицитом, колитом, спазмом диафрагмы, тромбозом сосудов кишечника, ишемической болезнью сердца и другими (рис. 3).
Рисунок 3. Причины боли в верхней и нижней частях живота. ГЭРБ — гастроэзофагеальная рефлюксная болезнь. Источник: verywellhealth.com
Женщины часто испытывают боль в желудке во время беременности по разным причинам. Во-первых, из-за повышения уровня прогестерона расслабляются мышцы кишечника, и время прохождения через него пищи увеличивается, что ведет к метеоризму. Во-вторых, матка, увеличиваясь в размерах, давит на органы пищеварения, замедляя процесс переваривания пищи.
Во время беременности боли в желудке могут быть связаны и с запорами, причины которых — колебания гормонального фона, недостаточная физическая активность, нервное напряжение, особенности питания.
Острая боль в области желудка у женщин может быть сигналом к немедленному вызову скорой помощи, так как ее причиной может быть внематочная беременность, преэклампсия, выкидыш и отслойка плаценты.
Виды боли в желудке
Боль в желудке значительно различается по характеру и интенсивности в зависимости от вызвавших ее причин. Точное описание болевого синдрома значительно облегчает диагностику патологии. Но необходимо помнить, что один и тот же фактор может вызывать боли различной интенсивности и характера. Разобраться в причинах собственной боли вам поможет наш тест.
Острые сильные спазмы в желудке — признак развития патологического процесса. Приступы обычно быстро проходят, но повторяются через короткий промежуток времени. Интенсивность приступов боли зависит от степени поражения органов и тканей.
Острая боль требует незамедлительного обращения к врачу, так как вызвавшие ее причины могут привести к трагическому исходу. Этот симптом характерен для:
- острого гастрита,
- отравления пищевыми продуктами, химикатами и ядовитыми веществами,
- инфекционного поражения внутренних органов,
- язвенной болезни,
- острого панкреатита и холецистита,
- острого аппендицита.
Острая боль в желудке часто сопровождается тошнотой и рвотой. Кроме заболеваний желудка, острую боль в эпигастрии могут вызвать легочные патологии, болезни диафрагмы, сердечно-сосудистой системы, в частности, инфаркт миокарда.
Самолечение при острой боли в желудке противопоказано, диагноз может установить только врач после полного обследования.
Сильная
Сильная боль появляется при остром гастрите, синдроме раздраженного кишечника, отравлении, язве желудка и двенадцатиперстной кишки, остром панкреатите.
Для правильной диагностики причин сильной боли важно наличие сопутствующих симптомов. Тошнота и рвота — признаки острого гастрита, отравления, желчной колики. Язвенная болезнь сопровождается изжогой и кислой отрыжкой, синдром раздраженного кишечника — диареей и метеоризмом.
Интенсивность боли — достаточно субъективное ощущение, поэтому для правильной диагностики необходимо полное обследование.
Резкая
Резкая боль может быть признаком попадания в желудок агрессивных химических веществ, например, кислот или щелочей. Ожог слизистой оболочки желудка вызывает и испорченная пища.
Такая боль в области выше пупка — симптом острого аппендицита. Кроме того, резкие боли иногда возникают при новообразованиях в желудке и поджелудочной железе, при осложнениях язвенной болезни, когда в прилегающих тканях развиваются спаечные процессы.
Режущая
Тупая режущая боль характерна для острого панкреатита. Если боль охватывает весь живот, а в эпигастральной области ощущаются сильные рези, то с большой долей вероятности можно предположить прободение язвы. Любое движение при этом вызывает усиление боли, поэтому человек принимает «позу зародыша», согнув колени и прижав их к груди.
Рези в желудке могут быть спровоцированы приемом некоторых лекарственных средств, например, нестероидных противовоспалительных препаратов и жаропонижающих средств.
Ноющая
Ноющая боль после приема пищи — признак повышенной кислотности желудочного сока. Такая боль часто возникает при расстройстве желудка, неправильном питании, слишком большом объеме съеденной пищи.
Причиной ноющей боли может быть хронический гастрит, язва желудка вне периода обострения, инфекция или злокачественная опухоль.Желудок ноет после злоупотребления алкоголем, переедания, употребления несвежих продуктов.
Тянущая
Тянущая боль часто возникает у беременных из-за давления на органы пищеварения увеличивающейся в размерах маткой. Подобные ощущения знакомы и большинству кормящих матерей.Такая боль может возникать также при гастрите и холецистите.
Постоянные боли
Постоянная боль часто присутствует при онкологических заболеваниях желудка на поздних стадиях. Такие жалобы возникают и при запущенных гастритах, язве желудка и других воспалительных заболеваниях. Постоянная боль в желудке может быть следствием длительного стресса, злоупотребления спиртными напитками, неправильного питания.
Периодические боли
Периодические боли могут быть не связаны с желудочными патологиями и проходить без медицинского вмешательства. Иногда боль в животе возникает после приема непривычной пищи, при вздутии живота, запоре.
Боли до еды
Боль после длительного перерыва в еде характерна для язвы двенадцатиперстной кишки.Также, если боль возникает на голодный желудок, можно предположить наличие воспалительного процесса на слизистой — гастрита или гастродуоденита.
Тошнота и боль
Сочетание подобных симптомов характерно для пищевого отравления, приема большой дозы алкоголя, злоупотребления жирной пищей.Тошнота и боль в желудке часто беспокоят женщин в первом триместре беременности.Подобное состояние может возникнуть на фоне стресса и некоторых неврологических расстройств.
Ночные боли в желудке
Чаще всего ночью желудок болит из-за раздражения слизистой оболочки соляной кислотой и пепсином — ферментом желудочного сока. Ночные боли могут быть следствием переедания во время ужина, длительного стресса, чрезмерных физических нагрузок и воспалительных процессов в желудке.
Боль в желудке при коронавирусе
Боль в желудке не является типичным симптомом COVID-19, но в редких случаях проблемы в пищеварительной системе начинаются при попадании вируса в организм орально-фекальным способом.
Примерно у 10% инфицированных отмечают тошноту, рвоту, диарею и резь в желудке. В единичных случаях болезнь протекает с симптомами, схожими с проявлениями серозного перитонита. Боль в желудке при коронавирусе характерна для молодых пациентов.
Когда обратиться к врачу?
Любая боль в желудке требует консультации с врачом-гастроэнтерологом, но в некоторых случаях необходимо незамедлительно вызывать скоропомощную бригаду (рис. 4). Срочно обратиться к врачу нужно при следующих симптомах:
- сильная боль после травмы;
- высокая температура;
- стул с примесью крови;
- постоянная тошнота и рвота;
- резкая потеря веса;
- желтые кожные покровы;
- боль при касании живота.
Рисунок 4. Когда боль в желудке требует неотложной медицинской помощи. Источник: МедПортал
Важно! Рак желудка часто, хотя и не всегда, сопровождается специфическими симптомами:
- Ректальным кровотечением, следами крови в стуле,
- Стойким отсутствием аппетита,
- Необъяснимой потерей веса,
- Усталостью,
- Жаром,
- Анемией.
Диагностика
Диагностика направлена на выяснение причин болей в желудке и выявление основного заболевания.
В первую очередь врач-гастроэнтеролог собирает анамнез, выясняя:
- локализацию боли — весь живот или ограничение определенной областью;
- характер боли — колющая, режущая, постоянная, периодическая и т.д.;
- когда появляется боль: утром или вечером, до или после еды, длительность приступа, связь с алкоголем или определенными продуктами;
- отдает ли боль в другие органы;
- какие лекарства принимаются;
- нет ли беременности;
- были ли травмы живота.
В зависимости от анамнеза назначают инструментальные и лабораторные методы исследования:
- УЗИ органов брюшной полости;
- эндоскопия желудка;
- рентгенография;
- pH-метрия;
- анализ кала.
Как лечить
- Терапия при болях в желудке направлена на лечение основного заболевания.
- Консервативное лечение включает купирование симптоматики, снятие болей и вывод токсинов.
- Хирургическое лечение назначается при отсутствии эффекта от приема лекарственных препаратов и при обнаружении злокачественных опухолей.
При болях в желудке лучше отказаться на время от еды и спокойно полежать.
Не стоит сразу принимать обезболивающие препараты, так как они могут вызвать раздражение слизистой и усугубить состояние.
Если вас мучает боль в желудке:
- замените еду теплым питьем и маложирным бульоном;
- необходимо лечь, прижав, насколько это возможно, колени к животу;
- положите на живот холодное полотенце;
- массируйте живот круговыми движениями;
- при отравлении примите активированный уголь или другие абсорбенты;
- пейте как можно больше простой чистой воды.
Как можно скорее обратиться за медицинской помощью.
Препараты
Выбор лекарственных препаратов обусловлен причиной болей в желудке. Врач может назначить:
- антисекреторные средства, снижающие кислотность;
- антациды, нейтрализующие среду желудка;
- спазмолитики для снятия болевых ощущений;
- прокинетики для стимуляции перистальтики кишечника;
- гастропротекторы для защиты слизистой желудка от агрессивного воздействия.
Схему лечения может подобрать только врач, опираясь на результаты обследования.
Диета
Любая боль в желудке требует щадящей диеты. Не нужно заставлять себя есть при отсутствии аппетита.
Есть следует регулярно, избегать острого, копченого и жареного, не есть слишком горячую еду, обязательно завтракать. Лучшие продукты при болях в желудке — это бананы, рис, яблочное пюре и тосты (рис. 5).
Рисунок 5. Правила питания при болях в желудке. Источник: МедПортал
Народные средства
При боли в желудке хорошо помогают отвары и настои из ягод и овощей:
- настой из крыжовника (залить несколько ягод стаканов воды и кипятить 15 мин, пить каждые 2 часа),
- картофельный сок (три раза в день перед едой),
- настой рябины (по столовой ложке перед едой),
- сок белокочанной капусты, огуречный, гранатовый, айвовый сок (пить перед едой),
- отвар из измельченного овса,
- настой ржаных отрубей,
- сироп из одуванчиков,
- настой из семян укропа,
- отвар омелы белой.
В аптеках представлен широкий ассортимент растительных чаев для нормализации работы желудка, но перед употреблением любого растительного средства нужно проконсультироваться с врачом.
Заключение
Боль в животе требует индивидуального подхода. В первую очередь необходимо установить причину недомогания и строго следовать врачебным рекомендациям. Предотвратить нежелательные явления поможет правильное питание и здоровый образ жизни.
- Hunt R., Quigley E., Abbas Z., Eliakim A., Emmanuel A., Goh K.L., et al. Coping with common gastrointestinal symptoms in the community: A global perspective on heartburn, constipation, bloating, and abdominal pain/discomfort May 2013. J Clin Gastroenterol 2014; 48(7):567-78.
- Vivas D.A. Diagnostic laparoscopy for chronic abdominal pain / David A. Vivas; Richmond University Hospital [Электронный ресурс]. — 2012. — http://www.downstatesurgery.org/files/cases/ ChronicAbdominalPain.pdf
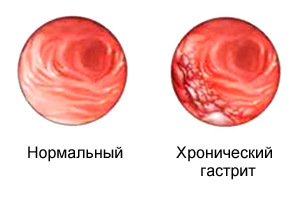
Хронический гастрит и гастродуоденит
- Хронический гастрит (ХГ) – заболевание, характеризующееся хроническим воспалением слизистой оболочки желудка с постепенным развитием ее атрофии (уменьшение органа, количества клеток), расстройством секреторной (выработка желудочного сока), моторной и инкреторной (выработка гормонов) функции желудка.
- Хронический гастродуоденит — хроническое воспаление слизистой оболочки желудка и двенадцатиперстной кишки.
- Хронический гастрит и дуоденит относятся к так называемым кислотозависимым состояниям, развивающимся при дисбалансе защитных и агрессивных факторов слизистой оболочки желудка и двенадцатиперстной кишки.
- Одним из таких факторов агрессии является Хеликобактер Пилори.
- Хронический гастрит — самое распространённое заболевание пищеварительной системы и в большинстве случаев предшествует и сопутствует таким серьёзным заболеваниям, как язва и рак желудка.
Основные причины возникновения хронического гастрита
-
Наличие инфекции Helicobacter pylori
Самая частая причина – поражение слизистой оболочки желудка бактерией Helicobacter pylori. Хеликобактер заселяет слизистую оболочку желудка, вызывает ее воспаление и повреждение. Источником инфекции является зараженный человек. Считается, что около 80% случаев ХГ ассоциировано с Helicobacter pylori (Hp). Инфекция пилорического хеликобактера – доказанный фактор риска рака желудка.
-
Аутоиммунное повреждение слизистой желудка
При аутоиммунном гастрите происходит повреждение слизистой оболочки собственными антителами, в результате чего развивается атрофия. Причина, по которой организм поражает собственные клетки, точно не установлена.
https://www.youtube.com/watch?v=6ZW5dJU3bb8
В процесс вовлечен кардиальный отдел и тело желудка.
При аутоиммунном гастрите риск рака желудка достоверно увеличен в 3-6 раз. Так же аутоиммунный гастрит ведет к развитию высокого риска развития тяжелой анемии.
-
Химико-токсическое воздействие на слизистую оболочку желудка
Воздействие на слизистую оболочку различных химических веществ:
- желчи вследствие заброса ее из двенадцатиперстной кишки в желудок
- лекарственных препаратов (чаще нестероидных противовоспалительных средств)
- алкоголя
- Особые редкие повреждающие факторы (последствие лучевых методов лечения, аллергия и др.)
Существует и ряд других причин.
Так же необходимо помнить, что дополнительными факторами, провоцирующими развитие и усугубляющими обострение заболевания являются:
- нарушения питания (не соблюдение режима приема пищи, употребление острых, копченых, жареных, консервированных продуктов, злоупотребление очень горячей или очень холодной пищей)
- вредные привычки: курение и злоупотребление алкоголем
- стрессовые ситуации
Симптомы
В настоящее время считается, что обычный поверхностный гастрит не приводит к возникновению каких-либо симптомов. Причиной появления жалоб в этой ситуации считается функциональная диспепсия.
Однако в период обострения хронического гастрита (выраженное воспаление, образование эрозий) могут появиться симптомы. Так же клинические проявления возникают при длительном, многолетнем течении заболевания, когда происходит глубокая атрофия слизистой всех отделов желудка. В этих случаях возможно развитие как местных, так и общих проявлений.
Местные расстройства:
- диспепсия (тяжесть и чувство давления, полноты в подложечной области, появляющиеся или усиливающиеся во время еды или вскоре после еды, отрыжка, срыгивание, тошнота, неприятный привкус во рту, жжение в эпигастрии)
- при повышенной секреторной функции желудка, могут появиться признаки “кишечной” диспепсии в виде расстройств дефекации (запоры, послабление, неустойчивый стул, урчание, вздутие живота)
- боль в животе, тошнота, рвота, похудание, диарея развиваются при употреблении определенных пищевых продуктов, лекарственных средств — у больных (аллергическим) хроническим гастритом
Общие расстройства:
- слабость, утомляемость
- внезапная слабость, икота, бледность, потливость, сонливость, неустойчивый стул после еды может быть при атрофических формах хронического гастрита, когда наступает стадия, когда клетки желудка перестают вырабатывать достаточное для пищеварения количество желудочного сока.
- слабость, повышенная утомляемость, сонливость; возникают боли и жжение во рту, языке: проявляется недостаток витамина В12, который развивается при выраженной атрофии слизистой желудка.
Чтобы оценить собственный риск заболеваемости хроническим гастритом, потратьте несколько минут, чтобы ответить на приведенные ниже вопросы.
- Бывает ли у Вас дискомфорт в желудке (подложечной области)?
- Есть ли у Вас или у ваших родственников заболевания желудочно-кишечного тракта?
- Есть ли в Вашей семье кто-то у кого обнаружили Хеликобактер пилори?
- Часто ли Вы посещаете места общего питания?
- Вас беспокоит отрыжка воздухом, пищей или кислым?
- Вас беспокоит вздутие и/или урчание в животе?
- Вы отмечали снижение веса?
- Часто ли вы принимаете лекарственные препараты для уменьшения боли в голове, желудке, животе или в иных органах тела?
- У Вас часто встречаются стрессовые ситуации?
- Вы курите?
- Вы употребляете алкоголь?
- У вас есть профессиональные вредности?
Если Вы ответили «ДА» хотя бы на 3-4 вопроса, Вы подвержены риску заболеваемости по хроническому гастриту. В таком случае Вам и Вашей семье необходима консультация врача гастроэнтеролога.
Своевременное обращение и лечение снизит риск возможных осложнений гастрита.
Диагностика
Инструментальные исследования
- Фиброэзофагогастродуоденоскопия (ФГДС) — наиболее информативный метод исследования при хроническом гастрите, также помогает выявить множество других опасных заболеваний ЖКТ, например ГЭРБ. В ходе ФГДС полностью осматривается слизистая пищевода, желудка и двенадцатиперстной кишки. Только выполнив ФГДС можно поставить диагноз хронический гастрит, а также взять биопсию (кусочек слизистой) для определения активности воспаления, наличия атрофии слизистой, выявления хеликобактерной инфекции.
- УЗИ брюшной полости. Оцениваются косвенные признаки воспаления стенок желудка, а так же осматриваются другие органов желудочно-кишечного тракта для исключения их патологии, которая при хроническом гастрите встречается часто.
- Дыхательный тест. Позволяет выявить наличие хеликобактерной инфекции. Чаще используется для подтверждения излечивания от этой инфекции после курса терапии, а так же в случаях, если проведение ФГДС с забором биопсии по каким-либо причинам выполнить невозможно.
Лабораторные методы
- Клинический, биохимический анализы крови, копрограмма, исследование кала на скрытую кровь.
- Выявление антигенов H. Рylori в кале и выявление антител к хеликобактеру в крови (так же используются при невозможности или нецелесообразности проведения ФЭГДС).
- Гастропанель – позволяет выявить инфекцию H. Pylori и определить наличие атрофии слизистой желудка.
Важно! Объем необходимого обследования может определить только врач гастроэнтеролог.
Если вы сомневаетесь, с чего начать, то стоит пройти базовое обследование желудка, с результатами которого можно отправиться на консультацию к врачу.
Лечение
В зависимости от клинической ситуации, выраженности воспалительного и атрофического гастрита при лечении применяют:
- ингибиторы протонной помпы (Омепразол, Рабепразол, Эзомепразол и др.)
- блокаторы H2-гистаминовых рецепторов (Ранитидин, Фамотидин).
- препараты висмута
- антацидные препараты
- антибактериальные препараты
- прокинетики
- препараты соляной кислоты и ферментов желудочного сока.
Все виды лекарственной терапии должен назначать и обязательно контролировать врач гастроэнтеролог.
Учитывая наличие клинически и морфологически различающихся форм хронического гастрита, в Клинике ЭКСПЕРТ лечение подбирается в зависимости от этиологии, морфологии и стадии болезни.
Важный для нас принцип – соблюдение этапов лечения.
Первый этап
Врач назначает терапию:
- режим
- диету
- подбор основной терапии в зависимости от наличия избыточной секреции желудочного сока или ее недостаточности
- вспомогательные лекарственные препараты в зависимости от активности воспаления слизистой (антациды, препараты висмута)
- препараты, улучшающие перистальтику желудка (прокинетики) при наличии заброса желчи в него из двенадцатиперстной кишки
- при наличии инфекции Хеликобактер Пилори по необходимости — антибактериальные препараты
- при выявлении железо- или фолиеводефицитной анемии у больного с атрофическим гастритом, проводится терапия витамином В12, препаратами железа.
Второй этап
Оценка эффективности проводимой терапии:
- Если на фоне применения препаратов активность заболевания снижается, самочувствие улучшается, то диета расширяется, дозы и кратность приема препаратов уменьшаются, назначается дата повторного визита к врачу. При недостаточной эффективности лечения производится коррекция терапии.
- Если проводилось лечение Хеликобактер Пилори, то через месяц после окончания курса терапии пациент повторно обследуется на наличие данной инфекции с помощью дыхательного теста. Если курс проведен успешно и микроб не выявляется, самочувствие больного хорошее, то оговаривается план дальнейших профилактических визитов к врачу. При не успешности лечения инфекции решается вопрос о назначении стандартной второй линии антибактериальных препаратов, либо посев бактерии для выявления ее чувствительности к конкретным антибиотикам.
- После нормализации самочувствия и успешного излечения от Хеликобактер Пилори пациент продолжает наблюдаться у лечащего врача; определяется кратность профилактических визитов к доктору, а также частота проведения эндоскопического и лабораторного обследования.
Прогноз
Желудок является начальным звеном пищеварительной системы, и нарушение его функции сразу сказывается на состоянии других органов пищеварения, вызывая сбой в работе тонкой и толстой кишки, поджелудочной железы, печени и приводя к повышению содержания патогенных бактерий в кишечнике.
Эффективное лечение хронического гастрита позволяет уберечь остальные органы желудочно-кишечного тракта от пагубного влияния на них постоянного воспаления в желудке.
Необходимо помнить, что длительно существующий поверхностный хеликобактерный гастрит без соответствующего лечения заканчивается атрофией слизистой оболочки желудка различной степени. При хроническом атрофическом гастрите есть потенциальная опасность перехода в рак.
В цепочке этих патогенетических событий от хронического гастрита к раку желудка Хеликобактер пилори играет первостепенную роль.
Поэтому грамотное лечение хронического гастрита, успешная эрадикация инфекции Хеликобактер Пилори с последующим тщательным наблюдением врача гастроэнтеролога позволяет снизить риск развития рака желудкапрактически до нуля.
Профилактика и рекомендации
Для профилактики развития заболевания, а так же рецидива, необходимо придерживаться правильного, сбалансированного и регулярного питания.
Питание должно быть частым, 5-6 раз в день, пища не горячая, тщательно механически обработанная. Рекомендуется также прекратить курение табака, прием лекарственных препаратов, оказывающих неблагоприятное действие на слизистую оболочку желудка.
При гастритах с повышенной кислотностью назначают диету №1, обеспечивающую отсутствие химического или механического раздражения слизистой оболочки желудка.
Это физиологически полноценная диета. Пищу готовят в основном протертой, сваренной в воде или на пару. Отдельные блюда запекают без корочки. Рыбу и негрубые сорта мяса можно подавать куском. Умеренно ограничена поваленная соль. Исключены очень холодные и горячие блюда. Режим питания: 5-6 раз в день. Перед сном выпивают молоко, сливки.
При гастритах с пониженной кислотностью назначают диету № 2, которая обеспечивает отсутствие механического раздражения слизистой желудка, но способствует стимуляции его секреторной активности.
Диета физиологически полноценная.
Показаны блюда разной степени измельчения и тепловой обработки — отварные, тушеные, запечённые, жареные без образования грубой корочки (не панировать в сухарях или муке); протертые блюда из продуктов, богатых соединительной тканью или клетчаткой.
Исключены из диеты продукты и блюда, которые долго задерживаются в желудке, трудно перевариваются, раздражают слизистую оболочку желудочно-кишечного тракта, очень холодные и горячие блюда, острые приправы.
Более подробные рекомендации по диете можно получить на консультации врача диетолога.
Часто задаваемые вопросы
Нужно ли соблюдение строгой диеты при гастродуодените?
Раннее назначение лечения не требует того строго соблюдения диеты как предписывалось раньше, но в самом начале лечения для уменьшения симптоматики, конечно, желательно придерживаться щадящей пищи (не очень горячей, не острой, не газированных напитков и пр.)
Может ли гастрит не быть связан с Хеликобактер Пилори?
Да, гастрит может быть обусловлен негативным действием ряда лекарственных средств, иммунными нарушениями, раздражающим действием желчи при дуоденогастральном рефлюксе.
Может ли Хеликобактер Пилори вызвать развитие рака желудка?
Сама бактерия не вызывает онкологических процессов, но длительно поддерживаемое ею воспаление способно изменить строение клеток – метаплазию, высокая степень которой может дать толчок образованию злокачественных клеток.
Можно ли излечиться от хеликобактериоза?
Да, существуют международные стандарты так называемой эрадикационной терапии НР.
Можно ли заразиться повторно Хеликобактер Пилори после лечения?
Да, можно, так как стойкого иммунитета после лечения не вырабатывается, но при соблюдении элементарных противоэпидемических мероприятий, риск минимален.
Истории лечения
История №1
Пациент Г., 23 года, обратился в Клинику ЭКСПЕРТ в 2010 г. с жалобами на ноющие боли через 1,5 часа после еды и ночью, проходящие после еды. При изучении анамнеза выяснилось, что питание пациента нерегулярное, часто — фастфуд, молодой человек увлекается туризмом, где питание зачастую проходит в антисанитарных условиях.
Кроме того, удалось выяснить, что у отца пациента – язвенная болезнь 12-перстной кишки.
По результатам проведенной ФГДС с тестом на хеликобактериоз, был установлен гастродуоденит с формированием эрозий, высокой степенью активности воспалительного процесса и высокой обсемененностью Хеликобактер Пилори, которая и послужила причиной развития заболевания.
Было рекомендовано обследование всех взрослых членов семьи на Хеликобактер, уточнили предыдущее лечение отца и, исходя из всех полученных данных анамнеза болезни и жизни, было назначено лечение всем инфицированным родственникам. На фоне комплексной антибактериальной эрадикационной терапии проводился контроль самочувствия.
Через несколько дней от начала терапии пациент отметил прекращение болей и улучшение общего состояния. Через 2 месяца после лечения пациенту проведена ФГДС с тестом на Хеликобактер Пилори. Была получена положительная динамика с отсутствием воспалительных изменений слизистой оболочки желудка и 12-перстной кишки, бактерия Хеликобактер Пилори не обнаружена.
В течение последующих 5 лет наблюдения жалоб пациент на предъявляет и 1 раз в 6 месяцев проводит контрольную ФГДС с хелик-тестом, продолжает наблюдение у врача-куратора.
История №2
Пациентка Е., 40 лет, обратилась в Клинику ЭКСПЕРТ с жалобами на боли в проекции желудка, возникающие сразу после еды, проходящие при голодании.Из анамнеза известно, что пациентка питается нерегулярно, в последнее время было много стрессовых ситуаций.
После проведения комплексного обследования в условиях Клиники, включающего ФГДС с тестом на хеликобактер и гистологическим исследованием слизистой оболочки желудка был установлен диагноз: хронический гастрит высокой степени активности, НР-тест – отрицателен.
Пациентке было рекомендовано регулярное питание с исключением острых блюд, экстрактивных веществ, газированных напитков, проведена терапия на подавление продукции соляной кислоты ингибиторами протонной помпы.
На фоне изменения режима питания и лечения самочувствие пациентки улучшилось, боли прекратились. При контрольной ФГДС сохранялось минимальное воспаление слизистой желудка.
Пациентка продолжает лечение и наблюдение у врача-куратора.
Кто лечит хронический гастрит и гастродуоденит
Голодные боли в желудке – не панацея! Причины возникновения и способы лечения
- Время чтения статьи: 1 минута
Язва желудка – основной диагноз, который может быть связан с появлением болей в области желудка. Именно язва является первоочередной причиной возникновения голодных болей в желудке, при иных патологиях они не проявляются. При появлении подобных болезнетворных явлений следует немедленно обратиться к лечащему врачу. От оперативности визита, в конечном итоге, будет зависеть степень осложнения заболевания и длительность лечения голодных болей в желудке. Гастралгия – именно такая терминология фигурирует в медицинском справочнике для характеристики желудочной боли.
Причины возникновения заболевания и классификация болей в желудке
У желудочных болей имеются определенные причины возникновения.
Среди самых распространенных причин можно выделить следующие:
- повреждение/нарушение пищеварительных органов;
- стимуляция рецепторов в области язвенного поражения;
- чрезмерное выделение соляной кислоты;
- судорожные сокращения, образующиеся в районе язвенного дефекта.
Симптом болей может возникать с различной силой, периодичностью и интенсивностью действия.
По мнению специалистов, такие боли градируются на:
- пульсирующие (могут быть вызваны судорожными сокращениями гладкого мускула);
- жгучие (основные показания к появлению – высокое содержание соляной кислоты);
- тянущие (появляются спустя незначительное время после еды);
- сосущие (возникают из-за эрозивного изменения).
Основные симптомы, свидетельствующие о голодных болях и время их появления
Данные симптомы можно наблюдать в любое время дня и ночи, все зависит от того, какой образ жизни вел тот или иной человек. Если пациент чувствует желудочную боль по прохождению 5-6 часов после потребления пищи, то это вполне нормально. Очевидно, что желудочные боли для голодного человека – это обычное явление, но если боль сохраняется после насыщения, это уже говорит о том, что патология прогрессирует.
Желудочные боли в ночное время суток, также свидетельствуют о наличии язвенных образований.
Как бы то ни было, пациенту, испытывающему болезнетворные ощущения в районе желудка, показана специальная процедура фиброгастродуоденоскопия. После ее проведения лечащий врач с большой вероятностью диагностирует точную форму заболевания.
Злокачественная опухоль – еще одна причина по которой человек может ощущать желудочную боль.
Как и в случае с проведением процедуры фиброгастродуоденоскопии, установить наличие злокачественной опухоли в желудке можно при помощи специального метода – биопсии.
Наличие болевого симптома может также сопровождаться сбоями гормональной системы. Вследствие этого, гормоны, отвечающие за сытость организма и появления голода начинают вырабатываться в чрезмерном количестве, в результате чего возникают болевые ощущения в области желудка, появляется рвотный рефлекс и изжога.
Боли в желудке можно частично нивелировать потребляя очищенную воду или топленое молоко. Принудительно вызванный рвотный рефлекс также может способствовать уменьшению приступов боли.
Методы и средства для лечения голодных болей в желудке
Существует несколько эффективных методов и средств для лечения желудочной боли. Основной целью всех этих способов преследуется профилактика причин возникновения, которые могут способствовать формированию патологий желудка.
Правильный процесс лечения основан на применении спазмолитиков и обезболивающих препаратов.
Зачастую для лечения желудочных болей назначаются разнообразные антибактериальные препараты. Во избежание таких болей крайне не рекомендуется делать “легкие перекусы”, которые могут только усугубить ситуацию и служить следствием ухудшения общего состояния.
Из рациона питания следует исключить любую пищу, которая может раздражать слизистую желудка. Щадящая диета также не предполагает наличия в меню большого количества жиров, жаренных продуктов, острых ингредиентов и приправ.
Также следует отказаться от потребления любых алкогольных напитков (даже с низким содержания спирта).
Лечение желудочных болей подразумевает под собой употребление теплой пищи, жидких каш, блюд из рыбы, которые рекомендуется готовить методом “паровой бани”.
Принимать такую пищу рекомендуется небольшими порциями не меньше чем 5 раз в течение суток. Соблюдать поставленную диету и периодически посещать лечащего врача – основные показания к скорейшему выздоровлению.
Эта статья носит информативный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях спрашивайте у врача.
От чего может болеть желудок?
Гастрит — воспаление слизистой оболочки желудка. Причина болезни почти в 90% случаев не еда «всухомятку», как считают многие, а бактерия Helicobacter pylori.
Гастрит бывает острым, с сильными мучительными болями, и хроническим, когда приступы случаются хаотично, но проходят менее болезненно.
Более того, болезнь может годами протекать бессимптомно, в таком случае боль выраженная или же могут и вовсе отсутствовать симптомы.
Если считаете, что гастрит — самое частое заболевание органов пищеварения, вы заблуждаетесь. Чаще всего речь идет не о воспалении слизистой, а о нарушении работы желудка.
Это состояние называется функциональной диспепсией — при таком заболевании желудок работает неправильно, что вызывает боль. Её причина — не в том, что мы едим. Это соматоформное расстройство — когда у боли нет никаких явных причин.
Это происходит из-за банальной повышенной чувствительности рецепторов из-за постоянного стресса, тревожности, депрессии.
Причём гастрит и функциональная диспепсия могут протекать параллельно. Как утверждает гастроэнтеролог Алексей Парамонов, если у страдающего диспепсией удалить хеликобактер, то симптомы пройдут только у 10% пациентов.
При каких симптомах стоит обратиться ко врачу?
- При боли в желудке, которая усиливается во время голода.
- Во время еды очень быстро приходит чувство насыщения.
- При тяжести в желудке.
- При частой диарее.
- При вздутии и тошноте.
- При постоянных болях под «ложечкой».
- При частой рвоте.
- При сложностях и неприятных ощущениях при глотании.
Для диагностики заболеваний желудочно-кишечного тракта делают ФГДС — фиброгастродуоденоскопию, или проще — гастроскопию.
При этом исследовании врач изучает желудок и двенадцатиперстную кишку с помощью тонкой трубки с видеокамерой. При необходимости можно взять материал для исследования: желудочный сок — для определения кислотности, участок слизистой и др..
После результатов вас могут дополнительно направить на УЗИ органов брюшной полости, а также на рентгенографию.
После всех исследований можно понять, какая функция желудка нарушена.
Что делать, если болит желудок?
— Если вы думаете, что отравились, примите современный энтеросорбент — например, энтеросгель. При острых болях или многократной рвоте вызывайте врача. Ни в коем случае не пейте антибиотиков самостоятельно: лучше вам не станет, а вот последствия не заставят себя ждать.
— Если вас беспокоят даже редкие боли, обратитесь к врачу. Вам могут прописать ферменты, или препараты, снижающие кислотность, или антибиотики. А при функциональной диспепсии могут отправить и к психотерапевту.
— Высыпайтесь, соблюдайте режим дня и питания, старайтесь меньше нервничать. Нередко именно эти «лекарства» работают при диспепсии лучше всего.
Заброс желчи в желудок / Лечение и симптомы в клинике профессора Горбакова в Москве (Красногорск, Истра, Митино, Строгино)
Дуоденогастральный рефлюкс- заброс содержимого двенадцатиперстной кишки в полость желудка.
В норме, через некоторый период времени после поступления пищи в желудок, в просвет двенадцатиперстной кишки выделяется порция желчи, направленная на дальнейшее, более тщательное переваривание пищевого комка. Наличие желчи создает в полости двенадцатиперстной кишки щелочную среду.
На границе желудка и двенадцатиперстной кишки находится пилорический сфинктер, который препятствует движению пищи в обратном направлении и отделяет кислую среду желудка от щелочной среды двенадцатиперстной кишки.
При нарушении функции сфинктера, например, при неполном его смыкании, щелочное содержнимое двенадцатиперстной кишки попадает в желудок. Жечь оказывает раздражающее действие на слизистую оболочку желудка, что, при регулярном ее воздействии вызывает хронический воспалительный процесс, называемый рефлюкс-гастритом.
Симптомы
Для рефлюкс гастрита характерны такие симптомы, как боль и тяжесть в эпигастрии, отрыжка, неприятный горький привкус во рту, тошнота, а также снижение аппетита.
Диагностика
При гастродуоденоскопии нередко удается увидеть некоторое количество желчи в полости желудка. Немаловажную роль играет ультразвуковое исследование органов брюшной полости, способное выявить патологию желчевыводящих путей. Значительно реже применяется суточная рН-метрия. Из лабораторных методов диагностики информативными являются определение уровня пищеварительных ферментов.
Лечение
Лечение должно быть комплексным и включать в себя мероприятия по нормализации образа жизни, режима и характера питания, а также медикаментозную терапия. По-возможности устранять физические и эмоциональные перегрузки, отрицательно влияющие на моторику желудочно-кишечного тракта.
Недопустимы длительные перерывы в приеме пищи, употребление жирных, экстрактивных продуктов, маринадов, копченостей, кофе. Исключают курение, употребление алкоголя и газированных напитков.
Лекарственная терапия подбирается врачом гастроэнтерологом в зависимости от степени выраженности симптомов и результатов обследования.
Дуоденогастральный рефлюкс или заброс содержимого двенадцатиперстной кишки обратно в желудок – это чрезвычайно распространенное нарушение пищеварения. Симптомы, которые свидетельствуют об этой патологии, многими субъективно трактуются как «изжога» или «расстройство желудка», что свидетельствует об их малой специфичности.
Точный диагноз может поставить только специалист после тщательного обследования. Если вы испытываете дискомфорт, связанный с приемом пищи, то рекомендуем вам обратиться в Клинику профессора Горбакова за специализированной помощью.
В норме, пища поступает в ротовую полость, продвигается по пищеводу в желудок, а затем попадает в двенадцатиперстную кишку. Здесь она смешивается с желчью, что обеспечивает эмульгирование (расщепление) жиров и всасывание большей части питательных веществ.
Одностороннюю эвакуацию пищи в двенадцатиперстную кишку поддерживает рефлекторно открывающийся и закрывающийся пилорический сфинктер (привратник). Он также препятствует ретроградному (обратному) току пищевого комка.
Неправильное функционирование сфинктера (его недостаточное запирание), а также гипертензия в двенадцатиперстной кишке, связанная с дуоденитом в хронической форме, может стать причиной заброса желчи обратно в желудок – дуоденогастрального рефлюкса.
Зачастую данное нарушение провоцирует наличие воспалительных процессов в желудке (гастрит), двенадцатиперстной кишке (дуоденит), желчного пузыря (холецистит, дискинезия желчевыводящих путей), поджелудочной железы (панкреатит), и оперативные вмешательства, а именно:
- холицестэктомия;
- резекция желудка;
- ваготомия;
- гатроэнтеростомия;
- энтеростомия.
Симптомы заброса желчи в желудок
Признаки заболевания не отличаются специфичностью, однако, можно выделить несколько симптомов дуоденогастрального рефлюкса:
- ощущение тяжести во время и после еды;
- жёлтый налёт на языке;
- тошнота и рвота с примесью желчи;
- изжога, отрыжка;
- вздутие живота;
- поносы и запоры;
- жгучая боль в чётко локализованной области живота;
- снижение массы тела.
Для выявления, либо исключения, а также лечения заброса желчи в желудок при необходимости, следует обратиться к врачу-гастроэнтерологу.
Диагноз ставится на основе жалоб пациента, анамнеза и ряда лабораторных и инструментальных исследований, таких как:
- Метод фиброгастродуоденоскопии позволяет определить зияние пилорического сфинктера, отёки слизистой оболочки и наличие желчи из кишечника, воспаления слизистой желудка, двенадцатиперстной кишки;
- Для выявления возврата бариевой взвеси в желудок из двенадцатиперстной кишки пользуются методом рентгеноскопии.
- Метод pH-метрии. Процесс длится в течение суток и позволяет отследить изменения уровня pH среды пищеварительного тракта.
- Билиметрия. Соскоб языка на факт присутствия желчных кислот.
- УЗИ органов брюшной полости
- Наиболее точный метод – фиброоптическая спектрофотометрия, позволяющая вычислить спектр абсорбции билирубина.
Необходимо принять во внимание, что некоторые методы диагностики заброса желчи в желудок проводятся натощак.
Медикаментозная терапия нейтрализует агрессивное воздействие компонентов желчи на слизистую оболочку и нормализует моторику ЖКТ. Ожидаемый эффект достигается при помощи:
- Антацидов, нивелирующих негативные воздействия кислот.
- Антагонистов рецепторов дофамина, повышающих тонус привратника.
- Спазмолитиков.
- Сорбентов. Эта группа препаратов адсорбирует кислоты желчи.
- Цитопротекторов, защищающих от повреждения слизистую оболочку, к которым относятся препараты урсодезоксихолевой кислоты. Они преображают кислоты, которые содержит поступающее в желудок содержимое двенадцатиперстной кишки, в водорастворимую форму, снижая их негативное воздействие.
- Антагонистов 5-НТ4 рецепторов серотонина. Они стимулируют перистальтику в двенадцатиперстной кишке.
И других препаратов, подбирающихся индивидуально в каждом случае.
Главная задача диетотерапии заключается в правильном режиме питания. Для начала необходимо:
- придерживаться частого и дробного приема пищи небольшими порциями;
- отказаться от горячих и холодных блюд и напитков, меда, каш на молоке, сахара;
- исключить из рациона крутые куриные, мясные и рыбные бульоны, жирные сорта мяса и рыбы, соления и маринады, копчености и колбасы, изделия из сдобного теста, неизмельченные фрукты и овощи, шоколад, консервы.
После ослабления течения заболевания и по рекомендации врача рацион может быть расширен, путем ввода кисломолочных и молочных продуктов, свежих фруктов и овощей.
Правильное питание при дуоденогастральном рефлюксе способствует скорому улучшению самочувствия и его продолжительным ремиссиям.
Оставить комментарий