
Нерегулярные болезненные месячные, боль внизу живота — все это первые симптомы кисты яичника. Однако очень часто это заболевание протекает безсимптомно.
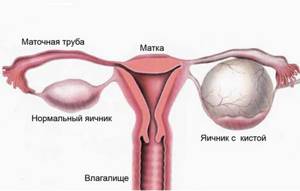
Киста яичника представляет полое образование небольшого размера, которое внутри заполнено жидкостью. Как правило, развиваются кисты из созревающего в яичнике фолликула. Стоит отметить, что большинство кист не опасны для здоровья женщины и зачастую проходят самостоятельно без какого-либо лечения, такие кисты называются функциональными или временными.
Такие кисты, как правило, появляются в результате нарушения овуляции. В этом случае, фолликул продолжает расти, а в желтом теле начинается скапливаться жидкость. Функциональные кисты проходят сами собой и не требуют лечения. Однако не исключены возникновения осложнений, таких как: разрыв кисты, перекрут, как следствие — внутреннее кровотечение.
Более серьезными патологиями, требующими лечения, являются аномальные кисты. Основная причина появления этих кист — гормональный сбой в организме женщины. Аномальными кистами считаются те кисты, которые не проходят в течение 3 месяцев. Лечение таких кист может быть, как медикаментозным, так и хирургическим.
Киста яичника — это доброкачественное образование яичника, которое относится к опухолевидным процессам и возникает вследствие накопления секрета в ткани яичника.
Она представляет собой полость, заполненную жидкостью. Стенку кисты яичника образует тонкий слой клеток, которые и продуцируют эту жидкость. В случае, если киста не оказывает давления на другие органы, то ее не трогают и лечат медикаментозно, однако если есть опасность влияния кисты на соседние органы, то проводится пункция или назначается хирургическое удаление.
Киста яичника может быть небольшой, а может достигать огромных размеров, разрастаясь в диаметре до 10-12 см.
Фолликулярная киста
Фолликулярная киста яичника может формироваться в том случае, если овуляция не происходит. Чаще всего возникновение фолликулярных кист встречается у девушек в периоде полового созревания.
Киста желтого тела
Киста желтого тела образуется на месте нерегрессировавшего желтого тела, в центре которого, в результате нарушения кровообращения, накапливается геморрагическая жидкость. Диаметр кисты желтого тела обычно не более 6-8 см.
Паровариальная киста
Паровариальная киста возникает и развивается в области брыжейки маточной трубы из околояичника и придатка яичника. Она представляет собой тонкостенное однокамерное образование, в диаметре от 12 до 20 см.
Дермоидная киста
Дермоиндная киста внутри часто содержит различные придатки: волосы, хрящи, жировые клетки, ткани костей и зубов и т.д., заключенные в слизеобразную массу, и покрытые плотной толстостенной капсулой. В диаметре дермоидная киста может достигать 15 см.
Эндометроидная киста
Эндометриоидная киста образуется, когда ткани эндометрия растут в яичниках. Эндометриоидные кисты яичников зачастую бывают двусторонними и разраcтаются в диаметре от 4-5 см до 15-20 см.
Редкий случай множественных дермоидных кист на дне ротовой полости у младенца
Описан редкий клинический случай роста множественных дермоидных кист в области дна ротовой полости у младенца, проявляющихся затруднением глотания и смещением языка назад. В течение первого года жизни хирурги провели 2 операции по удалению большой и менее заметных маленьких кист.
Впервые дермоидную кисту размером 3 см обнаружили у плода в срединной области ротовой полости во время ультразвукового исследования беременной на сроке 24 недели, диагноз позднее подтвердили на МРТ-снимке. Другие образования остались незамеченными, так как доктора в первую очередь обратили внимание на патологическую находку больших размеров, как сообщается в истории болезни.
«Данный случай должен быть принят во внимание при анализе снимков перед операцией, поскольку более тщательное изучение позволило бы избежать повторной операции, так как было бы очевидно, что киста не является единичной», — пишут авторы работы, д.м.н. Жи-Минг Ванг, доцент кафедры стоматологии в Больнице Шэн Цзин при Медицинском университете Китая в городе Шэньян.
Редкий случай
Как правило, множественные дермоидные образования в области дна ротовой полости встречаются не часто. В зоне головы или шеи растут единичные кисты, часто они затрагивают область глазницы.
Отличительно, что подобные новообразования не характерны для младенческого возраста, тем не менее, могут возникнуть у любого человека. В большинстве случаев множественные дермоидные кисты в ротовой полости возникают у пациентов от 20 до 40 лет и являются доброкачественными. Удаляют образование хирургически интраоральным или экстраоральным способом, в зависимости от локализации.
Пациент в возрасте 1 месяц
На сроке 24 недели матери младенца была проведена визуальная диагностика, на основании которой обнаружено образование размером 1,9 на 1,8 см. К 34 неделе гестации образование выросло до размеров 2 на 3 см.
При физикальном осмотре после рождения младенца врачи обнаружили, что киста занимает практически все пространство ротовой полости. В связи с чем было затруднено дыхание и глотательная функция.
По достижению месячного возраста младенца госпитализировали из-за отека в ротовой полости и нарушения речи, девочка не могла полностью закрыть рот. По результатам МРТ обнаружена киста размером 3,3 x 2,8 x 2,9 см, вызывающая смещение языка назад.
На фотографиях: ребенок перед первой операцией. А: белая стрелка указывает направление смещения языка. Оранжевая стрелка указывает на большое кистозное образование, выходящее за пределы ротовой полости.
В: На МРТ отмечено крупное образование (оранжевая стрелка) и мелкие подозрительные образования (белая стрелка). С: Вид кисты во фронтальной проекции.
D: Вид кисты в сагиттальной проекции (оранжевая стрелка), мелкие подозрительные образования (белая стрелка).
Первая операция
Для удаления кисты применили внутриротовой доступ, поскольку образование было локализовано над челюстно-подъязычной мышцей.
Размер кисты препятствовал прямой интубации, поэтому была проведено удаление жидкости из образования. Операция прошла под общей анестезией.
Через 3 дня после операции возник отек средних размеров в месте разреза, он сохранялся 3 дня, несмотря на лечение дексаметазоном.
На фотографиях: младенец во время первой операции. А: доброкачественное образование и язык после удаления жидкости (белая стрелка указывает на кисту). В: удаленная из кисты жидкость в шприце. С: горизонтальные разрез кисты.
D: отделение краев кисты от окружающих тканей. Е: удаление кисты.
F: гистологическое исследование показало, что внутри содержалась кератинизированная чешуйчатая эпителиальная выстилка (белые стрелки) и сальные железы (оранжевая стрелка).
На фотографиях: младенец через 3 дня после операции. А: отек в месте разреза. В: постоперационное МРТ-исследование показало наличие двух кистозных образований (оранжевые стрелки) под языком. С и D: вид обоих образований во фронтальной проекции (оранжевая стрелка). Е: вид обоих образований в сагиттальной проекции (оранжевая стрелка).
Через неделю после операции было проведено МРТ-исследование, которое выявило наличие еще двух небольших кист под языком младенца. Одно образование размером 0,8 x 1 x 0,5 см, второе – 1,2 x 0,5 x 0,5 см.
После чего хирурги повторно изучили предоперационные снимки МРТ, где обнаружили два мелких образования, которые были упущены из вида из-за сдавливания более крупным образованием. После удаления крупной кисты, мелкие образования значительно выросли. Через 9 дней после операции пациента выписали.
Гистологическое исследование показало, что киста состояла из кератинизированной чешуйчатой эпителиальной выстилки и сальных желез, что подтвердило классификацию образования в качестве дермоидной кисты.
Вторая операция
Через девять месяцев после первой операции, ребенок был вновь госпитализирован. Отмечалось нормальное открывание рта, но небольшое смещение языка к небу. Врачи при пальпации области обнаружили образование размером 2 на 2 см на середине язычной мышцы на дне ротовой полости.
МРТ-исследование подтвердило наличие образования. В ходе второй операции удалили кисту, проросшую глубоко в челюстно-подъязычную мышцу, что потребовало очень аккуратного отделения тканей образования от здоровых тканей.
Внутри кисты обнаружили секрет сальных желез, ее классифицировали как дермоидную.
На фотографиях: младенец в ходе второй операции. А: второе МРТ-исследование нескольких новообразований (белая стрелка).
B: на сагиттальной проекции видно крупное образование (толстая стрелка) и мелкое подозрительное образование (узкая стрелка). С: МРТ-исследование во фронтальной проекции.
D: киста, заключенная в капсулу. Е: удаленная киста. F: поперечный срез кисты с частицами кератина внутри.
Через 5 месяцев после второй операции в той же области была обнаружена киста размером 1,5 x 0,9 x 1 см. Данное образование не мешает дыхательной, глотательной и жевательной функции, поэтому врачи решили не удалять его и внимательно следить за возможным ростом.
Причины возникновения кист
Поскольку первое образование было обнаружено еще в утробе матери, его признали врожденным. Первая и вторая висцеральная дуга соединяются в середине эмбриона на первых стадиях развития.
Иногда эпителиальные остатки и некоторые узелки, из которых впоследствии формируется язык и дно ротовой полости, могут сохраниться после формирования данных анатомических частей, что в итоге приводит к дермоидным кистам.
Данный клинический случай необычен из-за некоторых факторов. Во-первых, дермоидные кисты чаще формируются как единичная масса. Во-вторых, их редко можно обнаружить еще до рождения ребенка. В-третьих, необычна локализация дермоидной кисты для младенца. Врачам следует принимать во внимание данный случай.
«Самое важное – тщательное проанализировать предоперационные снимки на предмет множественных образований во рту, когда кажется, что образование только одно», — говорят авторы.
Что такое дермоидная киста?
С диагнозом «киста» сталкивается немало пациентов, среди них большинство — женщины. Однако киста кисте рознь.
- Об одной из ее разновидностей — дермоидной кисте — мы попросили рассказать исполнительного директора ООО «Клиника Эксперт Оренбург» Подлевских Юрия Андреевича.
- - Юрий Андреевич, что же такое дермоидная киста и стоит ли опасаться этого диагноза?
- Это одна из разновидностей доброкачественных опухолей, развивающаяся в процессе эмбрионального развития человека.
Тревога пациентов, которым установлен этот диагноз, понятна. Но паниковать не стоит. По характеру это доброкачественное образование, что уже успокаивает. Но, тем не менее, в норме его быть не должно.
- Дермоидная киста может возникнуть в любом органе?
Она может быть практически везде. Однако есть области, где дермоидная киста встречается чаще. Например, это малый таз у женщин (в частности, дермоидная киста яичника).
- Что является причинами возникновения дермоидных кист?
Это нарушения в процессе эмбрионального развития организма. Также есть отдельные сообщения об их появлении после травмы.
- - Дермоидная киста – чаще случайная находка или пациента что-то беспокоит?
- Часть пациентов специфичных жалоб не предъявляет: образование выявляется случайно (например при профилактическом, скрининговом исследовании).
- У ряда больных можно обнаружить ее при обычном осмотре (в частности под кожей).
- Симптомы дермоидной кисты также зависят от области тела, где она располагается.
Если это, например, дермоидная киста головного мозга, то могут отмечаться неспецифические признаки — например, головные боли, головокружение.
При расположении ее в малом тазу также возможен болевой синдром (в ряде случаев, интенсивный — в частности при разрыве кисты), нарушение мочеиспускания, признаки кишечной непроходимости, при воспалении — повышение температуры тела.
Сделать однозначный вывод по таким признакам о том, что это именно дермоидная киста, в большинстве случаев невозможно. Уточнить диагноз можно только после дополнительных исследований.
- Как проводится диагностика дермоидных кист?
Помимо клинических методов в виде опроса, осмотра, пальпации широко используются инструментальные методы диагностики. Чаще всего применяются ультразвуковое исследование, магнитно-резонансная и компьютерная томография.
На практике статистически более часто люди проходят скрининговое УЗИ, которое впервые и выявляет это образование, после чего для уточнения диагноза они направляются на МРТ или КТ.
Дермоидная киста хорошо выявляется обоими методами, однако несколько более предпочтительной является МРТ — разумеется, если к нему нет противопоказаний.
Главное преимущество в данном случае — отсутствие лучевой нагрузки, в определенной степени присущей КТ.
- Юрий Андреевич, если МРТ выявило дермоидную кисту, что делать такому пациенту?
Обращаться к доктору, специальность которого зависит от области расположения образования. Если оно находится интракраниально (внутри черепа), то необходима консультация нейрохирурга; если в малом тазу — гинеколога; в брюшной полости — хирурга.
- Как лечат дермоидные кисты?
Обычно лечение хирургическое. В зависимости от конкретной ситуации, дермоидная киста либо иссекается, либо сначала дренируется и освобождается от содержимого, а затем удаляется.
По решению доктора иногда производится динамическое наблюдение за ними.
- Какими могут быть осложнения, если дермоидную кисту не лечить?
Это, например, воспаление, разрыв кисты. Также описано ее озлокачествление: по разным данным, дермоидная киста перерождается примерно у 8% пациентов.
Для справки:
Подлевских Юрий Андреевич
Выпускник Оренбургской государственной медицинской академии 2012 года по специальности «Педиатрия».
В 2013 году на базе вышеназванного учебного заведения окончил интернатуру по специальности «Рентгенология». В этом же году прошел усовершенствование по магнитно-резонансной томографии.
- В настоящее время занимает должность исполнительного директора ООО «Клиника Эксперт Оренбург».
- Другие интервью с Юрием Подлевских:
- Можно и нельзя в МРТ
- Чем поможет МРТ пациенту с черепно-мозговой травмой и её последствиями?
- Что такое нейроваскулярный конфликт?
- О чём молчат мужчины…Что показывает и что входит в МРТ брюшной полости?
- Удар ниже пояса
- Зачем проходить МРТ головного мозга, когда ничего не болит?
Дермоидная киста — признаки, причины, симптомы, лечение и профилактика
Дермоидная киста имеет круглую или овальную форму, плотную капсулу и может иметь одну или множество камер.
Содержимым кисты могут быть все слои кожи, волосяные фолликулы, сальные железы, потовые железы и даже кости, зубы и волосы.
Внутри киста заполнена ороговевшими клетками эпидермиса, жировой массой и секретом сальных желез. При вскрытии содержимого кисты в окружающие ее ткани и органы развивается воспалительный процесс.
Дермоидная киста может располагаться на лице, в области переносицы, глазных век, на губах и около носогубных складок, на затылке, за ушами и на шее. Бывают локализации на спине, животе, ягодицах, в яичниках, в области глазной клетчатки.
Дермоидная киста чаще всего обнаруживается у молодых людей. Она имеет медленный рост, который со временем увеличивается и даже может малигнизировать (превращаться в злокачественную опухоль).
Новообразование не вызывает болезненных ощущений и обнаруживается случайно при ультразвуковом или лапароскопическом исследовании.
Если дермоидная киста находится в яичнике, то при ее перекруте ножки возможны острые боли в животе. Если же дермоидная киста воспаляется, появляются неприятные, болезненные ощущения в месте ее локализации.
При увеличении размеров кисты яичника возможна тяжесть в животе, нарушения мочеиспускания, боли внизу живота.
Осложнениями дермоидной кисты будет перерождение доброкачественного характера в плоскоклеточный рак, воспаление соседних органов и тканей, перекрут ножки кисты, разрыв кисты или чрезмерное увеличение в размерах.
Диагностика
Клинически дермоидная киста будет выявляться визуально при осмотре хирургом-онкологом. Ведь киста может виднеться в виде округлого образования в любом участке тела, различных размеров от нескольких миллиметров до нескольких сантиметров, свободно смещается под кожей.
Диагноз ставится на основании предварительного осмотра на УЗИ органов малого таза, лапароскопии с дальнейшим микроскопическим исследованием содержимого и структур кисты. Иногда проводится пункция кисты и изучение тканей под микроскопом. Дополнительными методами исследования являются МРТ (магнитно-резонансная томография) или КТ органов малого таза.
Для получения полной информации о диагностике и лечении дермоидной кисты необходимо записаться на прием к врачу-хирургу или онкологу. Консультация врача поможет определиться с дальнейшей тактикой обследования и лечения.
Десмоидные фибромы
Наверняка вы задаётесь вопросом: что означает этот диагноз? Согласно современной гистологической классификации опухолей мягких тканей ВОЗ, десмоиды относят к группе фиброматозов – опухолеподобных фибропластических поражений неясного генеза.
Своеобразие десмоидов заключается в том, что полностью лишённый микроскопических признаков злокачественности и никогда не дающие метастазов, они склонны к частому рецидивированною (нередко к многократному) и агрессивному местно-деструктирующему росту.
Из-за этого диссонанса среди онкологов общепринята точка зрения о промежуточном положении десмоидов между доброкачественными и злокачественными опухолями.
Предлагаем Вашему вниманию краткий, но очень подробный обзор десмоидных фибром.
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Десмоидные фибромы — это опухоли мезинхимальной природы, которые относятся к классу пограничных опухолей так как не метастазируют, однако склонны к агрессивному местному росту и частому рецидивированию.
Десмоидные фибромы (ДФ) могут развиваться из мышечно-апоневротических структур практически любой анатомической области тела, включая брюшную стенку, грудную стенку, конечности, шею, в ряде случаев наблюдается мультифокальный рост опухолей.
- В зависимости от локализации выделяют: — абдоминальные десмоидные фибромы (опухоли передней брюшной стенки) — интраабдоминальные (опухоли забрюшинного пространства) — экстраабдоминальные (опухоли туловища, конечностей)
- — мультифокальные (множественные опухоли различных локализаций)
Десмоидные фибромы представляют собой достаточно редкую патологию – их частота составляет 2-4 случая на 1 миллион человек в год и это менее 3 % от всех опухолей мягких тканей. Чаще всего заболевают люди в возрасте 20-40 лет.
Как правило, пациенты обращаются к врачу по поводу безболезненного опухолевого образования, болевые ощущения и другие симптомы обычно связаны с вовлечением в опухолевый процесс близлежащих структур.
Большинство пациентов с десмоидными фибромами экстраабдоминальной локализации связывают появление опухоли с предшествующей травмой. Десмоидные фибромы абдоминальной локализации зачастую развиваются у женщин после беременности или кесарева сечения.
Интраабдоминальные десмоидные фибромы чаще всего сочетаются с полипозом толстой кишки (синдрома Гарднера).
1) Морфологическая верификация опухоли при помощи выполнения трепан-биопсии или открытой биопсии. 2) Магнитно-резонансная томография или компьютерная томография опухоли.
Эти исследования позволяют адекватно оценить распространенность опухолевого процесса, прилежание опухоли к магистральным сосудисто-нервным структурам, степень вовлечения прилежащих анатомических структур и как следствие сделать вывод о возможности проведения хирургического лечения.
3) Также всем пациентам с диагнозом десмоидная фиброма рекомендовано проведение колоноскоии для исключения полипоза толстой кишки.
В нашей стране самым большим опытом ведения пациентов с десмоидными фибромами располагает МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России. В архиве института хранятся данные о пациентах, проходивших лечение в период с 1945 года по настоящее время.
С января 2000 года архив представляет собой электронную базу данных. При работе с материалами архива удалось установить более 700 пациентов с диагнозом десмоидная фиброма, обращавшихся в МНИОИ имени П.А. Герцена в период с 1957 по 2018 года.
В настоящий момент проводятся научные работы по изучению и оценке эффективности различных вариантов лечения десмоидных фибром. На базе Института создана группа по лечению пациентов с диагнозом десмоидная фиброма под руководством д.м.н. Новиковой Ольги Валерьевны. В группу входят хирурги, радиологи, онкологи и морфологи.
После постановки диагноза десмоидная фиброма вариант лечения подбирается индивидуально для каждого пациента. К числу доступных вариантов лечения пациентов относятся динамическое наблюдение, хирургическое лечение, лучевая терапия и системная терапия (гормональные препараты, химиотерапия).
В зависимости от локализации опухоли возможны различные варианты хирургического лечения. Для достижения лучших онкологических и косметических результатов применяются различные виды пластики послеоперационного дефекта после удаления опухли.
При абдоминальных десмоидных фибромах пластика производится композитной сеткой.
При экстраабдоминальной локализации опухоли в качестве пластического компонента могут быть использованы местные ткани, перемещенные или пересажанные лоскуты, а также различные виды модульных эндопротезов в случае вовлечения кости в опухолевый процесс.
Помимо хирургического лечения в нашем Институте изучены и внедрены в практику эффективные схемы системного лекарственного лечения, а также лучевая терапия. Все описанные выше методы лечения могут применятся как отдельно, так и в комбинации для достижения наилучшего результата.
Так как десмоидные фибромы не относятся к злокачественным опухолям, прогноз заболевания благоприятный. Проведение радикальной операции позволяет снизить риск рецидива.
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, лекарственного и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
МНИОИ им. П. А. Герцена — филиал ФГБУ «НМИЦ радиологии» Минздрава России Отделение хирургического лечения центральной нервной и костно-мышечной систем Врач-онколог ЯДРИНА Анна Викторовна Колл-центр 495 150 11 22
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
COVID19
COVID19
Киста конъюнктивы глаза — причины появления, лечение или удаление в клинике Сфера
Термин «киста конъюнктивы» используют для обозначения новообразования доброкачественной природы, которое появляется на глазной конъюнктиве. Последняя представляет собой тонкую прозрачную ткань, которая покрывает внутреннюю поверхность век и глазное яблоко снаружи.
Киста конъюнктивы глаза представляет собой тонкостенное новообразование с полостью, заполненной отёчной жидкостью — транссудатом, который может быть прозрачным или желтоватого оттенка.
Новообразование может быть врождённым или приобретённым, его можно заметить невооружённым глазом.
Оно проявляется рядом неприятных клинических проявлений и, по мере роста, может привести к снижению остроты зрения.
В соответствии с причинами появления, киста конъюнктивы у детей и взрослых может быть врождённой или приобретённой.
| Врождённая | Развивается из желёзистой ткани и является генетически обусловленным заболеванием, которое возникает вследствие нарушений в период внутриутробного развития во время формирования тканей и структур глазного яблока. Встречается при гемифациальной микросомии. Врождённую дермоидную кисту конъюнктивы глаза у ребёнка выявляют в раннем возрасте. Она выглядит как новообразование округлой формы и имеет диаметр до 5-ти мм. |
| Приобретённая | Новообразование появляется вследствие:
|
| Первичное | Развивается в результате расслоения области радужки глаза, которая выступает за пределы слизистой оболочки. |
| Имплантационное | Спровоцировано внешними воздействиями, нередко —ударами, в том числе и через закрытое веко, а также хирургическими вмешательствами на глазе. |
| Спонтанное | Установить причины развития не представляется возможным. Кисты, при этом, могут формироваться на любом участке конъюнктивы. |
| Ретенционная киста конъюнктивы | Выглядит как маленький пузырёк с тонкими стенками, в полости которого содержится прозрачная жидкость. Не имеет симптомов, иногда исчезает самостоятельно. |
| Дермоидная киста конъюнктивы | Имеет вид новообразования желтоватого цвета с неоднородной структурой, плотной консистенцией и гладкой поверхностью. Является наиболее опасным видом, склонным к малигнизации. |
| Экссудативное | Представляет собой твёрдое новообразование, которое развивается вследствие перенесённой глаукомы или длительного приёма фармакологических препаратов. |
Новообразования могут быть одиночными и множественными, с одной или несколькими камерами внутри полости. Они проявляются следующей симптоматикой, общей для разных видов кист:
- наличие образования на конъюнктиве, которое хорошо заметно невооружённым глазом;
- чрезмерное слезотечение;
- ощущение чужеродного тела или песка в глазу;
- изменение формы века.
Небольшие новообразования, как правило, не являются причиной болевой симптоматики и не снижают остроту зрения. Однако, если они продолжают расти, у пациента развивается синдром сдавливания, при котором он ощущает боль распирающего характера, а острота зрения снижается.
Крупные кисты при закрывании глаз и моргании травмируются, из-за чего на ней появляются микроскопические повреждения, что приводит к гиперемии и ещё сильнее раздражает конъюнктиву. Дополнительным фактором, который может появиться в результате, может стать вторичный конъюнктивит.
Дермоидальную первичную кисту выявляют у самых маленьких пациентов. Она имеет вид новообразования размеров не более пяти миллиметров, светло-жёлтого цвета, которое расположено сверху.
Отсутствие лечения кисты конъюнктивы в данном случае может привести к её росту и спровоцировать закрытие большей части глаза, включая и место проекции слёзных желёз.
Результат — серьёзное и резкое ухудшение зрения.
Диагностика новообразования, как правило, не вызывает сложностей, поскольку оно хорошо просматривается. Для определения его вида и выявления патологических изменений других глазных структур применяют следующие диагностические методики:
- офтальмоскопия — предусматривает использование фундус-камеры и офтальмоскопа, позволяет оценить состояние глазного дна, сетчатки, зрительного нерва;
- гистология кисты — даёт возможность точно определить её тип и характеристики;
- визометрия — направлена на определение остроты зрения пациента, применяется при крупных новообразованиях;
- тонометрия — необходима для того, чтобы определить внутриглазное давление и выявить его нарушения;
- биомикроскопия — предусматривает использование щелевой лампы и микроскопа, она направлена на оценку глубины поражения.
Тактику лечения новообразования подбирают индивидуально, исходя из ряда факторов:
- показания пациента;
- локализация и размер кисты;
- причины формирования;
- наличие других офтальмологических патологий.
Консервативная терапия предусматривает применение фармакологических препаратов, которые обеспечивают противовоспалительный эффект и увлажнение — глазные капли. Для того, чтобы исключить риск инфицирования образования, офтальмолог может назначить антибактериальные препараты, помочь снять воспалительные процессы помогут глюкокортикостероиды.
Иногда в полость вводят склерозирующие препараты, однако наиболее эффективным является удаление кисты конъюнктивы хирургическим методом. Показаниями к его применению являются:
- отсутствие эффекта от приёма медикаментов;
- обнаружение дермоидных кист у детей;
- осложнения новообразований;
- образования больших размеров или склонные к усиленному росту.
Маленькие кисты прижигают лазером: такое лечение имеет целый ряд преимуществ, поскольку предусматривает короткий восстановительный период, минимальный риск развития осложнений, исключение возможности занесения инфекции, отсутствие косметических дефектов.
К сожалению, этот способ не доступен при крупных кистах. Они требуют полноценного оперативного вмешательства и предусматривают:
- иссечение части слизистой оболочки;
- применение общей анестезии;
- накладывание швов;
- появление косметического дефекта;
- длительный восстановительный период, в течение которого пациенту нужно строго соблюдать рекомендации врача.
Данное новообразование не является опасным при условии своевременного обнаружения и адекватного лечения. Профилактические мероприятия, которые помогут избежать его появления, заключаются в следующем:
- регулярные профилактические осмотры у офтальмолога;
- соблюдение правил гигиены при пользовании контактными линзами;
- использование качественной косметики для глаз, срок годности которой не закончился;
- строгое соблюдение рекомендаций врача после офтальмологической операции;
- сведение к минимуму воздействия раздражающих факторов на глаза;
- полноценное питание, обеспечивающее организму все необходимые витамины и микроэлементы;
- сведение к минимуму риска получения травм глаз.
Пройти безопасное и эффективное лечение данного патологического состояния можно в офтальмологической клинике «Сфера». Мы располагаем всем необходимым для оперативной и высокоточной диагностики и лечения в соответствии с международными стандартами. Записаться к нам на приём можно заполнив форму онлайн или позвонив нам: +7 (495) 139-09-81.
Миомы и кисты: нужна ли операция?
Миомы и кисты: нужна ли операция?
Сегодня мы обратились к актуальной для многих женщин теме. Часто, когда из уст врача-гинеколога пациентка слышит слово «миома матки», либо «киста яичника», у женщины возникает паника, связанная с уверенностью в необходимости скорой операции.
Меж тем, паниковать совершенно не нужно. Далеко не всегда операция в таких случаях требуется. Подробнее об этом нашим читательницам расскажет врач акушер-гинеколог, гинеколог-хирург, репродуктолог клиники «Папа, мама и малыш» Светлана Николаевна Мелехина.
Если женщину ничего не беспокоит, нужна ли операция?
Диагноз «Миома» — это не приговор к операции, как и «киста яичника». Миома — это доброкачественная опухоль, возникающая в мышечном слое матки— миометрии. Является одним из самых распространенных заболеваний у женщин.
Если миома была случайно найдена при УЗИ, а женщина ни на что не жалуется, и не планирует беременность, то мы даем лишь рекомендации по образу жизни, питанию, диете, направленной на профилактику, чтобы миома не прогрессировала.
Все это, разумеется, в комплексе с консервативным лечением препаратами, направленным на нормализацию гормонального баланса.
Если же женщина планирует беременность, то миому лучше удалить, особенно, если миома — внутри полости матки, потому что женщине становится трудно, а если узлов много, то невозможно забеременеть, становится велик риск выкидиша. То же самое относится к кисте яичника, она также может быть причиной бесплодия.
Что должно насторожить женщину, какие симптомы могут говорить о миоме? Кто в группах риска?
В большинстве случаев, миомы возникают бессимптомно и могут быть обнаружены случайно на приеме у гинеколога при УЗИ. Однако о миоме, как и о кисте яичника могут говорить нарушения цикла, усиление менструации, боли внизу живота, боли при половом акте.
При данных симптомах в любом случае нужно немедленно идти к врачу. Кроме того, настороже нужно быть женщинам, если у ее мамы, бабушки была миома, потому что есть наследственная предрасположенность к этому заболеванию.
Причем, с сожалением скажу, что миома «помолодела», если раньше она была проблемой для женщин старше 35 лет, то сейчас встречается и у 25-летних.
Очень увеличивают риск возникновения миомы и кист инфекции, передающиеся половым путем, которые приводят к воспалительным процессам в матке и яичниках, на их фоне могут развиться вышеупомянутые образования.
Как жить с миомой?
Необходимо посещать гинеколога по показаниям врача — раз в 3 месяца, либо, при бессимптомном течении, раз в полгода.
Пациенткам с миомой, кроме лекарственной терапии, показана специальная диета, основанная на растительных веществах, негормональных, поскольку образование миом связано, в первую очередь с дисбалансом определенных гормонов. В первую очередь, из питания исключаются животные белки в больших количествах.
Полезны закуски из крестоцветных овощей: брокколи, брюссельской, белокочанной, цветной капусты, в общем, капуста в любом виде — квашеная, тушеная, соленая и т.д. Очень полезен зеленый чай — настоящий, хороший, не в «пакетиках». Редиска, дайкон.
Что касается образа жизни — не рекомендуется загорать под открытым солнцем, лежа на песке. На пляже используйте парео, лежать нужно на шезлонге. Баню, сауну посещать разумно, в парилке находиться только «до первого пота», сидеть на полках, подкладывая холодное полотенце.
В общем, главное правило — не подвергать нагреву область органов малого таза, чтобы не провоцировать рост миомы. Кроме того, если после какой-либо болезни смежный доктор назначит вам физиопроцедуры, прогревания, обязательно проконсультируйтесь с гинекологом.
Может ли киста яичника пройти сама по себе?
Дело в том, что кисты бывают разные. Есть функциональные кисты, которые представляют собой отмерший фолликул, такая киста может пропасть при начале следующего менструального цикла, либо при адекватной консервативной терапии. А есть истинные кисты. Выявить их можно, они не пропадают при консервативном лечении, идущем 3 месяца.
Такие кисты могут мешать женщине забеременеть, поэтому в таких случаях их нужно удалять. Иногда женщины говорят: вот, мне удалили кисту, а она снова выросла. Так не может быть. Выросла новая киста. Киста — это следствие, а не причина.
Нужно правильно лечить основное заболевание — гормональный дисбаланс, инфекции, воспалительные процессы.
Многие женщины боятся операции, считая, что вместе с миомой придется удалять матку или ее часть, а с кистой — яичник. Такие страхи оправданы?
Нет, сейчас врачи стараются в первую очередь сохранить орган, не вырезав ничего «лишнего». Как говорится, поврежденная, но своя нога, все-же лучше, чем протез. Так и здесь — ничего лишнего нет.
Врачи стараются по-максимуму сохранить органы даже рожавшим и не планирующим ребенка женщинам, чтобы женщина могла после операции сохранить качество жизни, в том числе, в интимной сфере. Более того, операция может быть показана даже женщине, планирующей беременность или ЭКО, если миомы или кисты являются барьером к возникновению беременности и вынашиванию плода.
Это могут быть и лапароскопические операции, через микроразрезы, это может быть гистороскопия, выполняется через влагалище при помощи гистероскопа (специальная оптическая система).
Это может быть и эмболизация маточных сосудов, при которой под контролем рентгена в миоматозный узел вводится специальный препарат по тонкому катетеру, после чего сосуд перекрывается и миома сама погибает. Методы применяются в зависимости от расположения миомы. Все эти операции сохраняют матку и женщина потом может рожать, полноценно жить.
Все новинки мировой медицины в этой области широко представлены и работают и в Нижнем Новгороде в разных государственных и частных клиниках. Все эти высокотехнологичные операции можно получить в рамках ОМС. Операции проводятся платно, если женщина не хочет или не может ждать в очереди, либо желает сделать операцию у конкретного врача в определенной клинике сверх выделенных государством квот.
- Беседовал Данила Резак.
- Статья предоставлена рекламно-информационным еженедельником 'Арена'.
Виды кист яичников
Киста яичника – это полое образование, заполненное жидкостным содержимым.
Чаще всего она является доброкачественной, но может достигать довольно больших размеров – до двадцати сантиметров. В медицине выделяют два основных вида кист: временные (функциональные), проходящие самостоятельно, и аномальные, требующие специального, а часто и оперативного лечения.
Образование функциональных кист не является опасным. Чаще всего такие новообразования появляются из-за нарушения или отсутсвия овуляции.
На протяжении двух-трех циклов киста, скорее всего, сама рассосется.
Однако вам стоит быть внимательными, так как могут развиться определенные осложнения, такие как перекрут или разрыв кисты, что приведет к нежелательным последствиям, требующим хирургического лечения.
При возникновении аномальной кисты откладывать лечение нельзя. Опытные врачи-гинекологи нашей клиники проведут необходимые диагностические обследования и назначат оптимальную терапию для успешного излечения заболевания.
Причины возникновения кисты яичника
Любые виды кист, как правило, возникают вследствие следующих факторов:
- нарушения менструального цикла;
- ожирение;
- отсутствие постоянного сексуального партнера;
- раннее половое созревание и начало менструаций;
- нарушения гормонального баланса;
- проведенное лечение рака молочной железы препаратом Тамоксифен.
Кисты: разновидности
Выделяют следующие виды кист, которые могут образовываться на поверхности яичников:
- Фолликулярная киста – наиболее распространенная, возникающая в случае если по каким-то причинам не произошла овуляция в течение менструального цикла. Достаточно часто подобные образования диагностируются у девочек-подростков в период их полового созревания. Если фолликулярная киста возникает у взрослой женщины, заболевание может сопровождаться дисгормональными маточными кровотечениями. Обычно при данном виде кисты пациентка находится под медицинским наблюдением, лечение же назначается в случае возникновения осложнений.
- Параовариальная киста, субстратом для формирования которой служит обычно придаток яичника. Такая киста может достигать самых больших размеров, но не проявлять себя достаточно долго. При достижении крупных размеров новообразование начинает давить на близлежащие органы, вызывая учащенные позывы к мочеиспусканию, болевые ощущения. Параовариальная киста является неподвижной и крайне редко перекручивается.
- Киста желтого тела – новообразование, появляющееся на месте овуляции яйцеклетки, если беременность не наступила. Обычно рассасывается самостоятельно. Немедленная медицинская помощь требуется в случае возникновения кровотечений.
- Дермоидная киста – опухоль доброкачественного характера, внутри которой находятся волосяные фолликулы, сальные железы. Кисты данного вида могут расти годами, так как развиваются очень в медленном темпе. Довольно часто осложнением заболевания становится перекрут яичника. При диагностике дермоидной кисты необходимо провести хирургическое лечение.
- Эндометриоидная киста – распространенное осложнение при эндометриозе. Киста, образуется из ткани, сходной с клетками эндометрия, выстилающего матку изнутри, может развиваться при полном отсутствии клинических проявлений довольно долгий период времени. Но если она опорожнится в брюшную полость, начнется спаечный процесс. Обычно данную кисту легко диагностировать при УЗИ исследовании. В зависимости от размеров, клинических симптомов заболевания врач принимает решение о медикаментозном лечении или о хирургическом.
В случае если оба яичника поражены множественными кистами небольшого размера, речь будет вестись о таком заболевании, как поликистоз яичников. Для постановки диагноза поликистоз яичников, кроме УЗИ визуализации в яичнике более 15 фолликулов, врач проведет гормональное исследование и на основании объема яичников, УЗИ картины и результатов гормонов будет назначено лечение.
Общие симптомы кисты яичника
Как уже говорилось, некоторые виды кист могут себя никак не проявлять длительное время, однако можно выделить ряд общих клинических проявлений, характерных для данного заболевания. Вы можете догадаться о наличии кисты по следующим признакам:
- нарушения менструального цикла;
- ощущение тяжести внизу живота;
- боль при половом контакте;
- чувство давления на мочевой пузырь или прямую кишку;
- тошнота и рвота;
- кровянистые мажущие выделения из влагалища, появляющиеся в середине цикла;
- проблемы с зачатием.
Диагностика и лечение кисты яичника
В нашей клинике для диагностики кисты яичника применяется метод ультразвукового исследования при помощи интравагинального датчика.
Если в ходе УЗИ точно определить тип кистозного образования будет невозможно, вам будут назначены дополнительные исследования, такие как компьютерная томография.
В диагностических целях может применяться и лапароскопия, при которой хирург сможет не только увидеть кисту, но и сразу же ее удалить.
Схему лечения для каждой пациентки наш специалист всегда назначает индивидуально. Методы подбираются в зависимости от типа кистозного образования, его характеристик, а также особенностей вашего организма. Существует несколько общих схем лечения кисты яичника:
- антибактериальное и противовоспалительное лечение;
- гормональная терапия;
- оперативное лечение, которое применяется в основном при острых формах кисты или при неэффективности консервативного лечения.
Стоит сказать, что опыт наших специалистов и современное техническое оснащение позволяют с высокой точностью проводить любые диагностические и лечебные процедуры.
Длительное нахождение кист яичников и не поддающиеся консервативной терапии кисты подлежат удалению. Дополнительным методом исследования является исследование крови на онкомаркеры.
Благодаря нашей клинической лаборатории мы проводим исследования на онкомаркеры в течение 3-4 часов.

Оставить комментарий