Артюшкевич А.С., зав. кафедрой челюстно-лицевой хирургии БелМАПО, д.м.н., профессор
Миранович С. И., доцент, к.м.н., кафедры челюстно-лицевой хирургии БГМУ
Черченко Н. Н. доцент, к.н.м., кафедры челюстно-лицевой хирургии БГМУ
Лимфаденопатии — это большая группа заболеваний, отличающихся как по характеру возбудителя, эпидемиологическим, этиологическим, патогенетическим особенностям, так и клиническим проявлениям и прогнозу. Изменения в лимфатических узлах свидетельствуют об активности и состоянию ответа организма на патологический агент. Поэтому так трудна диагностика и так важна своевременная постановка диагноза, так как от этого зависит и прогноз.
За последние годы значительно увеличилось количество пациентов с лимфаденитами, особенно это увеличение отмечается в детском возрасте. Довольно часто причину проявления лимфаденита бывает непросто выявить. Увеличение лимфоузлов отмечается при заболеваниях крови, злокачественных опухолях, а также при хронических специфических воспалительных процессах.
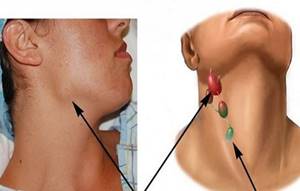
Анатомия лимфатического аппарата лица и шеи. Лимфа из области головы и шеи собирается в яремные лимфатические стволы, проходя через регионарные лимфатические узлы, в которые впадают поверхностные лимфатические сосуды (рис.1) [1,2].
Классификация лимфаденопатий. В теле человека насчитывается около 600 лимфатических узлов, однако в норме пальпаторно могут определяться только подчелюстные, подмышечные и паховые лимфоузлы [5,6].
В зависимости от распространенности различают такие варианты лимфаденопатий (ЛАП):
- локальную ЛАП – увеличение одного ЛУ в одной из областей (единичные шейные, надключичные и т. д.);
- регионарную ЛАП – увеличение нескольких ЛУ в одной или двух смежных областях (надключичные и подмышечные, шейные и надключичные и т. д.);
- генерализованную ЛАП – увеличение ЛУ более чем в трех областях (шейные, надключичные, подключичные, подмышечные и др.).
Рис. 1. Лимфатические узлы головы и шеи:
- 1 – щечные лимфатические узлы;
- 2 – подбородочные лимфатические узлы;
- 3 – поднижнечелюстные лимфатические узлы;
- 4, 5, 6, 7 – шейные лимфатические злы;
- 8 – внутрижелезистые лимфатические узлы;
- 9 – заушные лимфатические узлы;
- 10- затылочные лимфатические узлы.
Регионарная ЛАП отмечается при стрептококковой, стафилококковой инфекции, туляремии, туберкулезе, сифилисе, генитальном герпесе.
Генерализованное увеличение ЛУ описано при инфекционном мононуклеозе, цитомегаловирусной инфекции, токсоплазмозе, бруцеллезе, туберкулезе, ВИЧ/СПИДе, болезнях накопления и др.
При этом ЛАП возникает в результате попадания в ЛУ бактерий либо вирусов и их токсинов лимфогенным, гематогенным и контактным путями.
В клинической практике также часто выделяют острую ЛАП, которая характеризуется коротким продромальным периодом, лихорадкой, локальной болезненностью при пальпации, и хроническую ЛАП, отличающуюся большей длительностью, как правило, отсутствием болезненности или ее малой выраженностью.
При хроническом воспалении, в отличие от острого, ЛУ обычно не спаяны с окружающими тканями.
При развитии острой ЛАП отмечается серозный отек, а воспалительные явления не выходят за пределы капсулы ЛУ, однако при деструктивных процессах воспаление может переходить на окружающие ткани и по характеру быть серозным и/или гнойным [5,6].
Инфекционные заболевания, наиболее часто протекающие с вовлечением лимфоидной ткани:
- Бактериальные (все пиогенные бактерии, сифилис, туляремия, болезнь кошачьих царапин).
- Микобактериальные (туберкулёз, лепра).
- Грибковые (гистоплазмоз, кокцидиомикоз).
- Хламидийные (венерическая лимфогранулёма).
- Паразитарные (токсоплазмоз, трипаносомоз, филяриоз).
- Вирусные (вирус Эпштейна — Барр, цитомегаловирус, корь, гепатит, ВИЧ).
Клиника лимфаденопатии. Основным симптомом лимфаденопатии является увеличение лимфатических узлов, которое может быть локальным, регионарным либо генерализованным. Дополнительными симптомами могут быть:
- ночная потливость;
- потеря веса;
- сопутствующее длительное повышение температуры тела;
- частые рецидивирующие инфекции верхних дыхательных путей (фарингиты, тонзиллиты, ангины и т. п.);
- патологические изменения на рентгенограмме легких;
- гепатомегалия;
- спленомегалия.
Клиническое обследование. При наличии локализованной ЛАП необходимо исследовать области, от которых лимфа оттекает в данную группу лимфоузлов, на предмет наличия воспалительных заболеваний, поражений кожи, опухолей.
Необходимо также тщательное обследование всех групп лимфоузлов, в том числе несмежных для исключения генерализованной лимфаденопатии.
В случае обнаружения увеличенных лимфоузлов необходимо отметить следующие их характеристики: размер, болезненность, консистенция, связь между собой, локализация.
У пациентов с генерализованной ЛАП клиническое обследование должно фокусироваться на поиске признаков системного заболевания.
Наиболее ценным является обнаружение высыпаний, поражения слизистых оболочек, гепато-, спленомегалии, поражения суставов.
Спленомегалия и ЛАП встречаются при многих заболеваниях, включая мононуклеозоподобный синдром, лимфоцитарную лейкемию, лимфому, саркоидоз.
Алгоритм параклинического обследования пациента с синдромом ЛАП
При первичном осмотре пациента проводится обязательное лабораторно-инструментальное обследование, включающее в себя:
- общий анализ крови;
- общий анализ мочи;
- определение маркеров гепатита В и С, ВИЧ, RW;
- биохимическое исследование крови с определением острофазных белков;
- рентгенографию органов грудной клетки;
- УЗИ органов брюшной полости.
Так, лейкоцитоз и сдвиг формулы влево свидетельствуют в пользу бактериального поражения ЛУ (стафилококковой, стрептококковой, синегнойной, гемофильной этиологии); лимфоцитоз и моноцитоз обычно характерны для заболеваний вирусной этиологии (герпес, цитомегаловирус, вирус Эпштейна–Барр и др.).
При углубленном обследовании пациента с ЛАП возникает необходимость в использовании дополнительных инструментальных и лабораторных методов исследования.
Одним из них является ультразвуковое исследование (УЗИ) ЛУ, которое позволяет уточнить их размеры, определить давность патологического процесса и его остроту. При остром воспалении определяется гипоэхогенность и однородность ЛУ.
Спаянные ЛУ позволяют предположить продолжительность заболевания более 2 мес. При хроническом течении процесса эхогенность ЛУ повышается.
- В биоптатах ЛУ могут обнаруживаться различные по своей природе морфологические изменения: явления гиперплазии при антигенной стимуляции; признаки острого и хронического воспаления с диффузным поражением ЛУ или очаговыми специфическими и неспецифическими изменениями вследствие реакции на вирусы, бактерии, грибы или паразитов; изменения, характерные для разнообразных опухолей ЛУ и метастазов в них опухолей из других органов.
- Таким образом, в практической деятельности врачам различных специальностей часто приходится сталкиваться с синдромом лимфаденопатии, для диагностики которого необходимо использовать комплекс клинических, лабораторных и инструментальных методов исследования, правильный выбор которых позволит оптимизировать этиологическую диагностику заболевания.
- ЛИТЕРАТУРА
- Марков А.И., Байриков И.М., Буланов С.И. Анатомия сосудов и нервов головы и шеи. – Ростов н/Д: Феникс, 2005. – С. 41-46.
- Будылина С.М. Физиология челюстно-лицевой области: Учебник / Под ред. С.М. Будылиной, В.П. Дегтярева. – М.: Медицина, 2000. – С. 23.
- Пасевич И.А. Инфракрасное низкоинтенсивное лазерное излучение в диагностике и комплексном лечении острого неспецифического лимфаденита лица и шеи у детей. Автореф. дис… канд. мед. наук. – Смоленск, 1996. – 18 с.
- Шаргородский А.Г. Клиника, диагностика, лечение и профилактика воспалительных заболеваний лица и шеи (руководство для врачей) / Под ред. А.Г. Шаргородского. – М.: ГЭОТАР-МЕД, 2002. – С. 347-356.
- Дворецкий Л.И. Дифференциальный диагноз при лимфаденопатиях // Справочник поликлинического врача. — 2005. — Т. 3. — № 2. — С. 3–9.
- Зайков С.В. Дифференциальная диагностика синдрома лимфаденопатии // Клиническая иммунология. Аллергология. Инфектология. — 2012. – №4. — С. 16-24.
Лимфаденопатия у детей и взрослых. Клинические случаи
Миклухо-Маклая Россия,Москва +7 495 735 88 99 +7 495 134 25 26
Ленинский проспект Россия,Москва +7 495 735 88 77 +7 495 134 25 26
Детский хирург, врач УЗИ Эктов Денис Борисович
Онколог Ярема Владимир Иванович
За 10 летнюю практику, в клинике Доктор Анна, мы наблюдали более 500 пациентов (детей и взрослых) с увеличенными периферическими лимфоузлами. Очень важно работать в команде с врачом УЗИ, хирургом, иногда онкологом. Опытный врач УЗИ по структуре лимфоузла должен сказать с чем имеем дело.
- Опытный хирург под контролем датчика УЗИ сможет провести биопсию или удалить поствоспалительный соединительнотканный клубок ювелирным способом.
- И конечно нужно работать в команде с педиатром или терапевтом, которые назначат рациональную антибиотикотерапию пациенту на основании бактериологического исследования и там где нужно, насторожат или успокоят пациента.
- В нашей клинике есть такие специалистами являются детский хирург, врач УЗИ Эктов Денис Борисович, педиатр, врач УЗИ Ликунов Евгений Борисович, онколог Ярема Владимир Иванович.
Лимфаденопатия (ЛАП) – увеличение лимфатических узлов любой природы. Лимфаденит – увеличение лимфатического узла, обусловленное воспалительной реакцией непосредственно в ткани узла.
При этом воспалительная реакция вызвана тем, что возбудитель или иные субстанции попадают непосредственно в лимфатический узел.
Лимфаденит отличается от увеличения лимфатического узла, обусловленного реакцией на удаленный очаг локальной инфекции, на генерализованную инфекцию или аутоиммунный/иммунный процесс.
Клинически, до биопсии, провести границу между лимфаденитом и реактивной гиперплазией лимфатического узла невозможно у большинства больных. Увеличение лимфатических узлов до биопсии можно трактовать как лимфаденит в следующих случаях:
- четкая ассоциация увеличенных лимфатических узлов с первичным очагом воспаления, с расположением в одной или смежных анатомических областях;
- наличие отчетливых признаков локального воспаления: покраснение кожи над лимфатическим узлом, спаянность лимфатического узла с кожей или подкожной клетчаткой, флюктуация, образование свища;
- увеличение лимфатических узлов в контексте инфекционного заболевания, когда диагноз установлен исходя из других доминирующих признаков.
Исходя из природы увеличения лимфатических узлов, выделяются опухолевые и неопухолевые формы ЛАП. Пальпируемые лимфатические узлы выявляются чаще у детей и подростков, чем у взрослых, поскольку в детском возрасте происходят многочисленные контакты с «новыми» возбудителями. У детей лимфатические узлы размером до 1,0-1,5 см считаются нормальными. Наличие или отсутствие болезненности совершенно не позволяет исключить опухоль. Каменная плотность лимфатического узла – признак онкологии, метастазировавшего в лимфатический узел, лимфома, лимфогранулематоз. Плотные лимфатические узлы характерны для лимфатических опухолей. Более мягкие лимфатические узлы – признак инфекционного воспалительного процесса. В лимфатических узлах с нагноением может выявляться флюктуация. Спаянность. К спаянности могут приводить как неопухолевые процессы (туберкулез, саркоидоз, паховая лимфогранулема), так и опухоли. Незначимая лимфаденопатия отличается от остаточной тем, что у пациентов в анамнезе нет документированного эпизода инфекции. Особенно часто встречается у детей и молодых людей. Наиболее характерным примером незначимой лимфаденопатии является увеличение подчелюстных и паховых лимфатических узлов. Увеличение лимфатических узлов в этой зоне связано с их близостью к «входным воротам» множества инфекций, большинство из которых протекают субклинически. Пациенты с незначимой ЛАП подлежат наблюдению (IV C). Конституциональная ЛАП встречается у детей. Мононуклеозоподобный синдром характеризуется лимфаденопатией, фарингитом, утомляемостью, слабостью, лихорадкой и появлением атипичных мононуклеаров (широкоплазменные лимфоциты) в периферической крови. Классическим возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр. Однако этот синдром может вызываться цитомегаловирусом, HHV 6-го типа, ВИЧ, токсоплазмой, а также вирусами гепатитов В и С. Существует категория пациентов с затяжной и рецидивирующей лимфаденопатией, у которых диагноз установить не удается. Обследование на многочисленные инфекции не дает результата. Вместе с тем, у многих из этих пациентов по серологическим данным выявляется картина реактивации или перенесенной инфекции вирусом Эпштейна-Барр (EBV) с необычно высоким титром антител к ядерным антигенам EBNA (EBV Nuclear Antigen). Синдром характеризуется наличием кожного очага и регионарным увеличением лимфатических узлов. В этот синдром попадает большинство случаев локальных лимфаденопатий, поскольку первичным очагом может быть любая локальная инфекция. Болезнь кошачьей царапины (БКЦ) не является редким заболеванием, однако на практике этот диагноз устанавливается редко. БКЦ следует предполагать в случаях, когда у пациента имеется лимфаденопатия и соответствующий эпидемиологический анамнез (контакт с кошкой). Диагностическое значение имеют серологические методы выявления антител к возбудителю заболевания – Bartonella henselae и проведение ПЦР анализа из биоптатов лимфатических узлов или образования, развившегося в месте проникновения бартонеллы в организм человека (первичного аффекта) (IIB). Консультация онкогематолога или направление в специализированное гематологическое учреждение пациентов с увеличенными лимфатическими узлами показано в следующих случаях:
- любая необъяснимая лимфаденопатия;
- лимфаденопатия с наличием выраженных симптомов интоксикации при отсутствии клинических признаков инфекционного заболевания;
- лимфаденопатия с увеличением печени и селезенки;
- лимфаденопатия с изменениями показателей периферической крови;
- отсутствие эффекта от эмпирической антибактериальной терапии.
Любой неясный лимфоузел нельзя выпускать из под наблюдения и необходимо хорошо обследовать пациента, когда я писал диссертацию, я узнал точную статистику онкогематологии у детей и взрослых, и за 500 сложных случаев, только у 3 был сложный диагноз. Там где нужно — назначаем антибиотик внутривенно и капаем, там где не нужно — просто наблюдаем. Пункция и цитология не информативны, гистологию после удаления лимфоузла отправляем в 3 разных места во избежания ошибки, которая может стоить жизни пациента.
Лимфаденопатия (увеличение лимфатических узлов)
Такое явление, как увеличение лимфатических узлов весьма актуально на сегодняшний день. В медицине оно обозначается термином «лимфаденопатия» (ЛАП).
- Выделяют следующие 3 основные причины увеличения лимфоузлов:
- 1) лимфадениты;
- 2) вторичные лимфаденопатии;
- 3) опухолевое поражение лимфоузлов:
- лейкозы, лимфомы;
- метастазы различных опухолей в лимфоузлы.
Наиболее частая причина увеличения лимфоузлов — увеличение при ответе на антигенную стимуляцию. Принципиально важным является то, какой характер имеет лимфаденопатия: местный (локальный, регионарный) или общий (генерализованный).
Например, увеличение подколенных и паховых лимфоузлов на стороне поражения при гнойном процессе на стопе — местная ЛАП. То же самое можно сказать об увеличении подчелюстных лимфоузлов при ангине или стоматите.
Увеличение шейных, подмышечных и паховых лимфоузлов, например, при ВИЧ-инфекциии — общая ЛАП.
Лимфаденит — воспалительный процесс лимфоузлов, развивающийся вследствие ответа на бактериальные или вирусные возбудители, на их антигены.
Различают лимфадениты:
1)регионарные
- локальные инфекции кожи и мягких тканей (бактериальные, вирусные, грибковые и т.п.),
- болезнь «кошачьей царапины» (фелиноз),
- сифилис,
- поствакцинальные,
- воспалительные процессы, инфекции зубов, горла, ротовой полости, половых органов и.т.д.,
2) системные (различные бактериальные, вирусные, грибковые и другие инфекции: инфекционный мононуклеоз, ВИЧ, токсоплазмоз, иерсиниоз и т.д. ) лимфадениты. Лимфоузлы обычно болезненны, может быть гипертермия (повышение местной температуры).
Вторичные лимфаденопатии развиваются при заболеваниях с гиперфункцией иммунной системы:
- коллагенозы, т.е. ревматологические заболевания,
- саркоидоз,
- аллергический дерматит,
- реакции на лекарственные и химические агенты.
В настоящее время появились новые причины для ЛАП: силиконовые импланты, инъекции гиалорунидазы и ботокса, вживление золотых нитей, зубные импланты, искусственные суставы, татуировки, пирсинг и т.п. Иногда в исследуемых лимфоузлах обнаруживается краситель, используемый для татуировки.
Лимфоузлы безболезненны.
Опухолевое увеличение лимфоузлов встречается при
- различных гемобластозах (злокачественные заболевания системы кроветворения),
- лимфогранулематозе,
- неходжкинских лимфомах
- других негематологических опухолях: рак легких, молочной железы, желудка и др.
Например, «классическим» метастазом можно считать «Вирховский лимфоузел» — метастаз рака желудка в надключичный лимфоузел слева. Другие «именные» метастазы: Шницлера (в дно таза), Крукенберга (яичники), сестры Марии Джозеф (Жозефины) (в область пупка) , Айриша — в подмышечные лимфоузлы.
- Гематологические опухоли можно разделить на 2 подгруппы:
- 1) лейкозы, при которых не нужна биопсия лимфоузлов, диагноз ставится на основании анализа крови и миелограммы (анализ костного мозга);
- 2) лимфомы, для диагностики которых обязательно гистологическое (морфологическое) исследование удаленного лимфоузла.
- Лимфомы разделяют на две большие, принципиально отличные группы:
- лимфома Ходжкина (лимфогранулематоз)
- неходжкинские злокачественные лимфомы.
При негематологических опухолях увеличение лимфоузлов обусловлено метастазами в них. Увеличение лимфоузлов при опухолях имеет чрезвычайно важное значение, оно положено в основу классификации опухолей по стадиям.
Отдельно надо сказать о возможном увеличении лимфоузлов у детей первых лет жизни. В этом возрасте организм встречается и «знакомится» с большим количеством новых антигенов (пищевых, респираторных, лекарственных, инфекционных и т.д.), некоторые из которых могут вызывать незначительное увеличение лимфоузлов. Иммунная система ребёнка в это время работает более активно, чем у взрослого.
Под- или надключичные лимфоузлы увеличиваются почти всегда в результате опухолевых процессов (лимфомы, лейкозы и метастазы), лимфаденитов этой области практически не бывает. До установления точного диагноза не назначают электрофизиопроцедуры, местное тепло. При установлении предварительного диагноза «лимфаденит» назначается лечение, направленное на возбудителя инфекции.
Гематологи клиники «Хадасса» выступают против местного лечения лимфаденитов с помощью физиопроцедур, компрессов, прогревания. Логика такова: лимфаденит излечивается и без этих манипуляций, а в том случае, если это было начало опухолевого заболевания, эти мероприятия приведут к резкому обострению и прогрессированию опухолевого роста.
- Как можно видеть, в некоторых случаях, простого общего анализа крови достаточно, чтобы объяснить причину увеличения лимфоузлов, например, выявление атипических мононуклеаров, выявление лейкозных клеток.
- В других случаях могут понадобиться более сложные исследования (костного мозга, биопсия лимфоузлов и других тканей, иммунологические, генетические и молекулярные).
- При подозрении на лимфопролиферативное заболевание (злокачественные заболевания лимфатической системы, такие как лимфома Ходжкина, неходжкинские лимфомы) необходимы:
- рентгенография органов грудной клетки,
- УЗИ органов и лимфоузлов брюшной полости и таза,
- УЗИ лимфоузлов.
С помощью этих методов определят размеры лимфоузлов, их плотность, кровоток в них, внедрение опухолей в соседние органы, гепатоспленомегалию (увеличение печени и селезёнки). Также проводится и биопсия (удаление с целью диагностики) лимфоузлов.
Для выявления висцеральной (внутренней) лимфаденопатии также используются:
- компьютерная томография (КТ),
- позитронно-эмиссионная томография (ПЭТ-КТ),
- магнитно-резонансная томография (МРТ),
- изотопные (сцинтиграфия) и рентгеновские исследования.
ПЭТ-КТ является ценным методом, поскольку, кроме локализации, размеров, плотности и других неспецифических показателей лимфоузлов, этот метод выявляет специфическую активность, которая позволяет отличить реактивные неопухолевые лимфаденопатии от опухолевых.
Стандартных показаний к биопсии нет, каждый врач по совокупности всех признаков сам должен решать этот вопрос. В России некоторые врачи предлагают пользоваться правилом «1+1», т. е.
биопсии подвергаются лимфоузлы размером более 1 см, если в течение 1 месяца эти лимфоузлы не уменьшаются или не приходят в норму.
Иногда больные обращаются к врачу с такими резко увеличенными, плотными, безболезненными лимфоузлами, с симптомами интоксикации, что сразу же принимается решение о биопсии.
Наиболее часто биопсии подвергаются лимфоузлы, но лимфомой могут поражаться разные органы и ткани, в том числе, и нелимфоидные (селезенка, центральная нервная система, органы ЖКТ, кожа, кости, половые органы и т.д.).
Если биопсия поверхностного лимфоузла не представляет сложностей, то для бипсии внутренних лимфоузлов может быть использована эндоскопическое вмешательство без разрезов, только с помощью щадящих проколов, для биопсии кости — специальная методика трепанобиописии и т.д.
Вопросов много, мнений относительно лечения также предостаточно.
Однако, для правильной, точной диагностики причины лимфаденопатии на сегодняшний нельзя обойтись без современной диагностической аппаратуры, лаборатории, передовых технологий.
К сожалению, данными возможностями располагают далеко не все медицинские учреждения на территории РФ. И неправильно поставленный диагноз может привести к необратимым последствиям.
Однако, данной проблемы можно избежать, обратившись в медицинский центр «Хадасса эйн-Керем», где в распоряжении квалифицированных врачей имеются все достижения современной медицины. Точная и своевременно проведенная диагностика позволит вам:
- избежать врачебных ошибок и назначения некорректного лечения
- быстро и со 100% точностью определить тип заболевания
- получить мнение квалифицированных врачей с учетом самых современных методик
- не откладывая, начать лечение (чем раньше оно назначается, тем больше вероятность полного излечения пациента)
- всегда иметь возможность корректировки курса лечения в зависимости от полученных результатов анализов и обследований в процессе терапии
- Лечение
- Лимфадениты:
- антибактериальная, противовирусная, противогрибковая, десенсибилизирующая терапия.
- Вторичные лимфаденопатии:
лечение основного заболевания, т.е. причины, которая вызвала лимфаденопатию.
Гематологические опухоли:
специфическая химиотерапия, лучевая терапия, иммунотерапия. В последние годы приоритет отдается таргетной терапии (от английского «target» — «цель, мишень»).
Смысл такой терапии — подвести лекарственные вещества, источники излучения как можно точнее к опухоли, чтобы здоровые клетки не пострадали от токсического воздействия цитостатиков или радиоактивных изотопов. С этой целью используют моноклональные антитела, т.е.
вещества, которые прикрепляются только к одной группе клеток, имеющих на своей поверхности определённые рецепторы. При проведении лучевой терапии важным является точность попадания лучей, их разовая и суммарная доза, защита окружающих тканей.
Одним из инновационных препаратов, который с успехом применяется в клинике»Хадасса эйн-Керем», является «Зевалин».
Это комбинированный препарат, в котором моноклональное антитело, выполняющее роль проводника, соединено с радиоактивным изотопом (иттрий-90), который является излучателем бэта-частиц.
Моноклональное антитело по принципу «ключ и замок» присоединяется к опухолевой клетке, у которой есть на её поверхности определённые рецепторы («антенны»), а изотоп облучает злокачественную клетку, тем самым уничтожая её.
Приставка «моно» в слове «моноклональный» указывает на то, что это антитело может присоединиться только к определённому виду рецепторов на поверхности клетки. Другие клетки, которые не имеют этого рецептора (CD20), не присоединяют к себе антитело, и следовательно, не подвергаются облучению.
Метастазы в лимфоузлы: в зависимости от ситуации применяются различные методы лечения, такие как хирургическое, химиотерапия, лучевое и т. д.
Увеличение лимфоузлов может быть обусловлено абсолютно разными причинами: от обычной реакции организма на вакцину или косметологическую процедуру, татуаж или ОРВИ до злокачественной опухоли, представляющей угрозу для здоровья и жизни.
Отличить одно от другого зачастую под силу только опытному специалисту, владеющему современными методиками диагностики и лечения.
Все современные виды лечения, включая инновационные, революционные методики, проводят в клинике «Хадасса эйн-Керем»» ведущие специалисты- гематологи: Ада Голдфарб, Александр Гураль, Дина Бен -Йеуда, Михаэль Шапира.
Лимфаденит и лимфолейкоз: своевременная диагностика и лечение
Вы знаете, что наша лимфатическая система по своей значимости и функциональности не уступает кровеносной, являясь, образно говоря, ее «сестрой-близнецом»? И ее главная задача – обеспечение нашего организма полноценной иммунной защитой, благодаря которой мы меньше болеем и быстрее справляемся с уже полученными недугами.
Любые изменения в лимфатических узлах напрямую связаны со способностью лимфатической системы выдержать первый «удар» заболевания и выработать достойный ответ на него.
Поэтому своевременно проведенное обследование, обязательно включающее в себя УЗИ лимфатических узлов, не только покажет, в каком состоянии находятся блокпосты нашей защиты, но поможет вовремя начать необходимое и правильное лечение в случае необходимости (например, при лимфадените или лимфолейкозе).
Что такое лимфаденит
Под лимфаденитом подразумевают воспаление (в подавляющем большинстве – гнойного характера) лимфатических узлов, в которых лимфатической системой концентрируются патологические элементы для последующего уничтожения, либо вывода из организма.
Возбудителями данного воспалительного процесса являются гноеродные микроорганизмы (например, стафилококки и стрептококки), либо более специфические инфекционные агенты, обычно попадающие в лимфоузлы из первичного очага инфекции (например, при нагноившихся ранах, трофических язвах, ангинах, фарингитах и т.д.) с током лимфы, либо крови.
Чаще всего лимфаденит локализуется в подмышечных впадинах, либо в паху.
Какие симптомы могут указывать на лимфаденит?
Прежде всего, это:
- увеличение воспаленных лимфоузлов (не всегда болезненных);
- отечность (с возможным покраснением) окружающей лимфоузел кожи;
- повышение температуры тела;
- общая слабость и вялость;
- кожный зуд и высыпания.
У детей также может наблюдаться:
- общее недомогание;
- отсутствие аппетита;
- нарушение сна.
Классификация лимфаденита
Классификацию лимфаденита проводят, ориентируясь на сочетание самых различных факторов, определяющих характер, форму и течение заболевания. Так, лимфаденит может быть:
(в зависимости от вида возбудителя)
- специфическим (вызывается возбудителями туберкулеза, сифилиса, чумы, а также грибами- актиномицетами и кандидами);
- неспецифическим (вызывается стафилококками, стрептококками и другими гноеродными микробами);
(в зависимости от длительности течения)
(в зависимости от характера течения)
- серозным (негнойным);
- гнойным;
(в зависимости от количества воспаленных лимфоузлов)
Чем опасен лимфаденит
Прежде всего, главная опасность запущенного гнойного лимфаденита заключается в развитии аденофлегмоны – неограниченного воспалительного процесса, распространяющегося на ткани и органы, окружающие пораженный лимфоузел. Также возможно осложнение в виде тромбофлебита, воспаления средостения, брюшины, перитонита, с дальнейшим гнойно-инфекционным распространением по организму и образованием лимфатических свищей.
Диагностика лимфаденита
Ранняя диагностика лимфаденита подразумевает срочное обращение к хирургу не только при появлении указанных выше симптомов, но и при любом подозрительном состоянии лимфоузлов. При этом необходимо правильно установить причину (и источник) болезни, а также дифференцировать острый или хронический лимфаденит от заболеваний со схожей симптоматикой.
Поскольку визуальный осмотр позволяет произвести пальпацию лишь поверхностных лимфатических узлов, то для точного диагностирования, определения размеров, характера кровотока, а также вовлечение окружающих тканей, доктор предложит больному сдать лабораторные анализы, сделать УЗИ лимфатических узлов, МРТ (либо КТ) брюшной полости, либо грудной клетки. При необходимости назначают дополнительные исследования (например, биопсию лимфоузла).
Лечение лимфаденита
Лечение заболевания зависит от формы и стадии воспалительного процесса.
Поэтому при раннем диагностировании негнойного лимфаденита эффективно консервативное лечение с использованием антибиотиков и УВЧ-аппарата.
При гнойных формах лимфаденита назначают иссечение (с промывкой антисептиками и дренированием) и последующее наложение противовоспалительных и антимикробных мазей, а также курс антибиотиков.
Что такое лимфолейкоз
Лимфолейкоз – это онкологическое поражение лимфатической ткани, заключающееся в значительном увеличении количества опухолевых лимфоцитов не только в лимфоузлах, но и в таких тканях и органах, как периферическая кровь и костный мозг, печень и селезенка.
По общепринятой сегодня вирусно-генетической теории, возникновение лимфолейкоза происходит вследствие проникновения в человеческий организм определенных видов вирусов, вызывающих (на фоне дестабилизирующих факторов) сбой иммунной системы и неконтролируемое деление незрелых лимфоцитов.
В числе дестабилизирующих организм факторов при диагностировании лимфолейкоза принято различать:
- биологические (воздействие инфекций, вирусов, стрессов и хирургических вмешательств, а также наследственности);
- физические (воздействие ионизирующей радиации и рентгеновского облучения);
- химические (воздействие компонентов производственной химии, например, красок и лаков, а также лекарственных средств).
Данная патология более характерна для мужчин от 60 до 70 лет, лишь каждый 10-й из числа больных младше 40 лет (количество заболевших женщин, по статистике, вообще диагностируется вдвое реже).
По каким симптомам диагностируют лимфолейкоз?
Симптоматика лимфолейкоза обычно соответствует всем признакам общей интоксикации организма, причем симптомы острой формы заболевания выражены более ярко, чем хронической. Так, лимфолейкозу свойственны:
- астения (вялость, общая слабость и недомогание);
- анемия вследствие снижения красных кровяных телец в крови;
- потеря аппетита на фоне резкого снижения массы тела;
- увеличение в размерах лимфоузлов, печени и селезенки;
- необъяснимое повышение температуры тела;
- одышка при физических нагрузках (может сопровождаться кашлем) и потливость;
- боли и чувство тяжести в животе (чаще в левом подреберье), тошнота и головная боль;
- восприимчивость к инфекциям;
- возникновение и учащение аллергических реакций;
- снижение в кровяной формуле концентрации тромбоцитов (тромбоцитопения) и нейтрофильных гранулоцитов (нейтропения).
Отдельно хронический лимфолейкоз симптоматически различают по синдромам:
- гиперпластическому – из-за роста опухоли связанному с увеличением лимфоузлов, селезенки и появлением отеков;
- интоксикационному – связанному с воздействием продуктов распада опухоли на общее состояние организма;
- анемическому;
- геморрагическому – связанному с появлением кровоизлияний;
- иммунодефицитному – связанному с дефицитом нормальных лейкоцитов.
Классификация лимфолейкозов
По течению и интенсивности проявления заболевания лимфолейкозы разделяют на:
Хронический лимфолейкоз различают по следующим клиническим формам:
- доброкачественной – медленнотекущей, характеризующейся постепенным (чаще – многолетним) развитием заболевания, с прогнозом продолжительности жизни больных до 40 лет;
- прогрессирующей – характеризующейся быстрым развитием заболевания и осложнений, с прогнозом продолжительности жизни до 8 лет;
- опухолевой – характеризующейся стремительным увеличением лимфоузлов;
- спленомегалической – характеризующейся значительным увеличением селезенки;
- костномозговой – характеризующейся распространением в костном мозге;
- осложненной цитолизом – характеризующейся интоксикацией организма вследствие гибели значительного количества опухолевых клеток;
- осложненной парапротеинемией – характеризующейся аномальным выделением белков опухолевыми клетками;
- волосатоклеточного лейкоза – характеризующейся наличием выростов на опухолевых клетках;
- T-форме – характеризующейся поражением кожи.
Также хронический лимфолейкоз разделяют по фазам:
- A – начальная – с незначительными изменениями, снижением уровня гемоглобина, с увеличением до 2 групп лимфоузлов;
- B – развернутая – с основными симптомами, увеличением более 3 групп лимфоузлов;
- C – терминальная – с развитием анемии или тромбоцитопении, осложнений и второй опухоли.
Чем опасен лимфолейкоз
Главная опасность хронического лимфолейкоза – в инфекционных осложнениях, которые могут закончиться для больного летально. Также заболевание может привести к развитию:
- неконтролируемой аллергической реакции на укусы насекомых;
- вторичных злокачественных опухолей (прогноз зависит от вида опухоли);
- нейролейкемии (опухолевой инфильтрации головного мозга);
- почечной недостаточности.
Диагностика лимфолейкоза
Лимфолейкоз диагностируется на основании:
- сбора анамнеза (общего и симптоматического);
- визуального осмотра (с пальпацией лимфоузлов и простукиванием печени с селезенкой);
- лабораторных и клинических исследований (мочи, крови, клеток костного мозга, содержимого лимфоузлов и др.);
- УЗИ лимфатических узлов и внутренних органов;
- результатов МРТ, СКТ и ЭКГ.
Лечение лимфолейкоза
Лечение обычно показано лишь при нарастающей симптоматике хронического лимфолейкоза и при подозрении на опухолевую интоксикацию. В лечебной практике используют следующие методы:
- химиотерапию (с последующей трансплантацией стволовых клеток для нормализации кроветворения);
- лучевую терапию (при невозможности использования химиотерапии);
- терапию с применением интерферона, а также антител к клеткам опухоли;
- иногда – удаление пораженных лимфоузлов или селезенки (в особых случаях, при критическом увеличении, строго индивидуально);
- переливание эритроцитарной или тромбоцитарной массы (по показаниям).
В качестве профилактических мер стоит укреплять иммунитет, выполнять технику безопасности (при контактах с вредными лакокрасочными веществами и радиоактивными источниками), а также обязательно регулярно проводить УЗИ-диагностику (УЗИ лимфатических узлов и внутренних органов).
Регулярная УЗИ-диагностика лимфатических узлов и внутренних органов — важный метод профилактики сложных заболеваний.
Что такое аденопатия лимфоузлов: причины, симптомы, лечение
Заболевание аденопатия — это медицинский термин, который обычно используют для обозначения опухания лимфатических узлов. Наличие опухших узлов является признаком раздражения организма. Таким образом, аденопатия может восприниматься как предупреждающий сигнал. Она может быть связана с доброкачественными и переходными инфекциями, но также может иметь более серьезные причины.
Аденопатия
По определению аденопатия — это аномалия в лимфатических узлах. Однако этот медицинский термин чаще используют для обозначения аденомегалии, то есть отека лимфатических узлов. Это явление возникает в случае агрессии организма.
Это связано с тем, что лимфатические узлы — это небольшие органы, которые играют ключевую роль в иммунной системе для удаления патогенов. В частности, узлы являются местом пролиферации лимфоцитов, иммунных клеток, функция которых заключается в удалении патогенов. Когда узлы набухают, то организм сталкивается с осложнениями.
Различные типы аденопатии
Аденопатия может быть связана с одним типом лимфатических узлов или проявляться в нескольких узлах одновременно. Во втором случае говорят о полиаденопатии, а иногда и о генерализованной аденопатии.
Необходимо знать, что в организме много ганглиев, распределенных на разных уровнях. Как правило, они легкоосязаемы. Они являются частью поверхностных узлов, которые расположены на уровне паха и подмышек. С другой стороны, есть также глубокие ганглии, присутствующие в грудной клетке и животе.
- Можно также различать:
- Поверхностную аденопатию, в том числе аденопатию шейки матки, связанную с шейными узлами.
- Также различают подмышечную аденопатию, возникающую на уровне подмышек и паховую аденопатию.
- Бывает и глубокая аденопатия, такая как аденопатия средостения, которая появляется на уровне средостения в грудной клетке.
- Причины аденопатии
- Наиболее распространенным случаем является шейная аденопатия, которая возникает в ганглиях шеи. Это может быть связано, в частности, с:
- инфекциями ЛОР-сферы, например, с такой как фарингит;
- инфекциями слюнной железы;
- абсцессом.
Если причины, которые являются доброкачественными и переходными, но другие, более серьезные симптомы могут быть причиной аденопатии. Их часто различают два типа: инфекционные аденопатии и раковые аденопатии.
Инфекционные аденопатии могут быть вызваны:
- стафилококковой или стрептококковой инфекцией;
- болезнью, что передается через кошачьи когти;
- туляремией;
- венерическими заболеваниями (ЗППП), такими как сифилис;
- туберкулезом;
- токсоплазмозом;
- инфекционным мононуклеозом.
С другой стороны, раковые аденопатии связаны с:
- раком лимфатической системы, более известным как лимфома;
- метастазами ганглиона, то есть вторичными опухолями, которые могут быть вызваны раком в области ЛОР органов, языка, щитовидной железы, живота, таза, молочной железы, наружных половых органов, анального канала или кожи.
Диагностика аденопатии
Поверхностная аденопатия обычно легко диагностируется. Отек поверхностных узлов ощутим или даже заметен в случае шейной аденопатии. Во время консультации медицинский работник будет интересоваться локализацией аденопатии и «консистенцией» узлов. Эти наблюдения установят диагноз, который затем будет подкреплен анализами.
- Медицинские осмотры могут проводится для диагностики в поверхностной аденопатии и для глубокой аденопатии. К числу возможных осмотров относят:
- -цитопункция ганглиона, взятие ганглиона с помощью иглы;
- -биопсия ганглия, которая включает удаление и анализ ганглия;
- -гемограмма, которая может быть установлена для подтверждения инфекционной аденопатии;
- -микробиологические исследования для выявления зародышей, участвующих в инфекционной аденопатии.
- Симптомы аденопатии
Симптомы аденопатий многочисленны и чрезвычайно разнообразны. Они зависят от типа аденопатии, и прежде всего от причины набухания узлов. Однако можно выделить некоторые симптомы, типичные для поверхностных аденопатий. Они обычно характеризуются опухшими и болезненными ганглиями.
Частный случай воспалительной аденопатии
Бывает, что отек узлов сопровождается воспалительной реакцией. Воспалительная аденопатия часто характеризуется повышением температуры.
Лечение аденопатии
Набухание ганглиев имеет различные причины и может сопровождаться различными симптомами. Поэтому существует множество методов лечения аденопатии.
Лечение:
- антибиотиками при инфекционной аденопатии;
- противовоспалительное лечение при воспалительной аденопатии;
- химиотерапия, лучевая терапия, целенаправленная терапия или хирургическое вмешательство в случае раковой аденопатии.
Предотвращение аденопатии
Аденопатия имеет много возможных причин. Таким образом, существует множество способов ее предотвращения. Например, фитотерапия может помочь предотвратить некоторые формы инфекционных аденопатий.
Следующая новость На главную Предыдущая новость
Лимфаденопатия у детей: ключевые моменты диагностики — клиника «Добробут»
- Лимфаденопатия у детей: ключевые моменты диагностики
- Пересада Лариса Анатолиевна, детский гематолог, кандидат медицинских наук ведет прием в:
- Детская клиника, Киев, ул. Татарская, 2-Е
- Детская клиника на Левом берегу, Киев, ул. Драгоманова, 21-А
Лимфаденопатия – это состояние гиперплазии (увеличения) лимфоузлов.
Этот термин является предварительным диагнозом, требующим дальнейшего уточнения при клинико-лабораторном обследовании и наблюдении в динамике.
https://www.youtube.com/watch?v=tAr_o0j7heU
Основные причины гиперплазии лимфоузлов у детей можно объединить в следующие группы:
- инфекционные, которые в свою очередь бывают вирусной, бактериальной, грибковой, паразитарной природы,
- ассоциированные со злокачественным заболеванием (лейкемия, лимфома, метастазы солидной опухоли),
- в рамках иммунологических нарушений: гемофагоцитарный лимфогистиоцитоз, гистиоцитоз из клеток Лангерганса, синдром Кавасаки, а также при аутоиммунных заболеваниях: аутоиммунный лимфопролиферативный синдром, системная красная волчанка, ювенильный идиопатический артрит, саркоидоз, врожденные иммунологические дефекты,
- врожденные заболевания обмена веществ – болезни накопления (например, болезнь Нимана-Пика, болезнь Гоше),
- ассоциированные с приемом определенных медикаментов (фенитоин, гидралазин, прокаинамид, изониазид, аллопуринол, дапсон).
В процессе дифференциальной диагностики принципиально важным является для врача ответить на ряд вопросов.
Являются ли лимфоузлы реально увеличенными? Идет речь о локализованной или генерализованной гиперплазии лимфоузлов? Прогрессирует ли процесс с течением времени? Есть ли данные в пользу инфекционной этиологии? Есть ли подозрение на злокачественный процесс? Например, по локализации лимфоузлов – надключичные всегда дают основания для подозрения злокачественной этиологии.
Наиболее частой задачей в педиатрической практике является необходимость отличить инфекционную от злокачественной природы гиперплазии лимфоузлов. Для этого существует определенный ступенчатый алгоритм, так как отличить возрастную норму постинфекционного состояния лимфоузлов клинически не во всех случаях возможно.
Итак, признаки типичных физиологичексих лимфоузлов в возрасте до 10 лет: пальпаторно определяемы в шейной, подчелюстной, паховой областях, размер менее 1 см (подчелюстные менее 2 см), консистенция мягко-эластичная, подвижные, безболезненные.
У детей инфекционная этиология лимфаденопатии обнаруживается в большинстве случаев. При этом как локальная инфекция, так и системный инфекционный процесс могут приводить к увеличению лимфоузлов.
Признаки, указывающие на инфекционную природу состояния:
- видимые локальные входные ворота инфекции (зубы, миндалины, афты на слизистой ротовой полости, следы расчесов при аллергическом дерматите, другие повреждения кожи),
- локальные боль/гиперемия (покраснение),
- есть указание на системную детскую инфекцию (например, краснуха, скарлатина).
Первичной оценке, как уже упоминалось, подлежит выявление локализации увеличенных лимфоузлов. Важно определить, гиперплазированы лимфоузлы одной группы или процесс распространенный. У детей наиболее часто вовлечена зона шеи.
При этом билатеральное (двухстороннее) поражение лимфоузлов шеи характерно преимущественно для вирусной этиологии (аденовирус, цитомегаловирус, Эпштейн-Барр вирус, герпес-вирус 6 типа, ВИЧ), а также подобная картина может возникать при стрептококковой ангине.
Острое одностороннее поражение лимфоузлов в области шеи преимущественно характерно для стафилококковой природы заболевания, при этом входные ворота инфекции – миндалины.
Подострое (хроническое) течение болезни встречается, например, при болезни кошачей царапины, атипичных микобактериях, туляремии (о которой редко, кто вспоминает, однако факты регистрации данного заболевания в настоящее время в Европе есть).
Вспомогательными для диагностики являются гемограмма (общий анализ крови) + СОЭ, определение С-реактивного белка, а также УЗИ лимфоузлов. Как анализы крови, так и УЗИ-картина, имеют свои особенности при воспалительном процессе.
Одной из ступеней алгоритма дифференциальной диагностики является назначение антибактериальной терапии, обоснованное и целесообразное при гиперплазии шейной группы лимфоузлов. При инфекционной этиологии несомненный эффект наступает в течение 10-14 дней. Эта ситуация трактуется как лимфаденит.
Средний период наблюдения, как правило, длится 2 недели. Этого времени достаточно, чтобы определить, имеет ли место регрессия, остается ли состояние без изменений либо заболевание прогрессирует.
Если самостоятельной или после антибактериальной терапии положительной динамики не наступает либо изначально трудно объяснить гиперплазию лимфоузлов чѐткой инфекционной причиной, алгоритм предусматривает расширение диагностических мероприятий. Сюда относятся:
- определение уровня ЛДГ (лактатдегидрогеназы), ферритина, мочевой кислоты в крови, т.к. повышение этих параметров могут являться косвенными маркерами неопроцесса;
- углубленный поиск инфекционных агентов, вызывающих порой подострое/хроническое состояние гиперплазии лимфоузлов (при соответствующем анамнезе и клинической картине!) – обследование на Эпштейн-Барр вирус, цитомегаловирус, герпес-вирус 6 типа, а также бактерии, вызывающие болезнь кошачей царапины, бруцеллез;
- обследование на ВИЧ — при сохранении лимфаденопатии более 1 месяца;
- реакция Манту;
- УЗИ + доплерография вовлеченной группы лимфоузлов;
- УЗИ органов брюшной полости;
- рентгенография органов грудной клетки.
Здесь представлена ориентировочная схема диагностики, которая подлежит коррекции в каждом конкретном случае.
Особое внимание вызывают лимфоузлы более 1,5 см в диаметре, плотные при пальпации, особенно, если им сопутствует так называемая В-симптоматика.
Здесь следует пояснить, что к В-симптомам относятся: а) профузный ночной пот, б) повышение температуры более 38°C, в) снижение массы тела на 10% и более в течение 6 мес.
Такие симптомы могут регистрироваться при туберкулѐзе, СПИДе, инвазивных кишечных заболеваниях (амѐбиаз, например), лимфоме Ходжкина. Как правило, в таких ситуациях для наблюдения нет времени, а целесообразно проведение открытой биопсии лимфоузла с диагностической целью.
Кроме этого, есть случаи, когда гиперплазии лимфоузлов сопутствуют изменения в анализе крови – анемия и тромбоцитопения. Если аутоиммунные заболевания и врожденные иммунные дефекты исключены, необходимо проведение пункции костного мозга с диагностической целью.
В обзоре приведены далеко не все, но наиболее частые причины лимфаденопатии. Важно также помнить, что знания и клинический опыт врача порой важнее педантичного выполнения схем, и диагностика у каждого пациента может иметь индивидуальные особенности.
По материалам немецкого общества педиатрической онкологии и гематологии:
Минисимпозиума по инфекционным болезням у детей (Университетская клиника Берн, Швейцария, 2012)
Management der Lymphadenitis Minisymposium Infektiologie 25. Oktober 2012.
 Лимфаденопатии — это большая группа заболеваний, отличающихся как по характеру возбудителя, эпидемиологическим, этиологическим, патогенетическим особенностям, так и клиническим проявлениям и прогнозу. Изменения в лимфатических узлах свидетельствуют об активности и состоянию ответа организма на патологический агент. Поэтому так трудна диагностика и так важна своевременная постановка диагноза, так как от этого зависит и прогноз.
Лимфаденопатии — это большая группа заболеваний, отличающихся как по характеру возбудителя, эпидемиологическим, этиологическим, патогенетическим особенностям, так и клиническим проявлениям и прогнозу. Изменения в лимфатических узлах свидетельствуют об активности и состоянию ответа организма на патологический агент. Поэтому так трудна диагностика и так важна своевременная постановка диагноза, так как от этого зависит и прогноз.
Оставить комментарий