
Ахиллодиния — это болевой синдром в результате воспаления ахиллова сухожилия и окружающих его оболочек. Заболевание обычно развивается после чрезмерных нагрузок. Неподготовленные люди после чрезмерно интенсивных тренировок часто страдают ахиллодинией. Это касается не только беговых дисциплин, но и других видов спорта.
Люди с избыточным весом также часто имеют проблемы с ахилловым сухожилием. Ревматизм и деформации стопы повышают риск развития ахиллодинии.
Анатомия
Являясь самым мощным сухожилием в организме человека, ахиллово сухожилие (лат. tendon Achillis) передает усилие мускулатуры голени на стопу. Это обеспечивает отрыв стопы от поверхности при ходьбе и беге. При беге на ахиллово сухожилие действует сила, в восемь раз превышающая Ваш собственный вес.1
Анатомия ахиллова сухожилия
Факторы риска и причины
Основной причиной ахиллодинии является перенапряжение ахиллова сухожилия. При этом деятельность, способная вызвать боль, очень разнообразна.
- Интенсивные беговые и прыжковые нагрузки
- Непривычные нагрузки, например слишком большие нагрузке после начала занятий спортом
- Систематические перегрузки
- Неподходящая обувь
- Курение
- Прием некоторых антибиотиков
- Старение
- Деформации стопы
- Укорочение сухожилий или мышц
- Повышение уровня мочевой кислоты
- Ревматические заболевания
- Избыточная масса тела
Признаки и симптомы
Клиническая картина варьирует от дискомфорта до воспаления ахиллова сухожилия. В некоторых случаях воспаление может стать причиной настоящего разрыва. Характерные симптомы воспаления: боль, локальное повышение температуры, отек и нарушение функции.
Сначала симптомы проявляются только в начале физической активности и исчезают после небольшого периода активности. В дальнейшем боль и отек сохраняются длительно.
Лечение ахиллодинии
Лечение ахиллодинии практически всегда консервативное. Чем раньше начинается лечение, тем оно успешнее. Наиболее эффективно комплексное лечение, которое состоит из пунктов, перечисленных ниже.
- Лечебная физкультура: специальные эксцентрические упражнения2 способствуют перестроению ткани сухожилия. Рекомендуется выполнять упражнения в течение нескольких минут два раза в день. В зависимости от клинической картины и фазы заболевания, врач может назначить физиотерапию (ультразвук), электротерапию (TENS), поперечное разминание (специальный массаж), ударно-волновую терапию или иглоукалывание.
- Бандажи: специальные медицинские изделия (например, Achimed компании medi) уменьшают напряжение и нагрузку на ахиллово сухожилие. Компрессионное полотно и встроенная силиконовая вставка совместно оказывают бережное массажной действие на ахиллово сухожилие и улучшают циркуляцию крови в зоне воспаления, что уменьшает боль. Дополнительно, в острой фазе пациенты могут уменьшить боль в ахилловом сухожилии с помощью подпяточников, которые используются одновременно в обоих туфлях.
- Стельки: ортопедические стельки (например, igli Heel Spur Light) уменьшают напряжение ахиллова сухожилия.
- Холод: охлаждающие компрессы снимают боль и отек (температура компресса около 7°С).
- Тепло: грелка, бутылка с горячей водой или массаж с помощью полотенца, смоченного в теплой воде, улучшают циркуляции крови в зоне воспаления.
- Медикаменты: при необходимости и по рекомендации лечащего врача пациенты принимают противовоспалительные препараты, такие как ибупрофен или диклофенак, в течение одной-двух недель.
- Мази: противовоспалительные крема или мази можно втирать в пораженный участок несколько раз в день.
План лечения составляется лечащим врачом индивидуально для каждого пациента. При этом учитываются особые потребности пациента и клиническая картина в текущий момент времени.
Лечебная физкультура
Эксцентрические упражнения2 — эффективный метод лечения ахиллодинии. Это было доказано различными исследованиями3. Среди подобных упражнений подъем голени считается основным.
Упражнение следует выполнять два раза в день в течение как минимум 12 недель.
Упражнение может выполняться на ступеньке (например, на лестнице) и не требует оборудования для фитнеса.
Комплекс упражнений при ахиллодинии
Помимо основного упражнения, можно выполнять и другие упражнения для укрепления ахиллова сухожилия.
Компания medi совместно с доктором Матиасом Марквардтом, спортивным врачом и активным спортсменом, составила комплекс упражнений для выполнения дома.
В видеороликах доктор Матиас Марквардт вместе с профессиональным триатлетом и специалистом лечебной физкультуры Лорой Филипп демонстрируют, как правильно выполняются упражнения. Оптимальная частота — три-четыре раза в неделю.
Перед выполнением упражнений проконсультируйтесь с врачом, чтобы узнать, подходят ли они Вам.
Координация — стойка на одной ноге
Стабилизирующая подушка (альтернатива: свернутое полотенце, сложенный тренировочный мат).
- Стоя босиком ровно на одной ноге на подушке
- Держите колено ноги, на которую Вы опираетесь, слегка согнутым
- Поднимите другую ногу вверх (стойка на одной ноге) (Рис. 1)
- Мягкая поверхность подушки создает нестабильность, которую необходимо компенсировать.
- Упражнение активизирует мышцы стопы и бедра.
- Убедитесь в том, что мышцы туловища напряжены, и вы стоите прямо.
- Для этого напрягите мышцы живота и выпрямитесь и расправьте плечи.
- Упростить упражнение можно, выполняя его на твердой поверхности (без подушки)
- Усложнить упражнение можно, рисуя цифру 8 свободной ногой (рис. 2)
- Усложнить упражнение можно, подняв колено свободной ноги (рис. 3)
- Усложнить упражнение можно, подняв колено свободной ноги (рис. 3)
- Три подхода для каждой ноги, каждое удержание по 30 секунд
- Делайте 15-секундный перерыв после каждого подхода
Тренировка мышц
- Ступеньки
- Опционально: поручень сбоку
- Встаньте на край ступеньки передней частью стопы
- Пятки не должны стоять на ступеньке
- Встаньте на цыпочки не сгибая колени
- Согните здоровую ногу в колене (рис. 1)
- Медленно опуститесь на опорной ноге, чтобы пятка оказалась ниже уровня ступеньки (рис. 2)
- Поднимитесь, чтобы пятка оказалась на уровне ступеньки- держите спину и голову прямо- следите, чтобы коленный сустав не отклонялся внутрь или наружу
- Можно усложнить упражнение, выполняя подъем на цыпочки с согнутыми коленями
- Можно усложнить упражнение, выполняя его с отягощением (например, с рюкзаком)
- 3 подхода по 15 повторов каждой ногой
- делайте 30-секундные перерывы между подходами
- Ступеньки
- Опционально: поручень сбоку
- Встаньте на край ступеньки передней частью стоп
- Пятки не должны опираться на ступеньку
- Встаньте на цыпочки с немного согнутыми коленями (приблизительно 60°)
- Согните здоровую ногу в колене (рис. 1)
- Медленно опуститесь на опорной ноге, чтобы пятка оказалась ниже уровня ступеньки (рис. 2)
- Поднимитесь, чтобы пятка оказалась на уровне ступеньки- держите спину и голову прямо- следите, чтобы коленный сустав не отклонялся внутрь или наружу
- Можно облегчить упражнение, выполняя подъем на цыпочки с прямыми коленями
- Можно усложнить упражнение, выполняя его с отягощением (например, с рюкзаком)
- 3 подхода по 15 повторов
- делайте 15-секундные перерывы между подходами
Растяжка — перекат голени на валике
- Валик
- Дополнительно: тренировочный мат
- Сидя на полу
- Согните одну ногу и положите икру другой ноги на валик
- Упритесь руками в пол (рис. 1)
- Приподнимите таз.
- Теперь медленно прокатите валик по всей длине икры вперед и назад, от ахиллова сухожилия до подколенной ямки.
- Вы почувствуете перемещение точки давления по толще икроножной мышцы.
- Мышцы туловища участвуют в движении (рис. 2).
- Согните пальцы ноги, чтобы задняя группа мышц голени расслабилась.
- Поначалу упражнение может быть немного болезненным, но боль не должна быть нестерпимой.
- Усложните упражнение, прокатывая одновременно обе ноги
- Усложните упражнение, скрестив ноги
- 3 подхода по 10 повторов (вперед и назад) каждой ногой
- Между подходами отдыхайте 30 секунд
Продукция компании medi
- Бандаж Achimed поможет уменьшить боль в ахилловом сухожилии, не ограничивая объем движения в голеностопном суставе.
- Силиконовые вставки в проекции ахиллова сухожилия оказывают массирующее действие и защищают сухожилие от внешних механических раздражителей.
- Узнать больше о бандаже Achimed.
Sources:
1 Klein, C.: Orthopädie für Patienten [Orthopaedics for Patients]. Publisher: Michels-Klein, Remagen 2014
2 Eccentric training means loading a muscle or a tendon by slowing down a weight or resistance.
3 Alfredson H et al. Am J Sports Med 1998;26(3):360-366.
Visnes H, Bahr R. Br J Sports Med 2007;41(4):217-223.
O’Neill S et al. Int J Sports Phys Ther 2015;10(4):552-562.
Несколько советов людям, вынужденным много стоять на работе
Есть и множество других изнурительных и потенциально очень серьёзных заболеваний, вызываемых длительным стоянием. Так, например, ухудшение ишемической болезни сердца, варикозное расширение вен и хроническая венозная недостаточность также обусловлены долгосрочным пребыванием на ногах, равно как и боль в нижних конечностях и ступнях. Дальнейшие исследования утверждают, что спина болит в два раза чаще у тех, кто работает стоя, чем у тех, кто занят сидячей работой, независимо от их возраста и того, поднимают ли они тяжести.
Пожилые служащие и работники тяжёлого физического труда с возрастом всё чаще ощущают боль в коленях и суставах, с годами им всё сложнее справляться с постоянным пребыванием на ногах. Подвергаются повышенному риску также и больные артритом, варикозом, вызванным беременностью, или те, кто перенёс травму спины или нижней конечностей.
Последствия целого дня на ногах могут проявиться практически сразу же. Длительное пребывание в стоячем положении или долгая ходьба могут спровоцировать проблемы со здоровьем и повреждения мягких тканей. Например, если целый день простоять на ногах, это может привести к таким заболеваниям:
- • варикозное расширение вен
- • подошвенный фасциит
- • боль в пояснице
- • боли в мышцах и усталость
- • высокое кровяное давление
- • артрит коленного или тазобедренного сустава
- • бурсит большого пальца стопы
- • осложнения беременности
- • ригидность мышц шеи и плеч
- • хронические сердечнососудистые заболевания
- • плохая осанка (и её последствия)
- • различные проблемы со стопой и боли
- • проблемы с коленом
- • отёки ног и боли
- • растяжение ахиллова сухожилия (тендинит)
- • поражение суставов
- • нарушение циркуляции крови в ступнях и ногах и отёки
ЧТО ЯВЛЯЕТСЯ ПРИЧИНОЙ ЭТИХ ПРОБЛЕМ?
Как и большинство факторов риска рабочей среды, пребывание на ногах обычно является неотъемлемой частью работы. Из-за особенностей пространственной планировки или методов выполнения заданий работники могут быть вынуждены принимать неудобные позы, чтобы дотягиваться до предметов через узкие поверхности, или беспрерывно выполнять монотонную работу.
Стоять ещё тяжелее, когда нет возможности много двигаться, или когда вы работаете стоя на полу с твёрдым покрытием и/или носите неудобную обувь.
Мышцы работают для поддержания тела в вертикальном состоянии. Без отдыха или разминки суставы от шеи и до ступней могут на некоторое время «затечь». Когда это происходит регулярно, мышцы устают и сухожилия и связки могут повредиться, что приведёт также к повреждению мягких тканей.
Стояние на месте также уменьшает приток крови к мышцам и останавливает мышечный насос (регулярные движения мышц), который обеспечивает отток крови от ног к сердцу. Другие жидкости организма не будут циркулировать, если не сокращаются мышцы ног. Когда кровь или другие жидкости не циркулируют должным образом, вены воспаляются, а ступни, лодыжки и ноги отекают, вызывая боль в мышцах.
КАК ПРЕДУПРЕДИТЬ БОЛЕЗНИ, ВЫЗВАННЫЕ ДЛИТЕЛЬНЫМ ПРЕБЫВАНИЕМ В СТОЯЧЕМ ПОЛОЖЕНИИ?
Вы можете снизить риск возникновения заболеваний, вызванных долгим пребыванием на ногах. Эта информация будет особенно полезна тем, кто страдает от хронической усталости ног и ригидности их мышц. Ниже перечислены простые советы, которым вы можете последовать, чтобы избежать…или, по крайней мере, уменьшить риски для здоровья.
- Чередуйте положение стоя и сидя: Найдите время посидеть, если вы длительное время стоите. Когда у вас перерыв или мало работы, используйте это время, чтобы присесть.
- Если вы беременны, попробуйте на работе поднять ноги вверх и отдохнуть, держа их выше уровня головы.
- Часто меняйте позу: попробуйте походить, потягиваясь и принимая разные позы, чтобы переносить вес тела с ноги на ногу.
- Носите удобную обувь с поддержкой стопы: сейчас производится много стильной обуви, которая не только хорошо смотрится, но и великолепно обеспечивает поддержку и комфорт. Давно уже в прошлом те дни, когда подобная обувь выглядела так, что носить её захотела бы лишь ваша прабабушка.
- Выполненные на заказ ортопедические стелькиподдерживают в правильном положении позвоночник, мышцы и фасцию – это ключ к облегчению многих симптомов боли в ногах и ступнях. В особенности, если вы долгое время стоите на ногах, ортопедические стельки помогают улучшить осанку, расслабить суставы, поддерживать связки, лечить плоскостопие, увеличивать комфорт при ходьбе и справиться с другими заболеваниями стопы, такими как подошвенный фасциит и болью в плюсневом отделе стопы (метатарзалгия). Убедитесь в том, что ваши стельки правильно изготовлены, навестив ортопеда, который сможет подогнать их идеально именно под вашу ногу.
- Носите каблук пониже и освободите пальцы ног от сдавливания: Приберегите очень высокие каблуки и узконосую обувь для вечеринок и особых случаев, ведь это далеко не самый лучший вариант для тех, кто весь рабочий день проводит на ногах. Недостаточное пространство для пальцев ног уменьшает кровообращение и способствует ряду проблем, начиная с судорог ступни. При ношении каблуков пальцы под давлением продвигаются ближе к носку обуви, и, если он узкий, сдавливаются.
- Покройте твёрдые полы: Если вы вынуждены пребывать в определённом ограниченном пространстве, имеющем твёрдое напольное покрытие, разместите на нём резиновый коврик или ковёр. Это амортизирует тот участок, на котором вы стоите, и уменьшит нагрузку на ваши ноги и ступни.
- Компрессионные чулочно-носочные изделия: Компрессионные носки хорошо известны людям с проблемами ног, но множеством их преимуществ могут воспользоваться и те, кто ведёт активный образ жизни или работает весь день стоя. Возрастающий интерес к компрессионным носкам привёл к тому, что стали появляться их современные дизайны и расцветки
- Поочерёдное сгибание ног в коленном суставе: Согните колени и попытайтесь в пределах вашего естественного диапазона движений коснуться ягодиц сначала пяткой одной ноги, затем другой. Это поможет расслабить квадрицепсы (четыре крупные мышцы в передней части бедра).
- Восьмёркообразные движения бёдрами: Движения бёдрами, напоминающие восьмёрку, помогут предотвратить напряженность мышц бёдер и застой крови в нижних конечностях благодаря переносу вес с ноги на ногу.
- Ударно-маховые движения ног: Удары подъёмом стопы по воображаемому мячику помогут расслабить точки соединения больших ягодичных мышц, которые являются самыми крупными в теле. Независимо от того, пребываете ли вы в положении сидя или стоя, ягодичные мышцы всё равно напрягаются, особенно там, где они прикрепляются к крестцово-подвздошному сочленению. Всего несколько ударно-маховых движений каждой ногой может расслабить эти мышцы.
- Растяжка мышц задней поверхности бедра: Выполнение активной растяжки бицепсов бёдер – это отличный способ привести их в действие, растягивая оба одновременно (напрягая и растягивая их). Просто отставьте ягодицы назад, держа спину плоской. Станьте на пятки и откиньтесь назад. Колени немного согните. Сожмите внутренние части бёдер вместе, при этом, не двигайте коленями, и выставьте вперёд подбородок. В отличие от более популярных пассивных способов растяжки, этот способ немедленно расслабит ваши мышцы задней поверхности бедра.
- Растяжка икр: Если вы на работе не можете взять небольшой перерыв, чтобы сделать растяжку в позе «собака мордой вниз», поставьте руки на ширине плеч на поверхность стены или рабочего стола. Выставьте одну ногу вперёд и согните её в колене, так чтобы колено находилось прямо над лодыжкой. Задняя нога должна оставаться прямой. Вы должны почувствовать, как тянутся мышцы задней части голени. Как и во время растяжки мышц задней поверхности бедра, постарайтесь сокращать бёдра изометрически, активизируя при этом их внутреннюю часть и не двигая при этом коленями.
Лечение мышц и суставов после Ковид-19
Боли в мышцах и суставах после ковида возникают у немалого процента перенесших это тяжелое заболевание. Особенно высок риск развития таких осложнений у пожилых пациентов, которые болели в средней, либо тяжелой форме. Нередко это осложнение сочетается с поражением мышц, связок, сухожилий, суставов и других органов.
У молодых людей, перенесших заболевание легко, осложнения регистрируются реже, но вероятность их возникновения гораздо выше, в сравнении с обычной ОРВИ или гриппом. В любом случае, появление первых симптомов требует повышенного внимания к лечению, направленному на прекращение патологических процессов в соединительных тканях, вызванных вирусом SARS-COV-2.
Причины болей в мышцах и суставах после коронавируса
Артрит и другие поражения соединительных тканей после коронавируса развиваются в результате воздействия двух факторов:
- Токсинов, образующихся при гибели пораженных вирусом клеток. В результате разрушения зараженных клеток выделяется множество веществ, являющихся стимуляторами воспалительных процессов. Вместе с кровью они разносятся по всему организму, что может привести к возникновению воспаления в различных суставах, мышцах, либо органах.
- Аутоиммунных процессов. Выздоровление происходит благодаря тому, что иммунная система учится вырабатывать антитела, уничтожающие вирусные частицы. Кроме этого, играет большую роль в подавлении инфекции быстрое распознание и уничтожение собственных клеток, зараженных коронавирусом. При этом вырабатываются специфические антитела, которые могут воздействовать и на здоровые клетки, разрушая их и вызывая ревматоидный артрит и другие патологии.
Некоторую роль в развитии осложнений и их степени тяжести играют индивидуальные особенности организма. У людей, склонных к аллергиям, либо другим нарушениям работы иммунитета, вероятность развития побочных патологий выше. Важно понимать, что делать, если болят мышцы после коронавируса, так как отсутствие своевременного лечения может привести к развитию гораздо более тяжелых патологий.
Какие осложнения могут возникнуть без своевременного лечения
- Миозит. Это воспаление мышечной ткани, которое может привести к ее разрушению. В результате в кровоток поступают белки из разрушенных мышечных волокон и блокируют работу почек, что приводит к почечной недостаточности.
- Кардиальные осложнения. Развиваются, если воспалительный процесс поражает сердечную мышцу, перикард, либо стенки сосудов.
- Энцефалопатия. Это поражение ЦНС, развивающееся в результате повреждения мелких сосудов и гематоэнцефалического барьера.
- Ревматоидный артрит. Относится к аутоиммунным патологиям, возникает при воздействии антител на суставной хрящ, либо оболочки сустава.
Чтобы избежать развития этих тяжелых патологий, важно вовремя начать лечение суставов после коронавируса. Это предотвратит дальнейшее усугубление процесса и позволит остановить его на ранней стадии, без перехода в более тяжелые формы.
Лечение в домашних условиях
При возникновении осложнений после перенесенного коронавируса в первую очередь нужно обратиться к врачу. Только специалист сможет верно оценить все факторы, провести правильную диагностику и назначить эффективное лечение.
Далеко не всегда требуется стационарное лечение, в большинстве случаев устранить возникшие проблемы можно в домашних условиях. Для этого используют комбинацию из медикаментозного лечения и физиотерапии. Чаще всего назначают противовоспалительные препараты, иммуномодуляторы, если диагностирована вторичная бактериальная инфекция – антибиотики.
Если суставы заболели после коронавируса, методы их лечения будут зависеть от общего состояния организма. При отсутствии высокой температуры тела и других тяжелых симптомов (нарушения работы сердца, почек, ЦНС) высокую эффективность демонстрируют аппараты для физиотерапии «Солнышко». Для этого подойдут:
- Ультрафиолетовые кварцевые облучатели (ОУФд-01, ОУФв-02). Обладают лечебным эффектом, способствуют снятию воспаления, улучшению обменных процессов в тканях, стимулируют кровообращение и общие защитные силы организма.
- Аппараты для магнитотерапии (АМнп-02). Особенно полезны в лечении осложнений с суставами, способствуют устранению воспаления при артрите, стимулируют регенерацию соединительной ткани.
Использование медицинских приборов «Солнышко» позволит значительно сократить восстановительный период, устранить неприятные ощущения в суставах и мышцах, предотвратить развитие более тяжелых осложнений. Главное – использовать приборы «Солнышко» строго в соответствии с инструкцией и только после консультации с лечащим врачом.
Клиника лечения боли
Клиника лечения боли – воплощение современной концепции персонифицированной медицины – медицины с индивидуальным подходом и вниманием к каждому пациенту.
Тяжело переносимый симптом, который, в зависимости от локализации и характера, может говорить о различных патологиях.
Источником боли могут быть мозговые оболочки, многочисленные черепно-мозговые нервы, структуры, расположенные в области головы: нос и его пазухи, внутреннее, среднее и наружнее ухо, зубы и т.д.
Головная боль может быть безобидной и купироваться самостоятельно после сна или отдыха, а может быть симптомом такого грозного состояния, как инсульт.
Крайне важная зона, так как через это ограниченное пространство проходят магистральные сосуды, питающие головной мозг, воздухоносные пути и структуры пищеварительной системы.
Тесное расположение органов, богатое кровоснабжение и иннервация зачастую вводят в заблуждение пациента, испытывающего боль в области шеи — трудно определить, что является причиной его состояния.
Поэтому крайне важно обратиться к врачу, чтобы вовремя начать лечение тяжелой патологии, если она обнаружится, и поддерживать здоровье шеи, ведь от этого зависит активность и долголетие головного мозга.
Характер боли в плечах может сказать о природе основного заболевания. Боль при движении или после нагрузки соответствует остеоартрозу, при котором истончается и дегенерирует суставной хрящ.
Боль в покое и после отдыха может говорить о ревматическом заболевании: ревматоидный артрит, ревматическая полимиалгия. Также, боль в плечо может быть иррадиирующей (отдающей) из других органов.
Так, например, боль в левом плече может быть симптомом острого холецистита, а боль в правом плече сопровождать стенокардию и даже инфаркт миокарда.
Боль в груди может быть симптомом множества заболеваний. Сложная иннервация этой зоны способствует тому, что боль зачастую ощущается удаленно от своего источника.
Так, например, болевая точка на передней поверхности грудной клетки может говорить о поражении корешка спинномозгового нерва из-за грыжи или протрузии диска. Заболевания легких, затрагивающие плевру, также проявляются болью в груди.
При возникновении подобного симптома, наиболее важно исключить ишемическую болезнь сердца в виде стенокардии или инфаркта миокарда.
Боль в области сердца — грозный симптом, при возникновении которого следует немедленно обратиться к врачу с целью исключения опасных заболеваний — инфаркта миокарда, ишемической болезни сердца со стенокардией, перикардита и других патологий.
Однако не стоит забывать, что при поражении сердца более характерна загрудинная боль, а не левосторонняя. Кроме того, боль в области сердца может возникать из совершенно других источников — спинномозговых нервов, плевры и т.д.
Эта боль требует тщательного обследования и внимательного отношения.
Боль в животе — симптом, с которым непременно следует обращаться к врачу. Боль в животе коварна, возникает при сотнях различных состояний.
Наиболее частые причины возникновения боли в верхней части живота — гастрит и язва желудка.
Такая боль появляется после приема пищи, сопровождается вздутием живота и ощущением наполненности. Боль при язве двенадцатиперстной кишки, наоборот, появляется через несколько часов после приема пищи, на фоне голода. При панкреатите боль опоясывающая, отдающая в спину.
При холецистите и гепатите боль смещена в сторону правого подреберья и может возникнуть после обильного приема жирной пищи.
Боль в животе — симптом, с которым непременно следует обращаться к врачу. Боль в животе коварна, возникает при сотнях различных состояний.
С болью подобной локализации следует обратиться к терапевту, который после первичного обследования определит, у какого узкого специалиста следует лечиться далее. Если причина боли — заболевание кишечника, вами будет заниматься врач-гастроэнтеролог или колопроктолог.
Пиелонефрит, мочекаменную болезнь и другие заболевания почек лечит терапевт или уролог, нефролог. Патологию женских или мужских половых органов лечат гинеколог или уролог соответственно.
Боль в локте может возникать в результате поражения самого локтевого сустава и быть отраженной из плечевого сустава или, даже, позвоночника.
Воспалительная боль в суставе возникает в покое и после отдыха, причиной ее может быть инфекция (септический артрит) или ревматическое заболевание (ревматоидный артрит, ревматическая полимиалгия и др.).
Также, болеть может не сам сустав, а околосуставные ткани, как, например, при эпикондилите, когда вследствие монотонной однообразной работы рукой поражается сухожилие.
Кисть образована множенством мелкий костей, суставов и различных структур мягких тканей. В обычной жизни кисть совершает множество разнонаправленных движений.
Боль в лучезапястном суставе или мелких суставах кистей может быть вследствие системных воспалительных заболеваний (ревматоидный артрит, псориатический артрит), дегенеративных заболеваний (остеоартроз), воспаления околосуставных тканей и поражения нервов.
Для долгого сохранения функциональной активности кисти руки необходимо своевременно диагностировать и лечить причину боли.
Боль в области тазобедренного сустава — частый синдром, особенно среди пожилых людей. Наиболее распространенная причина боли — остеоартроз, заболевание, при котором дегенерирует и истончается суставной хрящ, и движение в суставе становится болезненным. Боль может возникать в результате воспаления сустава, артрита различной этиологии.
Боль в этой области может быть отраженной из поясничного отдела позвоночника, если раздражаются корешки и нервы, выходящие из спинного мозга. Самым опасным состоянием у пожилых является перелом шейки бедра, который может возникнуть и без ярко выраженного травмирующего фактора, а вследствие остеопороза.
Необходимо внимательно диагностировать и лечить причину боли.
Боль в колене — частый синдром. Боль может возникать вследствие воспаления сустава — артрита.
Артрит возникает при прямом попадании инфекционного агента в полость сустава, как реакция на инфекцию другой локализации (кишечные инфекции, хламидиоз), а также вследствие системных воспалительных заболеваний.
Остеоартроз — заболевание, при котором дегенерирует и истончается суставной хрящ, и движение в суставе становится болезненным. Кроме того, боль может возникать в результате повреждения и воспаления околосуставных тканей и внутрисуставных структур — связок, менисков, сухожилий.
Боль в голени может возникать из-за поражения сосудов. Если ток крови через артерии нарушается из-за атеросклеротических бляшек или по другим причинам, ткани ноги начинают испытывать кислородное голодание, возникает ишемия, которая проявляется болью при ходьбе и движении. Если поражены вены, то нарушается отток крови от конечности, нога отекает и болит.
В обоих случаях промедление в лечении чревато необратимыми последствиями для пациента. В некоторых случаях можно нащупать болезненное уплотнение в мышце — это так называемая триггерная точка — локальный спазм, который говорит о проблеме другой локализации, например, в поясничном отделе позвоночника.
Триггерную точку нужно разминать, но и первопричину ее появления необходимо обнаружить и вылечить.
Боль в голеностопном суставе тревожит не только пожилых пациентов, но и молодых людей, в особенности спортсменов. Боль может возникать вследствие воспаления сустава — артрита.
Артрит возникает при прямом попадании инфекционного агента в полость сустава, как реакция на инфекцию другой локализации (кишечные инфекции, хламидиоз), а также вследствие системных воспалительных заболеваний (псориатический артрит).
Остеоартроз — заболевание, при котором дегенерирует и истончается суставной хрящ, и движение в суставе становится болезненным. Кроме того, боль может возникать в результате повреждения и воспаления околосуставных тканей — связок и сухожилий.
Стопа — сложная структура, образованная множенством мелкий костей, суставов, мышц и мягкими тканями. Боль в стопе может возникать по множествам разных причин, наиболее распространенная — ортопедическая патология.
Плоскостопие, которое может быть с детства или прогрессировать с возрастом, дефекты и асимметрия, вкупе с неправильно подобранной обувью и длительной нагрузкой могут стать причиной боли. Реже случается, но гораздо ярче выражен подагрический артрит, который возникает внезапно, поражает первый плюсне-фаланговый сустав и не оставляет выбора, кроме как срочно обратиться к врачу.
Пяточная шпора — костный шип, вырастающий из пяточной кости и травмирующий мягкие ткани, может доставлять сильный дискомфорт или быть почти незаметным, но тем не менее требует диагностики и лечения.
Боли в области икры: дифференциальный диагноз
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.
Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
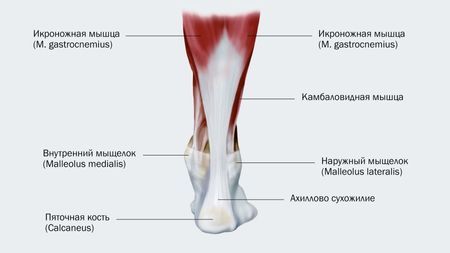
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н.
ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы.
Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела.
Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен.
Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции.
Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса.
Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени.
В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Хроническая артериальная недостаточность развивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы.
При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров.
При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала.
В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани.
При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе).
Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы.
Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр.
Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома. Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе.
Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах.
В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации.
При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации.
Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии.
При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Фибромиалгия – хроническое аутоиммунное заболевание мышечной ткани — редко сопровождается изолированными болями в икроножных мышцах. Чаще наблюдаются интенсивные постоянные боли и выраженная мышечная слабость в проксимальных мышцах поясов конечностей. Также отмечается продолжительная утренняя скованность, и болезненность в специфических точках при пальпации.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.







Оставить комментарий